Der Beckenboden bietet Halt für alle Bauch- und Beckenorgane und hat eine ganz schöne Last zu tragen. Unterschätzt wird, dass viele Menschen Schwierigkeiten mit dem Beckenboden haben. Sehr oft sind es Frauen, die nach einer Geburt einen schwachen Beckenboden haben und Probleme mit der Kontinenz bekommen. Aber viele Menschen unterschiedlichen Alters leiden an Beckenbodenbeschwerden. Ohne den Beckenboden, der über eine komplexe Struktur aus Muskulatur, Bindegewebe und Nerven verfügt und vor allem Blase und Enddarm stützt, wäre kein aufrechter Gang möglich. Die Redaktion des Leading Medicine Guide sprach mit Privatdozent Dr. med. Daniel Steinemann, Leitender Arzt der Viszeralchirurgie und Leiter des Beckenbodenzentrums bei Clarunis – Universitäres Bauchzentrum Basel, über den Beckenboden, dessen wichtige Aufgaben und wie man diese erhalten oder wieder verbessern kann.
 Schon allein die Schwerkraft übt Druck auf den Beckenboden aus, der den Bauch- und Beckenorganen den entsprechenden Halt gibt und diese stützt. Darüber hinaus hat er die Funktion, Wasser zu halten und zu lassen, Stuhlgang zurückzuhalten und den Darm zu entleeren. Auch bei der Sexualität spielt er als pulsgebender Muskel eine wesentliche Rolle. Der Beckenboden ist daher ständig im Einsatz. Wird die Belastung für den Beckenboden zu groß, etwa durch eine Geburt oder das ständige Tragen von schweren Lasten, so kann er sich absenken, was zu gesundheitlichen Problemen und auch psychischen Belastungen führt.
Schon allein die Schwerkraft übt Druck auf den Beckenboden aus, der den Bauch- und Beckenorganen den entsprechenden Halt gibt und diese stützt. Darüber hinaus hat er die Funktion, Wasser zu halten und zu lassen, Stuhlgang zurückzuhalten und den Darm zu entleeren. Auch bei der Sexualität spielt er als pulsgebender Muskel eine wesentliche Rolle. Der Beckenboden ist daher ständig im Einsatz. Wird die Belastung für den Beckenboden zu groß, etwa durch eine Geburt oder das ständige Tragen von schweren Lasten, so kann er sich absenken, was zu gesundheitlichen Problemen und auch psychischen Belastungen führt.
„Der Beckenboden ist ein Muskel, der sich bei zu hoher Belastung überdehnt, nicht mehr straff genug ist und an den Nervenenden geschädigt wird. Organe, die hier verankert sind, senken sich dadurch ab“, erklärt PD Dr. Daniel Steinemann zu Beginn unseres Gesprächs. „So kann es bei einem geschwächten und abgesenkten Beckenboden zu Verstopfung kommen, zu Stuhlinkontinenz, zu Blasenentleerungsstörungen, Druckgefühlen oder auch Schmerzen beim Sex“, erläutert der Spezialist für Beckenboden die möglichen Symptome.
Die Muskulatur des Beckenbodens erschlafft im Laufe des Älterwerdens, bei Frauen schneller und häufiger als bei Männern
So verliert bei Frauen der Beckenboden den Halt, wenn etwa die stabilisierenden Strukturen der Scheide und der Gebärmutter nachlassen. Schwangerschaften und Geburten begünstigen eine Beckenbodenabsenkung zusätzlich. „Es kann in schwereren Verläufen zu einer Senkung des Darms, der Gebärmutter oder zu einer Scheidensenkung kommen, was im Verlauf dazu führen kann, dass die Scheide oder die Gebärmutter zum Teil vollständig vor den Scheideneingang treten kann, was medizinisch als Prolaps bezeichnet wird“, erklärt PD Dr. Steinemann. Dies betrifft ca. 11-15 % aller Frauen.
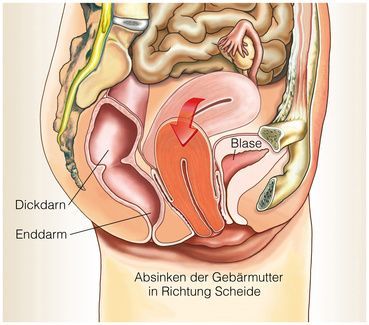
Gebärmuttersenkung infolge eine Beckenbodensenkung © Henrie #59249822 | AdobeStock
Zu Beginn einer Beckenbodenschwäche macht sich eine Art Druckgefühl bemerkbar, man stellt ziehende Schmerzen im Unterleib und auch in der Rücken- und Leistengegend fest. „Verstärkter Harndrang und eine spürbare Inkontinenz, zum Beispiel beim Niesen, Lachen oder Heben von Dingen, sind erste Warnzeichen eines geschwächten Beckenbodens, der dann dringend untersucht werden sollte“, so PD Dr. Steinemann zu den ersten feststellbaren Symptomen. „Frauen, die entbunden haben, wird daher zu Rückbildungsübungen und zu Beckenbodentraining geraten. Hierbei ist es wichtig, die Übungen richtig auszuführen. Da wird nämlich vieles falsch gemacht. Mittlerweile wird innerhalb einer professionellen Physiotherapie das Üben der richtigen Bewegungen mittels einer Sonde, die vaginal oder rektal eingeführt wird, unterstützt. So lassen sich über einen Bildschirm die Bewegungen innerhalb des Beckenbodentrainings genau anschauen und eben auch entsprechend korrigieren“, empfiehlt PD Dr. Steinemann.
Stuhlinkontinenz – bitte keine falsche Scham
Wer aufgrund einer Beckenbodenabsenkung an einer Stuhlinkontinenz leidet, traut sich aus lauter Scham oft erst sehr spät zu einem Arzt oder sogar gar nicht. Ca. 5-12 % der Bevölkerung sind von einer Stuhlinkontinenz betroffen. Ursächlich hierfür ist oftmals eine jahrzehntelang zurückliegende Schließmuskelverletzung, zum Beispiel im Rahmen einer Geburt oder Voroperation. Aber auch Zuckerkrankheit oder neurologische Erkrankungen können eine Stuhlinkontinenz begünstigen.
„Viele Patientinnen und Patienten leiden unnötig lange an einer Stuhlinkontinenz, weil sie sich nicht trauen, ihr Problem anzusprechen. Da wird sich mit Windeln geholfen, damit bloß nichts entdeckt wird, oder aber die Menschen trauen sich gar nicht mehr aus dem Haus zu gehen“, bedauert PD Dr. Steinemann und führt weiter aus: „Dabei gibt es sehr gute Therapiemöglichkeiten, um das Dilemma zu beseitigen. Um eine Stuhlinkontinenz abzuklären, findet eine proktologische Untersuchung sowie eine Anamnese statt. Die endoluminale 3D-Ultraschalluntersuchung erlaubt die Beurteilung des Schließmuskels auf Verletzungen, und in einer Funktionsuntersuchung – anorektale Manometrie – durch den Gastroenterologen lässt sich die Schließmuskelfunktion feststellen und objektivieren. Je nach Situation sind weitere Untersuchungen wie eine Magnetresonanztomographie oder eine Darmspiegelung angezeigt. Einigen Patientinnen und Patienten kann durch eine rein konservative Therapie geholfen werden. Manchmal hilft schon eine Ernährungsumstellung, eine Beckenbodentherapie oder auch die Gabe von Quellmitteln im Falle von Verstopfungen. Da ist ein größerer Eingriff gar nicht erforderlich“, motiviert der Spezialist.
Zu den natürlichen Quellmitteln gehören Flohsamen, Weizenkleie und Leinsamen, die im Darm wie kleine Schwämme funktionieren und Flüssigkeit absorbieren. Hierdurch wird der Darminhalt weicher und voluminöser, was den Reflex auslöst, den Darm zu entleeren.
Operative Therapien
„Im Falle einer Verletzung des Schließmuskels, kann dieser durch eine rekonstruktive Chirurgie wieder funktionstüchtig hergestellt werden. Sollte es in Folge einer Beckenbodenschwäche zu einer Senkung des Darms gekommen sein, kann dieser durch eine minimal-invasive Operation durch die Bauchdecke wieder aufgehängt werden“, schildert PD Dr. Steinemann die operativen Maßnahmen.
Muss der Beckenboden rekonstruiert werden, müssen die abgesenkten Organe in einer laparoskopischen oder roboter-assistierten Operation wieder aufgehängt werden. „Hierfür wird die Vorderwand des Enddarms respektive der Scheide freigelegt und ein Kunststoffnetz wird eingenäht. Im Anschluss wird das Bauchfell über dem Kunststoffnetz wieder verschlossen“, erklärt Dr. Steinemann. Patientinnen und Patienten ist dann empfohlen, genügend Zeit für die Erholung und Regeneration einzuplanen. Es sollten dann vorerst keine schweren Sachen gehoben werden – nicht mehr als fünf bis zehn Kilo für circa sechs Wochen – und grundsätzlich sollten Tätigkeiten vermieden werden, die Druck auf den Beckenboden ausüben.
Eine Besonderheit stellt die Sakrale Neurostimulation dar
„Bei diesem operativen Eingriff werden die Nerven, die zum Beckenboden und zum Darm führen, mit Strom verstärkt, was dazu führt, dass das Empfinden im Darm verbessert und Stuhldrang früher wahrgenommen wird. Damit bleibt den Betroffenen genügend Zeit, eine Toilette aufzusuchen. Auch die Häufigkeit des Stuhlgangs wird verbessert sowie die Fähigkeit, Stuhlgang zu unterdrücken, sodass sich der unkontrollierte Verlust verringert oder eben vollständig verhindert werden kann“, beginnt PD Dr. Steinemann diese faszinierende Behandlungsmethode zu erklären.
„In einem ersten Schritt wird hierfür eine dünne Elektrode röntgengesteuert an die Sakralnerven eingelegt und mit einer Batterie verbunden. Die Patientin oder der Patient führt dann vierzehn Tage lang ein Stuhl-Tagebuch. Wenn festgestellt wird, dass die Probe-Stromstimulation einen positiven Effekt auf die Funktionsfähigkeit des Schließmuskels hat, wird ein Schrittmacher, etwa nur so groß wie ein Autoschlüssel, am Gesäß implantiert. Diese Form der minimal-invasiven Operation, die nur unter lokaler Betäubung stattfindet, ist nicht sehr aufwändig, dauert nur ca. eine Stunde und ist mit keinen besonderen Risikomerkmalen behaftet. Bei rund achtzig Prozent aller Patientinnen und Patienten ist eine ganz wesentliche Verbesserung der Kontinenz festzustellen“, veranschaulicht PD Dr. Steinemann als Spezialist für Schlüssellochtechnik diese durchaus effektive operative Therapie.
„Grundsätzlich sind Bewegungen mit hoher Schlagkraft zu vermeiden. So rate ich grundsätzlich davon ab, Trampolin zu springen, da sich dies massiv negativ auf den Beckenboden auswirkt“, mahnt Dr. Steinemann.
Vorteile von Clarunis Basel
Clarunis – Universitäres Bauchzentrum in Basel ist das Kompetenzzentrum für Viszeralchirurgie und Gastroenterologie/Hepatologie. Für die umfassende Diagnostik bei Beckenboden- und Enddarmbeschwerden steht eine hochmoderne Ausrüstung zur Verfügung, die beispielsweise die hochauflösende Manometrie und 3D-Ultraschalluntersuchungen umfasst. „In unserem Beckenbodenzentrum ist die interdisziplinäre Zusammenarbeit aller involvierten Fachrichtungen sehr ausgeprägt. Wir haben kurze Wege, um eine auf die Patientin oder den Patienten individuell abgestimmte Therapie zu erarbeiten, bei der unter anderem Chirurginnen und Chirurgen, Gynäkologinnen, Urologen, Gastroenterologen und Physiotherapeuten unter einem Dach Hand in Hand arbeiten“, freut sich PD Dr. Steinemann über die hervorragende Zusammenarbeit mit seinen Kolleginnen und Kollegen. „Für die Zukunft wünsche ich mir mehr Stammzellenforschung, sodass sich die Muskulatur reparieren lässt“, schließt der renommierte Facharzt unser Gespräch ab.
Herr PD Dr. Steinemann, wir danken recht herzlich für das informative Gespräch über ein Thema, das viele von uns betrifft und bei richtiger Behandlung Heilung oder zumindest Besserung verspricht. Über die Profilseite des Leading Medicine Guide kann direkt Kontakt mit unserem Experten aufgenommen werden.


