Das Herz galt schon immer als besonders verwundbares Organ, schließlich ist es der Motor unseres Körpers. Wir spüren unseren Herzschlag, der anzeigt, dass wir leben. Daher ist es angsteinflößend, wenn das Herz erkrankt. Herz-Kreislauf-Erkrankungen haben im Laufe des 20. Jahrhunderts immer mehr an Bedeutung gewonnen – so waren sie um die Jahrtausendwende in den Industrieländern für knapp fünfzig Prozent der Todesfälle verantwortlich und für ungefähr ein Viertel in den Entwicklungsländern. Beschwerden von Herz und Kreislauf zählen zu den sogenannten Zivilisationskrankheiten, da vor allem westliche Lebensweisen mit zu fettem Essen, Nikotinkonsum und oftmals mangelnder Bewegung die Leiden begünstigen. Das Erkrankungsspektrum ist breit gefächert und führt von Bluthochdruck und Herzrhythmusstörungen über Herzinsuffizienz und Schlaganfall bis hin zum Herzinfarkt.
Die Redaktion des Leading Medicine Guide sprach über dieses Fachgebiet mit Professor Dr. med. Frank Breuckmann, als Spezialist für Kardiologie, Innere Medizin und Intensiv- und Notfallmedizin Chefarzt der Abteilung für Innere Medizin in der Klinik Kitzinger Land bei Würzburg. Prof. Breuckmann genießt internationales Renommee und verfügt gerade bei Herzinfarkten und Schlaganfällen über eine hohe Expertise.

Leading Medicine Guide: Engstellen in Herzkranzgefäßen können zu Sauerstoffmangel im Herzen führen und einen Herzinfarkt auslösen. Welche Behandlungsmöglichkeiten können Sie mit Ihrem Team hierbei anbieten?
Prof. Dr. med. Frank Breuckmann: Engstellen der Herzkranzgefäße, sogenannte Stenosen, können sehr unterschiedlich behandelt werden. Zunächst gilt es herauszufinden, wie sehr das betroffene Gefäß eingeengt ist. Je nach Beschwerdebild kann dies mittels direkter Herzkatheteruntersuchung oder aber – insbesondere, wenn kein Infarkt und keine akute Durchblutungsstörung vorliegt – mittels nicht-invasiver Untersuchungsverfahren erfolgen. Bei den nicht-invasiven Verfahren setzen wir in unserer Klinik die virtuelle Herzkatheteruntersuchung mittels Computertomografie, aber auch verschiedene Ultraschalluntersuchungen ein.
Was hat es mit einer Herzkatheteruntersuchung auf sich?
Nach einer Lokalanästhesie wird bei der Patientin oder dem Patienten ein dünner Kunststoffschlauch (Katheter) entweder vom Arm oder von der Leiste aus unter Röntgenkontrolle bis zum Herzen bzw. bis in die herznahe Hauptschlagader eingeführt. Vor Ort können Darstellungen mit Kontrastmittel als auch Druckmessungen und Bildgebung vorgenommen werden. Dabei können während der Herzkatheteruntersuchung verschiedene Teile des Herzens untersucht werden. Meist beschränkt sich die Untersuchung auf die Darstellung der Herzkranzgefäße und somit auf die Durchblutung des Herzmuskels. Je nach Grund der Untersuchung können auch Kammern und Vorhöfe und andere beteiligte Gefäße mituntersucht werden, was mitunter z. B. bei Herzklappenerkrankungen von Bedeutung sein kann.
Sollte eine relevante Engstelle am Ende der Diagnostik gefunden werden, also eine Engstelle, die eine Gefahr für die Durchblutung des Herzens darstellt, bieten wir alle gängigen Möglichkeiten der Versorgung per Herzkatheter an. Dies schließt die einfache Ballonaufdehnung, die Aufdehnung mittels spezieller medikamenten-beschichteter Ballons sowie das Einsetzen von Gefäßstützen, sogenannten Stents, ein. Die heute eingebrachten Stents sind quasi ausnahmslos medikamenten-beschichtet, was eine langfristige Offenheit gewährleistet. In seltenen Fällen kann ein operatives Therapieverfahren, etwa eine Bypass-Operation angeraten werden.
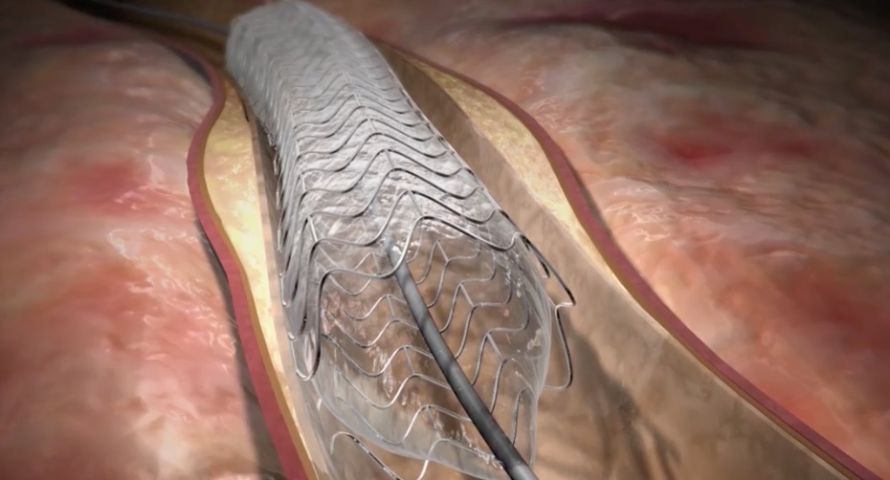
Aber keine Sorge: Nicht immer sind Aufdehnung, Stenteinlage oder Operation tatsächlich vonnöten. Manche Engstellen können, je nach Ausprägung, auch alleinig mittels Tabletten und gesunder Lebensführung behandelt und weiter verlaufskontrolliert werden.
Leading Medicine Guide: Erläutern Sie die Anwendung von Stents. Wie muss man sich das Implantieren von Stents vorstellen und was für Risiken gibt es hierbei?
Prof. Dr. med. Frank Breuckmann: Bei einer Gefäßstütze – in der Fachsprache auch Stent genannt – handelt es sich um ein kleines Drahtgeflecht, das quasi „von außen“ und ohne Operation in ein Gefäß eingesetzt wird, um dieses langfristig offenzuhalten. Der Eingriff findet in einem OP-ähnlichen Raum, dem sogenannten Herzkatheterlabor, statt. Nach örtlicher Betäubung wird ein dünner Zugang, ähnlich dem eines Tropfs, in die Arm- oder in Leistenarterie gelegt. Über diese Schleuse können hauchdünne Drähte und Schläuche durch die Gefäße bis zum Herzen vorgeschoben werden. Über die Katheter können dann die Herzkranzgefäße mittels Kontrastmittel sichtbar gemacht werden. Der Untersucher beobachtet alles ganz genau unter Röntgenkontrolle über seine Monitore. Die Untersuchung ist dabei in der Regel schmerzfrei.
Sollte sich eine behandlungsbedürftige Engstelle finden, kann über einen dieser speziellen Schläuche – dem Führungskatheter – ein Stent in zusammengefaltetem Zustand in das betroffene Herzkranzgefäß eingebracht und mit Druck über einen Ballon aufgedehnt werden. Die Ablagerungen werden durch den Stent zur Seite gedrängt, der Weg ist danach wieder frei. Dies kann zu einem kurzen Druckgefühl auf der Brust führen, das sich jedoch schnell wieder gibt. Manchmal ist es notwendig, auch mehrere solcher Stents in einer Untersuchung einzubringen.
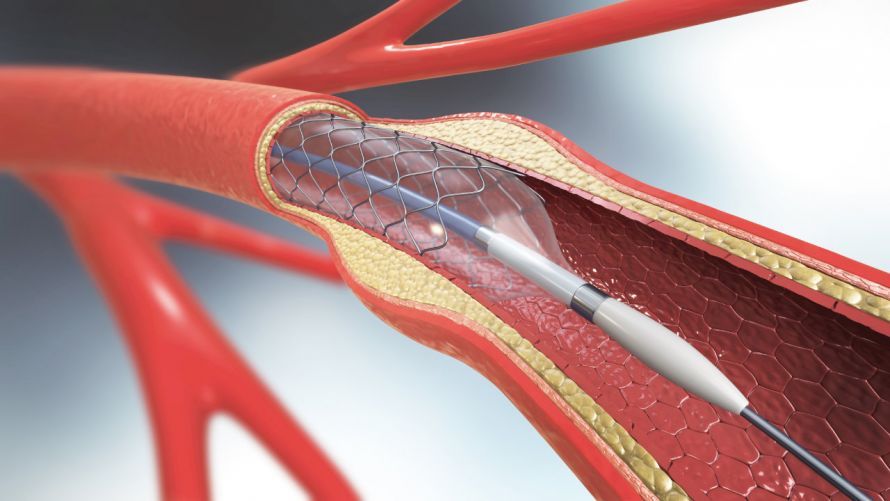 Implantation eines Stents mittels Herzkatheter © Christoph Burgstedt / AdobeStock
Implantation eines Stents mittels Herzkatheter © Christoph Burgstedt / AdobeStock
Auch wenn eine Stentimplantation in seltenen Fällen Komplikationen verursachen kann – bei dem Eingriff brauchen Sie sich keine großen Sorgen um Risiken machen. In der Regel verläuft die Stentimplantation ohne Zwischenfälle. Trotz aller Routine und spezieller Techniken wissen wir, dass das Risiko mit zunehmendem Alter, möglichen Begleiterkrankungen und mit zunehmender Erkrankungsschwere der Patienten steigt. Daher wird bei jedem das Risiko individuell beurteilt und hinsichtlich einer Alternativbehandlung abgewogen.
Leading Medicine Guide: Erklären Sie bitte die Gefahr einer arteriellen Hypertonie. Warum entsteht Bluthochdruck, und was macht ihn so gefährlich?
Prof. Dr. med. Frank Breuckmann: Die arterielle Hypertonie ist einer der wichtigsten behandelbaren Risikofaktoren für das Herz-Kreislauf-System. Das Problem der arteriellen Hypertonie – also des Bluthochdrucks – ist, dass es nicht weh tut. So kann es sein, dass ein Bluthochdruck über Jahre besteht und bereits längerfristige Schäden verursacht, ohne dass dies bekannt ist. Nach Schätzungen der WHO sind die Hälfte aller Schlaganfälle und Herzinfarkte direkte Folge eines Bluthochdrucks. Wird Bluthochdruck früh entdeckt, ist er in der Regel gut in den Griff zu bekommen.
Beinahe neun von zehn Patientinnen oder Patienten leiden unter sogenanntem essenziellem oder primärem Bluthochdruck. Ursächlich ist hier eine Erhöhung des Gefäßwiderstands bzw. eine Erhöhung der Gefäßsteifigkeit. Begünstigende Faktoren hierbei können zum Beispiel höheres Alter, ungesunde Ernährungsweise, Übergewicht, Bewegungsmangel und Stress oder Genetik sein. Nur bei etwa zehn bis fünfzehn Prozent der Erkrankten sind andere Erkrankungen ausschlaggebend – etwa der Nieren, Nebennieren oder der Schilddrüse. Letztgenannte Erkrankungen würden jeweils speziell therapiert werden.
Unerlässlich und Basisbestandteil einer jeden Therapie – nebenbei bemerkt auch der Prophylaxe – ist die gesunde Lebensführung mit insbesondere regelmäßiger moderater körperlicher Aktivität, gesunder Ernährung und ausgewogener seelischer Verfassung. Erst wenn der Bluthochdruck stärker ausgeprägt ist, relevante Begleiterkrankungen bestehen oder die Allgemeinmaßnahmen nur bedingt zur Besserung führen, ist eine medikamentöse Therapie vonnöten. In der Regel wird diese heute mit zwei blutdrucksenkenden Substanzen gleich von Anfang an umgesetzt. Die Patientinnen und Patienten können den Krankheitsverlauf und die medikamentöse Einstellung durch eine regelmäßige Blutdruckselbstmessung und das Führen eines Blutdrucktagebuchs sehr unterstützen.
Sollte sich die Einstellung sehr schwierig gestalten, stehen – wie auch hier an der Klinik Kitzinger Land – zusätzlich speziell weitergebildete Medizinerinnen und Madiziner nach Kriterien der Deutschen Hochdruckliga, sogenannte Hypertensiologen, zur Verfügung.
Leading Medicine Guide: Sie haben in Ihrer Klinik im Kitzinger Land eine sogenannte „Stroke-Unit“, speziell ausgerichtet für Schlaganfallpatientinnen und -patienten. Was macht eine solche Stroke-Unit aus?
Prof. Dr. med. Frank Breuckmann: Die Therapie des Schlaganfalls erfordert eine spezialisierte und interdisziplinäre Zusammenarbeit von Expertinnen und Experten. Die Stroke Unit ist eine besondere Überwachungseinheit, in der Schlaganfallpatientinnen und -patienten von einem qualifizierten Team aus spezialisierten Ärzten und Pflegekräften, Physiotherapeuten, Logopäden, Ergotherapeuten und Sozialarbeitern versorgt und betreut werden. An der Klinik Kitzinger Land gibt es eine solche Stroke Unit bereits seit 2012. Sie ist in die Intensivstation integriert, hält vier Betten eigens für Schlaganfallpatienten vor und wurde jüngst durch die neurologische Fachgesellschaft rezertifiziert. Für eine optimale Versorgung unserer Schlaganfallpatienten ist unsere Klinik zusätzlich zertifiziertes Mitglied im Schlaganfallnetzwerk mit Telemedizin in Nordbayern (STENO). In diesem Netz kooperieren drei überregionale Schlaganfallbehandlungszentren und achtzehn Kliniken der Regel- und Schwerpunktversorgung in Mittel-, Ober- und Unterfranken sowie in Teilen der Oberpfalz und Südthüringens. Die Akutkrankenhäuser, darunter unsere Klinik, nutzen die telemedizinische Anbindung an die drei maximalversorgenden Zentren.
 Foto: Alexander Kother
Foto: Alexander Kother
Bei einem Schlaganfall tritt eine plötzliche Durchblutungsstörung im Kopf auf. Der betroffene Teil des Gehirns wird mit zu wenig Sauerstoff versorgt und das Gewebe geschädigt. Da die Schädigung der Nervenzellen, ähnlich wie bei den Herzmuskelzellen beim Herzinfarkt, schnell verläuft, ist es wichtig, bei ersten Anzeichen eines Schlaganfalls zu handeln. Die ersten vier bis fünf Stunden nach einem Schlaganfall gelten als entscheidend.
Pionierleistung: Zertifizierung von „Chest Pain Units“
An einem echten Meilenstein innovativer Kardiologie war Prof. Dr. med. Frank Breuckmann als federführender Autor direkt beteiligt: Als Spezialist für akute Brustschmerzen zählte er zu den Verfassern des ersten Positionspapiers der Deutschen Gesellschaft für Kardiologie, das die Zertifizierung von „Chest Pain Units“ vorantrieb. Damit sich diese „Brustschmerzeinheiten” als Notfalleinrichtung zur Erstversorgung von Patientinnen und Patienten mit unklarem Brustschmerz etablieren konnten, engagierte sich Prof. Breuckmann von Anfang an dafür – mit Erfolg. Heute gibt es viele solcher Einrichtungen, in denen akute oder neu aufgetretene Brustschmerzen schnell und zielgerichtet abgeklärt werden. Mit der zukunftsweisenden Versorgungsstruktur der „Chest Pain Units“ gelang unter der Federführung des renommierten Spezialisten also ein wichtiger Schritt dahin, auch bei atypischen Brustschmerzen die Diagnostik wie die Therapie von akuten Herzinfarkten auf eine neue Stufe zu stellen – und die Überlebenschancen der betroffenen Menschen entscheidend zu verbessern.
Denn wie Prof. Breuckmann neulich klarstellte: „Gerade bei Brustschmerzen, die auf einen Herzinfarkt oder ähnlich schwerwiegende Erkrankungen hindeuten können, ist eine zeitnahe medizinische Behandlung lebens- und überlebenswichtig“. Seit er 2008 begonnen hat, sich zunächst für den lokalen Aufbau und schließlich um die Etablierung von „Chest Pain Units“ zu engagieren, hat sich viel verändert: Als Prof. Breuckmann das Westdeutsche Herzzentrum Essen zur ersten zertifizierten „Chest Pain Unit“ führte, konnte er nicht ahnen, dass wenige Jahre später über 300 solcher „Brustschmerzeinheiten“ in ganz Deutschland für die Erstversorgung zur Verfügung stehen, natürlich auch ein klar definiertes Ziel in der Klinik Kitzinger Land. Prof. Breuckmann verfolgt die Entwicklung weiterhin, denn er bleibt als einer der erfahrensten Experten auf diesem Gebiet in die Optimierung der Versorgung von Herzinfarkten involviert – und ist als Berater in ganz Europa und den USA gefragt.
Leading Medicine Guide: Neben der Kardiologie haben Sie auch die Pneumologie fest im Blick. Bitte erläutern Sie die Einheit von Herz und Lunge.
Prof. Dr. med. Frank Breuckmann: Neben der Neurologie mit der wichtigen Schlaganfallversorgung und der internistischen Intensivmedizin für die Behandlung kritisch-kranker Patientinnen und Patienten ist die Pneumologie fester Bestandteil unserer kardiologisch ausgerichteten Abteilung. Herz und Lunge bilden eine funktionelle Einheit. Die rechte Herzseite bringt das sauerstoffarme Blut zur Lunge, hier wird es mit Sauerstoff gesättigt und über die linke Herzseite in den Körper und zu den Organen gepumpt. Sowohl Erkrankungen des Herzens als auch der Lunge können das Leitsymptom der Luftnot – in Ruhe oder bei Belastung – hervorrufen. Dann ist es wichtig, über die entsprechende Expertise über beide Bereiche zu verfügen. Herzschwäche zum Beispiel kann zu einem Rückstau von Flüssigkeit zur Lunge führen, das Lungengewebe wird zusammengedrückt und verursacht Luftnot. Auf der anderen Seite können Lungenerkrankungen selbst zu einer Druckerhöhung im sogenannten kleinen Kreislauf und zur Herzschwäche führen. Die Therapieansätze sind hier sehr verschieden – es ist somit wichtig, den Blick in der Kardiologie nicht alleinig auf das Herz zu richten.
Herr Professor Dr. Breuckmann, haben Sie herzlichen Dank für dieses Gespräch!
Wer mehr über Prof. Dr. med. Frank Breuckmann erfahren möchte, sollte sich unbedingt auf seiner Profilseite im Leading Medicine Guide informieren. Dort lässt sich auch ganz einfach Kontakt mit ihm aufnehmen.


