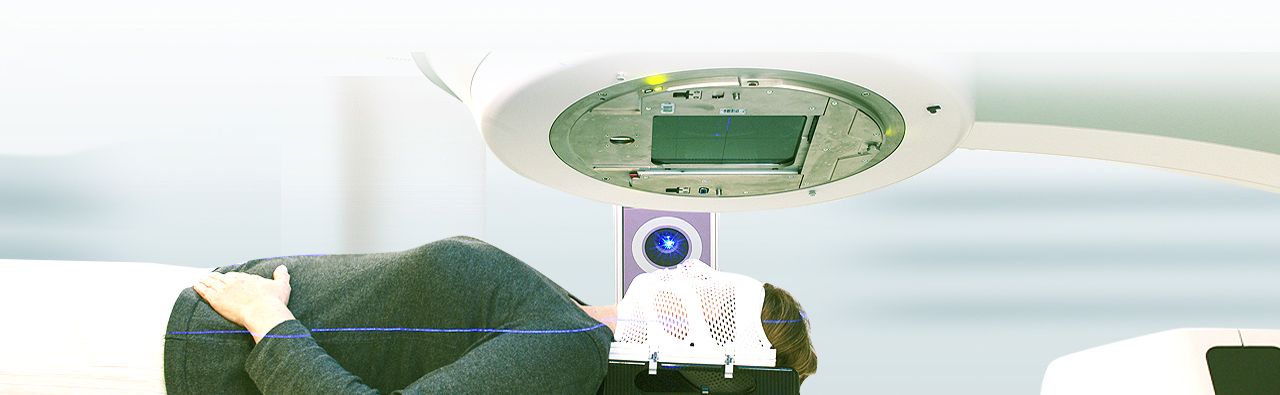
Die Strahlentherapie, die auch als Radioonkologie oder Radiotherapie bezeichnet wird, ist eine wichtige Behandlungsform bei Krebserkrankungen und einigen gutartigen Erkrankungen.
Bei der Bestrahlung handelt es sich in der Regel um eine lokal begrenzte Therapieform, bei der energiereiche Strahlen möglichst im Tumor gebündelt werden. Da Krebszellen auf die Bestrahlung empfindlicher reagieren als gesunde Zellen, werden die Krebszellen so geschädigt, dass sie absterben.
Dagegen wird gesundes Gewebe durch die lokale Anwendung geschont, die Strahlentherapie-Nebenwirkungen bleiben so gering.
Ziel der Strahlentherapie ist in den meisten Fällen die Heilung der Erkrankung (kurative Strahlentherapie). So können heute etwa ein Drittel der Tumorerkrankungen, die noch keine Tochtergeschwulste (Metastasen) gebildet haben, mit Techniken der Radiotherapie, wie beispielsweise der Brachytherapie, intraoperative Bestrahlung oder perkutanen Strahlentherapie, geheilt werden. Nach der Krebsbestrahlung sollte der Tumor idealerweise komplett entfernt sein.
Allerdings sprechen nicht alle Tumoren gleich gut auf eine Strahlenbehandlung an. So unterscheiden Spezialisten für Strahlentherapie (Radioonkologie) auch zwischen strahlensensiblen und strahlenresistenten Tumoren.
Die Wirkung der Krebsbestrahlung kann jedoch verbessert werden, indem der Patient zusätzlich Zytostatika erhält, die das Gewebe strahlenempfindlicher machen (Radiochemotherapie), das Tumorgewebe gezielt erwärmen (Tiefenhyperthermie oder kurz Hyperthermie), oder indem die gesamte vorgesehene Strahlendosis auf mehrere Behandlungen verteilt wird (fraktionierte Radiotherapie oder Fraktionierung).
Bei der neoadjuvanten Tumorbestrahlung soll der Tumor so weit verkleinert werden, dass eine anschließende Operation oder Chemotherapie Erfolg versprechender ist.
Dagegen sollen Tumorzellen, die nach einer Operation (z.B. bei Brustkrebs oder Hirntumor) noch im Körper verblieben sind, durch eine nachgeschaltete Bestrahlung entfernt werden, man sprich dann von einer adjuvanten Tumorbestrahlung.
Im Rahmen der palliativen Strahlentherapie steht nicht mehr die Heilung, sondern eine Verbesserung oder Erhaltung der Lebensqualität im Vordergrund, beispielsweise zur Schmerzlinderung bei Knochenmetastasen.
Heute erhalten bereits über 50 Prozent der Patienten beispielsweise mit
eine Bestrahlung.
Neben dieser Tumorbestrahlung findet die Radiotherapie in der Schmerzbestrahlung eine weitere Anwendung. So werden niedrigdosierte Röntgenstrahlen (Röntgenreizbestrahlung) zur Behandlung von
eingesetzt, wenn andere Verfahren nicht die gewünschte Wirkung hatten.
Bei der radioonkologischen Behandlung von Krebserkrankungen und der Schmerzbestrahlung steht Spezialisten für Strahlentherapie ein breites Leistungsspektrum zur Verfügung.
Das klassische Verfahren, das in Kliniken für Strahlentherapie zur Anwendung kommt, ist die perkutane Strahlentherapie, bei der sich der Patient bzw. das zu bestrahlende Gewebe unter einer Bestrahlungseinrichtung, ähnlich der eines Röntgengerätes, befindet. Von außerhalb des Körpers dringen nun die energiereichen Strahlen durch die Haut (perkutan) in den Körper ein.
Während der Radiotherapie darf sich der Patient nicht bewegen, damit die Strahlen kein gesundes Gewebe schädigen. Da selbst die Atembewegung beispielsweise bei der Brustkrebs-Strahlentherapie negative Folgen haben kann, wurden Verfahren entwickelt, bei denen die Strahlentherapie an die Atmung angepasst wird (atemgetriggerte Strahlentherapie).

© Thomas Hecker / Fotolia
Im Gegensatz dazu wird bei der Brachytherapie, die auch Kurzdistanzstrahlentherapie genannt wird, die Strahlenquelle (sog. Seeds, winzige radioaktive Metallkügelchen) direkt in das Tumorgewebe oder in eine Körperhöhle eingebracht. Hauptanwendungsgebiete der Brachytherapie sind gynäkologische Tumoren und Karzinome der Speiseröhre und Prostata.
Bei einer intraoperativen Bestrahlung wird der Tumor während einer Operation direkt bestrahlt. So können die im Bestrahlungsgebiet liegenden Organe besser geschützt werden, indem sie einfach zur Seite geschoben werden. Das Prinzip der Brachytherapie erläutert das Video:
Mit der intensitätsmodulierten Strahlentherapie lässt sich durch mehrfache Veränderung der Strahlungsrichtung zielgenau und gewebeschonend bestrahlen. Diese hohe Präzision wird auch bei der Tomotherapie erreicht. Hier rotiert eine Strahlenquelle von allen Seiten um die zu bestrahlende Stelle des Patienten. Über eine Computertomographie wird die Lage des Tumors überprüft und die Bestrahlung angepasst (bildgeführte Strahlentherapie), um eine Unterdosierung des Tumors und Überdosierung im Normalgewebe zu vermeiden.
Eine weitere Variante der Strahlentherapie wird mit grünem Laser (Greenlight-Laser) durchgeführt. Die Wellenlänge des Lasers liegt im grün sichtbaren Farbspektrum und wird vom roten Blutfarbstoff absorbiert. Die Laserstrahlen dringen nur in die Gewebeoberfläche ein und zerstören so das Wachstum von Tumoren. Auch zur Behandlung einer vergrößerten Prostata wird Greenlight-Laser benutzt. Das Video zeigt den grünen Therapielaser beim Einsatz in der Luftröhre:
Bei der Stereotaxie oder genauer der stereotaktischen Strahlenchirurgie wird der Tumor mithilfe hoher Energiedosen „herausgeschnitten“. Dieses Verfahren wird insbesondere in der Hirntumor-Strahlentherapie angewandt.
Eine relativ neue Form der Radioonkologie ist die Protonentherapie, die bisher nur an wenigen Zentren und Kliniken für Strahlentherapie zur Verfügung steht. Der Vorteil dieser Radiotherapie besteht darin, dass sich die Hauptstrahlendosis gezielt auf den Tumor steuern lässt und darüber und darunter liegendes Gewebe weitgehend geschont werden.
Neben diesen lokalen Verfahren gibt es auch die Ganzkörperbestrahlung, bei der die im Körper zirkulierenden Leukämie- oder Lymphomzellen durch Bestrahlung des gesamten Körpers abgetötet werden. Auch wird damit das körpereigene Knochenmark vor einer Knochenmark- oder Stammzelltransplantation ausgelöscht.
In der Schmerzbestrahlung kommt die Röntgenreizbestrahlung zur Anwendung. Über die Wirkung der Röntgenreizbestrahlung gibt es mehrere Theorien. So wird vermutet, dass niedrigdosierte Strahlung den Stoffwechsel anregt, Einfluss auf das Säure-Basen-Milieu hat oder Autoimmunprozesse und die Durchblutung hemmt.
Strahlentherapie-Nebenwirkungen können am gesunden Gewebe abhängig von Strahlendosis, Eindringtiefe, Anzahl an Bestrahlungen und bestrahltem Gewebe auftreten. Zu den Frühreaktionen der Strahlentherapie gehören beispielsweise
- Hautrötungen
- Schleimhautentzündungen
- Völlegefühl
- Übelkeit
- Durchfälle
- selten auch Haarausfall.
Als Spätreaktionen kann es beispielsweise zu Gefäßverengungen, Narbenbildung, Hautverfärbungen oder Mundtrockenheit, bei Brustkrebs-Strahlentherapie auch zu koronarer Herzkrankheit kommen.
Die Entwicklung eines Strahlentherapie-bedingten Zweittumors oder einer Keimbahnschädigung ist sehr selten.
Eine Strahlentherapie sollte von einem erfahren Facharzt für Strahlentherapie/Radioonkologie oder Radiologie durchgeführt werden. Ein Facharzt für Strahlentherapie hat nach dem Medizinstudium eine fünfjährige Weiterbildung absolviert.
Eine Klinik als „beste Klinik“ oder „Top Klinik“ für Strahlentherapie (Radioonkologie) zu bezeichnen ist nicht möglich. Sehr wohl gibt es Ärzte und Kliniken, die sich auf die radioonkologische Behandlung von Krebserkrankungen und die Schmerzbestrahlung spezialisiert haben und über große Erfahrung verfügen. Diese Experten für Strahlentherapie (Radioonkologie) finden Sie im Leading Medicine Guide.
Im Leading Medicine Guide werden nur ausgewählte hochqualifizierte medizinische Experten und Spezialisten präsentiert. Alle gelisteten Ärzte haben eine hohe fachliche Expertise, verfügen über exzellente Erfahrungen im Bereich Strahlentherapie und Radioonkologie und erfüllen die strengen Aufnahmekriterien des Leading Medicine Guide.