Für Professor Dr. med. Otto Kollmar ist sie ein bemerkenswertes Organ, das mit enormer Faszination auf ihn wirkt: Die Leber wiegt als unser größtes Organ im Schnitt rund anderthalb Kilo – und hat sehr spezifische Aufgaben: Sie ist essenziell bei der Verstoffwechselung und gleichzeitig das Klärwerk für schädliche und giftige Stoffe. Aus der Nahrung, die wir unserem Körper zuführen, zieht die Leber die lebensnotwendigen Nährstoffe heraus, wandelt giftige Stoffe in ungiftige um und gibt diese zum Ausscheiden an den Darm weiter. Klar also, dass bei einer Lebererkrankung schneller Handlungsbedarf besteht – ganz gleich, ob dies ein Abszess ist, eine Leberzirrhose oder ob gar ein Leberkarzinom entstanden ist. Prof. Kollmar, der als standortübergreifender Stellvertretender Chefarzt bei Clarunis – Universitäres Bauchzentrum Basel die Hepatobiliäre Chirurgie leitet, gilt als ausgewiesener Spezialist für alle Fragen rund um die Leber. Damit ist er für den Leading Medicine Guide der ideale Gesprächspartner zu diesem vielseitigen Thema.
 Die wohl größte Herausforderung bei Lebererkrankungen ist die, eine Erkrankung überhaupt festzustellen. „Die Leber gibt von sich aus keine Zeichen. Primäre Symptome gibt es nicht, zumal die Leber auch keine Schmerznerven hat. Nur sekundäre Folgen werden gesehen. Dann entwickelt die betroffene Patientin oder der jeweilige Patient zum Beispiel einen Wasserbauch, der Bauchnabel kann hervortreten, die Haut wird gelblich, oder es werden auf einmal Gefäße sichtbar, die vorher nicht da waren“, beschreibt Professor Dr. Kollmar das Dilemma der Diagnose zu Beginn unseres Gesprächs. Meist werden Lebererkrankungen im Rahmen einer allgemeinen Untersuchung festgestellt, etwa wenn mittels Blutentnahme die Leberwerte überprüft werden.
Die wohl größte Herausforderung bei Lebererkrankungen ist die, eine Erkrankung überhaupt festzustellen. „Die Leber gibt von sich aus keine Zeichen. Primäre Symptome gibt es nicht, zumal die Leber auch keine Schmerznerven hat. Nur sekundäre Folgen werden gesehen. Dann entwickelt die betroffene Patientin oder der jeweilige Patient zum Beispiel einen Wasserbauch, der Bauchnabel kann hervortreten, die Haut wird gelblich, oder es werden auf einmal Gefäße sichtbar, die vorher nicht da waren“, beschreibt Professor Dr. Kollmar das Dilemma der Diagnose zu Beginn unseres Gesprächs. Meist werden Lebererkrankungen im Rahmen einer allgemeinen Untersuchung festgestellt, etwa wenn mittels Blutentnahme die Leberwerte überprüft werden.
„Sind die gemessenen Leberwerte zu hoch, so kann die Leber am besten mit Ultraschall weiter untersucht werden. Gerade die Ultraschalluntersuchung hat sich in den letzten fünf Jahren perfektioniert und ist eine hervorragende Diagnose-Methode, um Erkrankungssymptomen auf den Grund zu gehen. Ein nächster Schritt zur weiteren Untersuchung ist eine Spezialschichtgebung, was mittels leberspezifischer Kontrastmittel für den Ultraschall und/oder eine Magnetresonanztherapie (MRT) erfolgt. Das Kontrastmittel wird von der Leber verstoffwechselt und über die Gallenwege wieder ausgeschieden. Hier setzen wir dann mit einer Magnetresonanz-Cholangiopankreatikografie (MRCP) an, eine Untersuchung der Gallenwege und des Bauchspeicheldrüsengangs“, erläutert Professor Dr. Kollmar die verschiedenen Diagnoseverfahren.
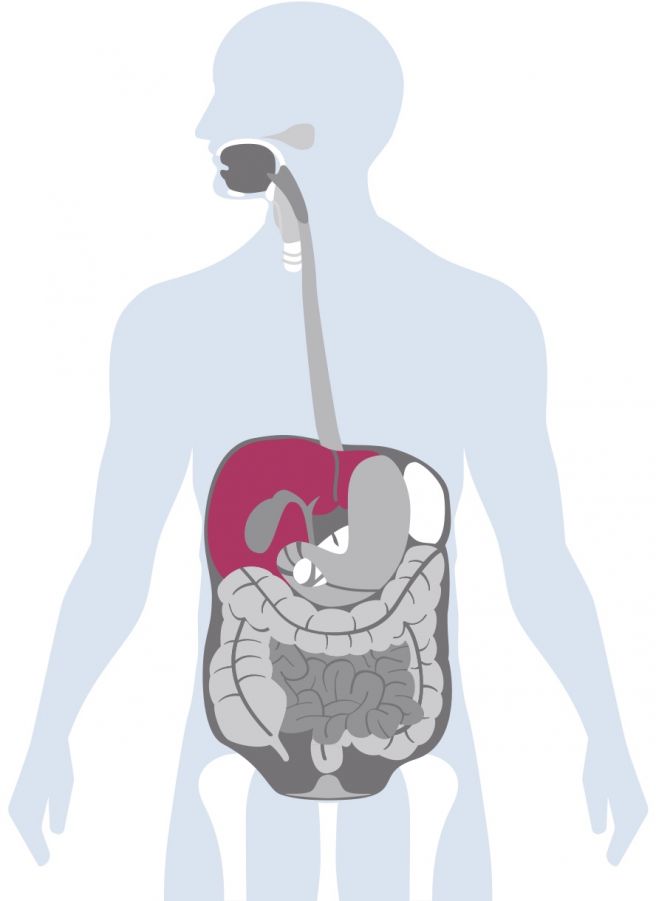
Das komplexe hepatobiliäre System
Das aus hepatisch und biliär zusammengesetzte Adjektiv hepatobiliär bedeutet „die Leber und die Gallenblase" betreffend. „Das hepatobiliäre System ist der Zusammenhang zwischen Blutsystem, Leber und Gallenwegen. Sie müssen sich das wie einen Apfelbaum vorstellen“, veranschaulicht Professor Dr. Kollmar. „Die Leber bildet hierbei die Krone des Baums, während das Gallengangsystem die Äste und den Baumstamm ausmacht. Alles, was der Mensch an Nährstoffen benötigt, wird von der Leber hergestellt. Und gleichzeitig ist sie so unser Klärwerk. Es besteht ein richtiges Kreislaufsystem zwischen Leber, Galle und Darm.“ Nun irritiert ein wenig, dass einigen Menschen die gesamte Gallenblase entfernt wird, und man würde vielleicht annehmen, dass hierdurch der Kreislauf gestört würde. „Tatsächlich braucht der Mensch die Gallenblase nicht. Sie ist sozusagen ein Relikt unserer biologischen Entwicklung“, klärt Professor Dr. Kollmar auf.
Und wenn ein Leberzellkarzinom festgestellt wird …?
Wenn im Ergebnis einer Leberuntersuchung festgestellt wird, dass sich ein Leberzellkarzinom gebildet hat, so gibt es eine Vielzahl an Behandlungsmöglichkeiten. „Es steht ein Potpourri an Operationstechniken zur Verfügung. Man kann ein notwendiges kleines Stück oder ein großes Stück der erkrankten Leber entfernen und muss auch stets überlegen, je nach Grad der Erkrankung, ob Teile der Gallenwege auch gleich mit entfernt werden müssen“, konstatiert Professor Dr. Kollmar und schildert im Anschluss drei gängige Ablationsverfahren:
„Die erste Option ist die der Ablation, auch Radiofrequenzablation genannt. Hierbei wird mit einem Hitzestab ein Hitzeball im Tumor von ca. sechzig bis achtzig Grad erzeugt, und der Tumor wird regelrecht verkocht. Die zweite Option ist die Mikrowellenablation, mit der ähnlich vorgegangen wird, aber mit leicht abgesenkten Temperaturen. Eine dritte Option ist die Vereisung des Tumors, bei der das Gewebe mit einer Gefriersonde für ca. fünfzehn Minuten auf minus achtzig Grad runtergefroren wird. Das Immunsystem der Patientin oder des Patienten wird hierbei durch das kalte zerstörte Gewebe stark angeregt. Diese Methode ist zwar sehr effektiv, aber auch sehr teuer, da hierfür flüssiger Stickstoff nötig ist, weswegen sich Kliniken dieses nicht leisten wollen und mit der günstigeren Hitzemethode gleichwertige Ergebnisse erzielt werden können. Rund fünfzehn Prozent der Patientinnen und Patienten mit einem Lebertumor können chirurgisch behandelt werden, und wir arbeiten hart daran, diese Prozentzahl zu erhöhen.“

In der Leber landen leider häufig metastasierende Tumorzellen, was „Homing“ genannt wird. „Dieses Phänomen ist darin begründet, dass Tumorzellen in der Leber bessere Überlebenschancen haben, da der Blutstrom in der Leber verlangsamt ist. Mittels Chemokinen, also Signalproteinen, und Zytokinen, die als Proteine eine wichtige Rolle in der Koordination der Immunabwehr spielen, lockt die Leber die Tumorzellen regelrecht an: Die vielen bewaffneten Immunzellen in der Leber möchten nämlich die Krebszellen minimieren. Die Krebszellen aber sind nicht 'dumm', setzen sich in den 'freundlichen' Bereichen der Leber ab und versuchen, das Abwehrsystem zu überlisten“, erläutert Professor Dr. Kollmar die besondere Herausforderung mit Tumorzellen in der Leber.
Organspendenbereitschaft und Lebertransplantation
Wenn eine Leberkrebserkrankung bereits in einem fortgeschrittenen Stadium ist, so muss definitiv über eine Lebertransplantation nachgedacht werden. „Es gibt bei Organtransplantationen immer Dringlichkeitslisten. Von Land zu Land variiert die Verfügbarkeit gespendeter Organe sehr. So ist in Norwegen zum Beispiel die Wartezeit auf eine Spenderleber mit ca. zwei bis drei Wochen erstaunlich kurz, während hier in der Schweiz mit einer Wartezeit von ca. einem Jahr gerechnet werden muss“, verdeutlicht Professor Dr. Kollmar die Problematik mit der Organspendenbereitschaft.
In der Schweiz wurde im Juni 2022 die sogenannte Widerspruchslösung für Organspendeausweise beschlossen. Das heißt, dass jeder volljährige Bürger automatisch ein potenzieller Organspender ist, es sei denn, er beantragt, dass keine Organe nach Feststellung des Todes entnommen werden dürfen. Diese Regelung soll ab dem Jahr 2024 greifen. In Deutschland wurde diese Option auch diskutiert, aber nicht umgesetzt.
„Ich glaube nicht, dass sehr viele Menschen Angst vor einem Organspendeausweis haben. Man kann nur immer wieder ermutigen, sich dafür zu entscheiden. Schließlich kann ich meine Organe nicht mit in den Himmel nehmen, sondern kann womöglich auf Erden noch Leben retten“, mahnt Professor Dr. Kollmar und betont: „Stellen Sie sich bitte eine Patientin oder einen Patienten vor, die oder der zum Beispiel an drei Tagen in der Woche zur Dialyse muss, wir sagen mal montags, mittwochs und freitags. Die Dialyse dauert jedes Mal vier bis fünf Stunden, und die Patientin bzw. der Patient muss ja auch erst einmal zum Ort des Geschehens hin und wieder zurück. Neben dem hohen Zeitaufwand ist eine Dialyse belastend. Spätestens am Dienstag wird es unserem Beispielpatienten schlecht gehen. Die gesamte Lebensqualität dieses Menschen verändert sich um 180 Grad, wenn er dank Spenderorgane dieses Martyrium beenden kann.“
Die Zeit wird zum Feind
Sobald ein Spenderorgan vorliegt, muss es ziemlich schnell gehen. „Bei einer Leber haben wir nur zwölf bis sechzehn Stunden Zeit zur Verfügung, um das Organ vollständig zu transplantieren. Das ist im Gegensatz zu einer Herztransplantation, bei der man nur vier bis fünf Stunden Zeit hat, viel, aber dennoch ist hier eine gute Logistik gefragt. Der Spender, bei dem der Hirntod festgestellt wurde, muss künstlich am Leben gehalten werden, damit die Organe frisch bleiben. Die Empfängerin oder der Empfänger werden telefonisch informiert und müssen per sofort ins Krankenhaus kommen. Je früher bei der Leber operiert werden kann, desto besser. Hier in der Schweiz geht das von den Entfernungen noch. In Deutschland wäre aber zum Beispiel die Distanz Kiel-München in der Zeit fast nicht zu bewerkstelligen“, klärt Professor Dr. Kollmar über die zeitliche Not auf.
Die Dauer einer Transplantation liegt meist bei etwa vier Stunden, kann aber auch bis zu acht Stunden dauern. „Bei der Nachsorge und Rehabilitation der Patientin oder des Patienten kommt es auf den Allgemeinzustand an. Sind sie grundsätzlich fit und haben zum Beispiel noch eigenes, funktionierendes Lebergewebe im Körper, können sie in der Regel nach zwei bis drei Wochen das Krankenhaus wieder verlassen“, ermutigt Professor Dr. Kollmar. „Es werden stets Medikamente gegen eine Abstoßung des Organs verabreicht, und für das Leben Zuhause gilt es bestimmte Vorkehrungen zu treffen. So sollten zum Beispiel keine Kanarienvögel oder auch Katzen im Haushalt von immunsupprimierten Patientinnen oder Patienten leben, da diese Krankheiten übertragen können, die gefährlich werden könnten. Hunde im Haushalt sollten unbedingt entwurmt sein“, erläutert Professor Dr. Kollmar die Vorsichtsmaßnahmen.
Positives und Negatives für die Leber
Die Leber freut sich grundsätzlich über leichtere Tätigkeiten. Wer etwa ein Sieben-Gang-Menü im Restaurant isst und dazu Wein trinkt, gibt der Leber richtig etwas zu tun. Natürlich kann man das mal machen, aber dauerhaft „über die Stränge schlagen“ ermüdet die Leber und begünstigt Schädigungen. „Wer der Leber Gutes tun möchte, sollte regelmäßig Fischöle, Omega-3-Fettsäuren und Artischocken zu sich nehmen. Letztere helfen bei der Antioxydation und sind in Form von Kapseln, eingelegt oder als gekochtes Gemüse gleichermaßen gesund. Was die Leber nicht mag, sind viel Fleisch und zu viel Alkohol – hier muss sie schon ganz schön hart arbeiten“, merkt Professor Dr. Kollmar an.
Das größte Problem aber, das sich in der westlichen Welt mit der Leber stellt, ist ihre Entwicklung zur Fettleber. Dadurch, dass viele Menschen einfach von allem zu viel zu sich nehmen, und hier vor allem zu viel von ungesundem Zucker und Fett, und sich darüber hinaus zu wenig bewegen, werden sie immer dicker. „Die Leber nimmt Fett sofort auf und speichert dieses. Durch die Ausbildung einer Fettleber wiederum kann eine Leberzirrhose entstehen, die am Ende auch die Bildung eines Tumors fördern kann. Meinen Patientinnen und Patienten rate ich grundsätzlich wenig bis kein Fleisch zu essen und Süßes und Fettes nur in Maßen. Eine Fastenzeit schadet nicht, aber man muss wissen, dass die Leber am gespeicherten Fett stets festhält. Da wird nichts so schnell abgebaut“, so Professor Dr. Kollmar.
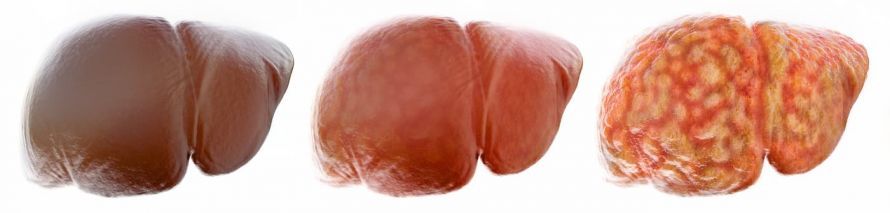
Übergang von einer gesunden Leber zur Fettleber © crevis / AdobeStock
Mit Blick in die Zukunft
Eines der faszinierendsten Aspekte der Leber ist der, dass sie nachwachsen kann. Sie besteht aus acht verschiedenen Segmenten. Wenn etwa zwei Segmente weggeschnitten werden, wachsen die anderen Segmente solange nach, bis die Leber wieder ihr Gewicht von 1,2 bis 1,5 Kilo erreicht. „Jetzt muss aber bedacht werden, dass dieses Nachwachsen der Leber das Immunsystem der Patientin oder des Patienten schwächt, da dies natürlich Kraft kostet. Auch entgiftet die Leber während eines Wachstumsprozesses schlechter. Es wird derzeit daran geforscht, auch hier bei Clarunis, wie es gelingen könnte, dass die Leber vor einem operativen Eingriff wächst. Wenn ein solcher Mechanismus funktionieren würde, dann könnte man die ganze prophylaktische Arbeit verbessern“, schließt Professor Dr. Kollmar unser Gespräch hoffnungsvoll ab.
Herr Professor Kollmar, wir danken Ihnen für das sympathische und so informative Gespräch!
Wer direkten Kontakt zu unserem Spezialisten aufnehmen möchte, kann dies über seine Profilseite des Leading Medicine Guide tun.


