Wenn es um das Thema Schwerhörigkeit geht, zählt Prof. Dr. med. Peter Issing zu den besonders erfahrenen und engagierten Fachärzten. Der renommierte HNO-Spezialist hat mit seinem Cochlea-Implantat-Zentrum Nordhessen im Verbund des Klinikums Bad Hersfeld weit über die Region hinaus auf sich aufmerksam gemacht. Dafür sind auch Aktionen verantwortlich, mit denen Prof. Issing gerade jene Menschen erreichen möchte, die ihre Hörprobleme zu wenig ernst nehmen. Auch wenn der empathische Facharzt im gesamten Spannungsfeld zwischen Kopf-, Hals- und Gesichtschirurgie eine herausragende Expertise besitzt, etwa bei Operationen zur Wiederherstellung nach Tumortherapien – das Thema Schwerhörigkeit zählt zu seinen medizinischen Steckenpferden. Der Leading Medicine Guide sprach mit ihm.
 Leading Medicine Guide: Herr Professor Issing, warum haben Hörgeräte bei vielen Menchen immer noch einen schweren Stand – obwohl sie doch für Lebensqualität und Teilnahme stehen?
Leading Medicine Guide: Herr Professor Issing, warum haben Hörgeräte bei vielen Menchen immer noch einen schweren Stand – obwohl sie doch für Lebensqualität und Teilnahme stehen?
Prof. Dr. med. Peter Issing: In der Tat versuchen die allermeisten Schwerhörigen, ihren „Makel“ zu kaschieren, für den sie in aller Regel nichts können, und sich aus der Affäre zu ziehen. Spannend ist da ein Rückblick in die Antike: Da waren die Seher, also die Weissager, häufig blind, aber trotzdem sehr geachtet. Die Brille gilt in der Gesellschaft als Ausdruck von Intellektualität, ein Hörgerät dagegen lässt manchmal sogar an der Intelligenz des Trägers Zweifel aufkommen. Das erklärt sich schon aus einer etymologischen Verbindung: Der Wortstamm „taub“, englisch „deaf“ – im Mittel- und Althochdeutschen hieß das „stumpfsinnig“, „verwirrt“. Am ehesten ist der Ursprung noch im Wörtchen doof zu sehen.
Leading Medicine Guide: … und woher kommt das?
Prof. Dr. med. Peter Issing: Das liegt ganz einfach daran, dass Schwerhörige Probleme haben, mit Mitmenschen zu kommunizieren. Das kann jemand mit einer Sehbehinderung viel besser als jemand, der schlecht oder fast nichts hört. Dann wird oft unterstellt, dass die armen Betroffenen geistig etwas eingeschränkt sind – weil man nicht auf Anhieb erkennt, dass jemand einfach nicht gut hört. Eine Sehbehinderung wird eben schneller wahrgenommen. Und das führt dazu, dass Hörgeräte eher als Stigmata empfunden werden als eine Brille.
Leading Medicine Guide: Tatsächlich sind Träger von Hörgeräten bestrebt, dass ihre Hörhilfen nicht wahrgenommen werden. Bei Brillen ist das ganz anders.
Prof. Dr. med. Peter Issing: Da sagen Sie etwa ganz Entscheidendes. Nehmen Sie die Brille: Die ist im Grunde mit einem Hörrohr vergleichbar, denn sie verstärkt nicht das Sehen, sie sorgt dafür, dass die Abbildung auf der Netzhaut scharf wird, aber auf den eigentlich Sehvorgang nimmt sie keinen Einfluss. Die Netzhaut muss aber trotzdem funktionieren, sonst werden Sie auch mit einer Brille nicht glücklich – während Hörgeräte in der Regel dann zum Einsatz kommen, wenn die Innenohrfunktion betroffen ist. Viele Menschen glauben, wenn sie schlecht hören, reicht es, die Lautstärke hochzudrehen, dann ist das Hören wie vorher. Dem ist aber absolut nicht so. Und es gibt Schätzungen, dass sich mehr Hörgeräte in Nachttischkästchen befinden als in den Ohren der Schwerhörigen – dass sie also oft nicht benutzt werden. Viele Menschen warten sehr lange, bis sie etwas gegen ihren Hörverlust unternehmen, und dann ist es mit der Akzeptanz oft schwieriger. Auch eine Gleitsichtbrille braucht eine Gewöhnungsphase.
Leading Medicine Guide: Wenn ich etwa als Musiker durch Verstärkerlärm und Rückkoppelung einen Hörverlust erleide – was geht da genau vor?
Prof. Dr. med. Peter Issing: Dann haben Sie eine Lärmschwerhörigkeit. Ob das jetzt durch Musik kommt oder durch Arbeiten im Steinbruch, das ist dem Innenohr relativ egal. Das führt dann zu einer hochtonbetonten Schallempfindungsschwerhörigkeit, da spielt es keine Rolle, ob Beethoven, die Rolling Stones oder der Presslufthammer verantwortlich sind. Der Lärm setzt den Haarzellen zu, und die sind vor allem im hochfrequenten Bereich besonders empfindlich, da ist unser Ohr sozusagen hellhörig. Da setzen dann die Schäden ein.
Leading Medicine Guide: Also geht es ums Innenohr.
Prof. Dr. med. Peter Issing: Ja, die meisten Menschen mit Hörverlust leiden an einer Innenohrschwerhörigkeit, also an einem Problem der Hörschnecke. Diese Schnecke hat zwei verschiedene Sinneszellen, das sind die äußeren und inneren Haarzellen. Die inneren Haarzellen sind die eigentlichen Hörsinneszellen, die äußeren machen das Ohr unterschiedlich empfindlich – ja nachdem, ob unsere Umgebung laut oder leise ist. An denen liegt es meistens, wenn Probleme mit dem Hören auftauchen, weil sie empfindlich auf größere Lautstärken reagieren. Die äußeren Haarzellen können, wenn es leise ist, das Ohr empfindlich machen. Wenn es lauter wird, dämpfen sie die Geräusche, damit wir den Lärm besser ertragen können. Und ein normal hörendes Ohr hat einen Dynamikbereich: Der Abstand zwischen der Hörschwelle, in der wir leise hören, und der Unbehaglichkeitsschwelle, liegt zumeist bei etwa hundert Dezibel. Das ist ein unglaublich weiter Bereich, wenn wir gut hören. Wenn wir aber schlecht hören, also wenn wir eine Hörminderung haben, dann liegt unsere Schwelle, bei der wir sagen, dass es leise ist, bei einem höheren Wert. Damit wir irgendetwas hören, muss es dann beispielsweise vierzig Dezibel laut sein. Nur damit man irgendetwas hört.
Leading Medicine Guide: Die Unbehaglichkeitsschwelle steigt aber nicht, oder? Meine Lärmempfindlichkeit hat sich nämlich nicht verändert.
Prof. Dr. med. Peter Issing: Genau. Normalerweise würde man logisch denken: Wenn man erst bei vierzig Dezibel etwas hört, dann wird die Unbehaglichkeitsschwelle auch steigen, dann kommen die hundert Dezibel da einfach drauf – und diese Schwelle verschiebt sich auf 140 Dezibel. Dem ist aber nicht so. Die Unbehaglichkeitsschwelle bleibt, es kann sogar sein, dass sich die Empfindlichkeit noch erhöht. Somit wird also der Dynamikbereich zwischen zu leise und zu laut extrem eingeschränkt. Und das ist das große Problem für Hörgeräte: Die können sich von der Verstärkung her eben nur in diesem Feld bewegen. Man spricht hier vom Recruitment-Phänomen: Dann ist also ein geschädigtes Ohr tatsächlich lärmempfindlicher als ein gesundes Ohr. Das hängt mit der fehlenden Dämpfungsfunktion der äußeren Haarzellen zusammen.
 Leading Medicine Guide: Nun ist es natürlich ein Unterschied, ob ich einfach gewisse Töne nur noch dumpf wahrnehme oder ob ich an hochgradiger Schwerhörigkeit leide. Was ist denn, wenn normale Hörgeräte nicht mehr ausreichen?
Leading Medicine Guide: Nun ist es natürlich ein Unterschied, ob ich einfach gewisse Töne nur noch dumpf wahrnehme oder ob ich an hochgradiger Schwerhörigkeit leide. Was ist denn, wenn normale Hörgeräte nicht mehr ausreichen?
Prof. Dr. med. Peter Issing: Wenn der Hörverlust zu sehr ausgeprägt ist, wenn ein steiler Hörabfall zu den höheren Frequenzen zu erkennen ist, dann tut man sich schwer, Menschen mit Hörgeräten zu helfen. Da kann dann im Einzelfall ein Cochlea-Implantat die beste Lösung sein. Das Implantat stimuliert den Hörnerv elektrisch. Dann wird eben nicht mehr akustisch verstärkt, sondern es wird der Hörnerv elektrisch gereizt. Das kann man heute sehr zuverlässig machen. Wenn Patienten mit Hörgeräten keinen ausreichenden Benefit mehr haben, ist das eine vernünftige Maßnahme. Die elektrische Stimulanz erregt den Hörnerv. Dabei wird eine Elektrode in die Hörschnecke eingeführt, da findet dann akustisch nichts mehr statt. Man umgeht also die Schnecke. Die Schnecke erhält über mechanische Schwingungen elektrische Impulse, und wenn die nicht mehr funktioniert, kann man den Hörnerv in der Schneckenachse mit der Elektrode reizen.
Leading Medicine Guide: Wann genau kommt denn ein Cochlea-Implantat in Frage?
Prof. Dr. med. Peter Issing: Natürlich wird man immer versuchen, das weniger aufwendige Verfahren zu wählen. Viele Menschen denken auch, dass ihre Hörgeräte schlecht sind. Da sind wir wieder beim schlechten Leumund der Hörgeräte: Das hängt auch mit dieser speziellen Dynamik des Innenohrs zusammen, und es ist kein Makel der Hörgeräte – aber man kann das dann in der erwähnten Phase nicht mehr mit Hörgeräten ausgleichen. In solchen Fällen komme ich mit akustischer Stimulation, also mit der Verstärkung über den Lautsprecher eines Hörgeräts, nicht mehr weiter. Auch wenn es lauter wird, versteht man nicht besser. Natürlich: Die Hörgerätetechnologie ist enorm, was diese kleinen Wunderwerke auf winzigem Raum alles bieten, mit Richtmikrofon und anderen Dingen, da ist in der technischen Entwicklung viel passiert. Aber am grundsätzlichen Problem des Innenohrschadens wird auch das beste Hörgerät nichts ausrichten können.
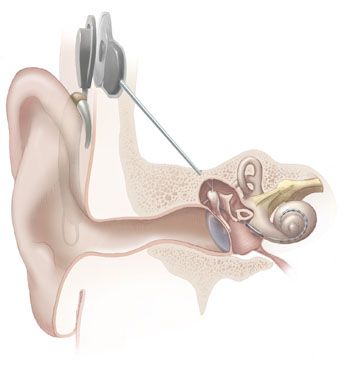
Leading Medicine Guide: Nun können Cochlea-Implantate nicht nur für ältere Menschen ein echter Segen sein, sondern auch für gehörlos geborene Kinder. Können Sie da überhaupt für einen halbwegs normalen Spracherwerb sorgen?
Prof. Dr. med. Peter Issing: Das kann ich vollumfänglich bejahen. Ganz wichtig ist dabei der Zeitpunkt. Man muss zunächst gehörlos geborene Kinder möglichst früh erkennen. Heute gibt es ein Neugeborenen-Hörscreening, mit dem sich schon wenige Tage nach der Geburt beweisen lässt, dass ein Kind hört – um gegebenenfalls bei einem taub geborenen Kind sehr früh therapeutisch eingreifen zu können. Die Häufigkeit einer therapiebedürftigen Schwerhörigkeit bei Neugeborenen liegt etwa bei 1,5 von tausend, ist also relativ häufig. Wenn Sie gehörlos oder mit verminderter Hörfähigkeit geborene Kinder behandeln, ob mit einem Hörgerät oder einem Cochlea-Implantat, haben die Kinder die Chance, eine normale Sprachfähigkeit zu entwickeln. Man versucht heute, bereits im ersten Lebensjahr zu implantieren, weil sich die sogenannte Hörbahnreifung nur dann entwickelt, wenn der Hörvorgang tatsächlich stattfindet.
Leading Medicine Guide: … Hörbahnreifung?
Prof. Dr. med. Peter Issing: Die Hörbahn muss reifen – das heißt: Die Synapsen, also die Kontaktstellen der Nerven zueinander, müssen sich entwickeln. Und das funktioniert nur, wenn elektrische Impulse durch die Schaltstellen gehen. Findet das nicht statt, bleibt die Hörbahnreifung aus. Die läuft nur über eine kritische Phase – das sind maximal drei, vier Jahre. Es muss also in dieser Zeitspanne stattfinden, daher ist der frühzeitige Therapiebeginn notwendig. Diese Menschen würden Sie später nicht als Hörgeschädigte erkennen. Das ist absolut faszinierend: Diese Kinder können dann auch eine ganz normale Regelschule besuchen – damit ist die Therapie auch volkswirtschaftlich kosteneffektiv.
Leading Medicine Guide: Müssen solche Implantate irgendwann ausgetauscht werden?
Prof. Dr. med. Peter Issing: Nicht wegen der Größe – die Hörschnecke ist, wenn man geboren wird, mehr oder weniger ausgewachsen. Aber natürlich geht die Technik weiter, da kann es irgendwann angesagt sein, ein technisches Upgrade durchzuführen. Aber es gibt keine Abnutzung und das Implantat wird nicht zu klein.
Leading Medicine Guide: Wo liegen denn generell die Unterschiede bei alten und jungen Menschen, wenn es um Schwerhörigkeit geht?
Prof. Dr. med. Peter Issing: Grundsätzlich ist es relativ ähnlich – wenn Sie davon ausgehen, dass die Schwerhörigkeit nach dem Spracherwerb eingetreten ist. Wenn man mit sieben, acht Jahren ertaubt, kann es sein, dass die Sprachentwicklung wieder zurückgeht. Wenn Sie allerdings bei älteren Menschen eine lange Zeit haben, in der das Hörvermögen stark eingeschränkt war, wird es wieder schwieriger. Das ist dann wie bei einem Oldtimer, den Sie nach vielen Jahren aus der Scheune holen: Das System dann wieder hochzufahren, erfordert einiges an Aufwand. Wenn Menschen den Bedarf nicht einsehen, wird es ebenfalls schwierig. Aber wenn diese Menschen dann zu keiner Geburtstagsfeier mehr gehen, hat das schnell enorme soziale Folgen. Jüngere Menschen sehen eher ein, dass sie etwas gegen ihre Defizite tun müssen – und dass sie in aller Regel auf Anhieb einen deutlichen Benefit haben.
Leading Medicine Guide: Also nehmen vor allem viele ältere Menschen ihre Schwerhörigkeit nicht sehr ernst. Was kann man dagegen tun?
Prof. Dr. med. Peter Issing: Tatsächlich warten viele zu lange, bevor sie etwas unternehmen. Das liegt auch daran, dass Schwerhörigkeit ja nicht wehtut. Wenn Sie Schmerzen in der Hüfte haben, werden sie irgendwann ärztliche Hilfe aufsuchen. Manche stehen auch auf dem Standpunkt: Ich bin alt, da gehört es dazu, weniger zu hören. Und dann kommt vielleicht noch das Vorurteil dazu: Mein Nachbar hat Hörgeräte, aber die helfen nichts. Ich kann nur sagen, dass es wichtig ist, etwas dagegen zu tun. Sonst kommt man in eine Spirale: Je länger man wartet, umso schwieriger wird es – vor allem dann, wenn Sie sich wegen des Hörens zurückgezogen haben und praktisch keine Freunde mehr haben. Wichtig ist dabei auch, dass Schwerhörigkeit das Fortschreiten einer Demenz unterstützen kann.
Leading Medicine Guide: Wie das?
Prof. Dr. med. Peter Issing: Wenn ein Sinneskanal nicht gut funktioniert, kommt auch in der Zentrale weniger an – das ist also ein Risikofaktor für Demenz. Diesen Faktor können wir therapeutisch beeinflussen. Wenn man den Menschen sagt, dass sie den Facharzt nicht in erster Linie für ihr Umfeld aufsuchen, sondern dass ein Hörgerät ihnen selbst zugutekommt, damit das Gehirn aktiv bleibt – das überzeugt dann doch einige. Die Rückmeldungen, die ich bekomme, geben mir Recht. Es gibt aber auch Hörkurven, die sich mit einem Hörgerät besser versorgen lassen als andere, und im Einzelfall muss dann überlegen, ob ein Cochlea-Implantat die bessere Lösung ist. Noch einmal: Natürlich braucht nicht jeder mit Hörverlust so ein Implantat, aber es ist eine zusätzliche Option – als therapeutischer Pfeil im Köcher. Wichtig ist, dass man es angeht. Hörgeräte kann man ja auch ausprobieren, die kann man für eine Weile testen. Da kann man auch schauen, welcher Klang einem am besten gefällt – wie bei einer Stereoanlage, die muss ja auch subjektiv gefallen. Man sollte sich also dem Hörverlust stellen, und in den meisten Fällen lässt sich mit einem Hörgerät helfen.
Leading Medicine Guide: Herr Professor Issing – vielen Dank für dieses interessante und aufschlussreiche Gespräch!
Wer direkten Kontakt mit unserem Spezialisten aufnehmen möchte, kann dies direkt über seine Profilseite des Leading Medicine Guide tun.


