Etwa 15 bis 25 Prozent aller Säuglinge zeigen in den ersten Lebensmonaten und -jahren Auffälligkeiten im Verhalten. Dazu gehören etwa übermäßiges Schreien oder Unruhezustände. Man spricht dann von Regulationsstörungen.
Ein Säugling mit Regulationsstörungen kann sein Verhalten nicht angemessen regulieren. Das kann zu außergewöhnlichen Belastungen für die Bezugspersonen führen.
Häufige Situationen, in denen sich Regulationsstörungen äußern, sind etwa:
- Schreien
- Schlafen
- Füttern
- Zwiegespräch und Spiel
- kurze Trennung
- Grenzsetzung
Das Kind ist dann nicht in der Lage, sich selbst ausreichend zu beruhigen.
Nach der Geburt löst sich ein Säugling schrittweise aus der anfänglichen symbiotischen Beziehung zur Mutter. Er beginnt eine mehr und mehr eigenständige Regulation körperlicher, emotionaler und sozialer Funktionen zu entwickeln. Dabei passt sich der Säugling sich in seinem Verhalten den vorgefundenen Umgebungsbedingungen an.
Man spricht von „Entwicklungsaufgaben“, die das Kind zu lösen hat. So lernt es z. B. in bestimmten Altersphasen zu krabbeln, zu laufen, zu sprechen. Zu den Entwicklungsaufgaben gehört auch
- die Anpassung des Schlaf-Wach-Rhythmus an Tag und Nacht,
- die Nahrungsaufnahme und Verdauung,
- die Immunabwehr, sowie
- die Fähigkeit, sich selbst zu beruhigen.
Das Kind lernt also, sich in verschiedenen Entwicklungsbereichen selbst zu regulieren. Später kommt die Regulation von Erregung und Aufmerksamkeitssteuerung dazu.
Gegen Ende des ersten Lebensjahres sind es die Bereiche Nähe-Distanzregulation, Bindung-Trennung. Im zweiten Lebensjahr lernt das Kind
- die Regulation von Abhängigkeit und Autonomie sowie
- die Akzeptanz von Regeln und Grenzen.
Krisen im Anpassungs- und Entwicklungsprozess von Säuglingen und Kleinkindern
Im Rahmen dieser o.g. Anpassungs- und Entwicklungsprozesse kann es kurzfristige „Krisen“ geben. Dabei reagiert das Kind mit
- Unlust- und Unruhezuständen,
- Schreien oder
- Schlafstörungen.
Für den Säugling ist das Schreien das elementare, natürliche Ausdrucks- und Kommunikationsmittel. Schreien hat daher nicht immer etwas mit versorgungsbedürftiger „Not“ zu tun.
Solche „Krisen“ stellen Übergangsphasen dar. Damit leitet das Kind mittels Anpassungs- und Lernprozessen einen weiteren Entwicklungsschritt ein. Sie sind also normal und vorübergehender Natur, können aber bei Eltern zu Sorgen um das Wohlergehen ihres Kindes führen.
Jede 5. Familie leidet in den ersten Lebensmonaten unter dem Schreiverhalten ihres Säuglings.
Die drei Schreiarten des Säuglings
Schreien ist beim Säugling nicht gleich Schreien. Man unterscheidet daher:
- das physiologische Schreien aufgrund nach körperlicher und emotionaler Bedürfnisse, z.B. Hunger, nasse Windel, Zuwendung
- das pathologische Schreien aufgrund organischer Ursachen, z.B. akuter Erkrankungen
- das unspezifische Schreien ohne erkennbare Ursache
Das unspezifische Schreien beruht auf den oben beschriebenen Entwicklungsvorgängen. Es zeigt sich bei fast allen Säuglingen. Die Schreiepisoden beginnen in der 2. Lebenswoche und erreichen ihren Höhepunkt in der 6. Lebenswoche. Bis zum 3. Lebensmonat flachen sie wieder ab.
Früher wurde diese schwierige Zeit als „Dreimonatskolik“ bezeichnet. Das beruhte auf der Annahme, dass der Grund für die Schreiattacken in Störungen des Magen-Darm-Bereichs (z.B. Krämpfe, Blähungen) zu suchen ist.
Studien zeigten allerdings, dass Verdauungsstörungen nur selten Ursache der Schreiattacken sind. In den meisten Fällen ist das unspezifische Schreien als Ausdruck physiologischer Erregung anzusehen.
Synchronisation mit der Bezugsperson
Säuglinge und Kleinkinder können ihr Verhalten nur in direktem Austausch mit ihrer Bezugsperson regulieren. Ein konstantes, sicheres „Gegenüber“ ist die Voraussetzung, um z.B. Spannungen herunter zu regulieren oder einen angemessenen Schlafrhythmus zu entwickeln.
Der Säugling benötigt die permanente Synchronisation mit seiner Bezugsperson, um über
- Blickkontakt,
- affektive Resonanz,
- Körperkontakt,
- Pflege und
- Rhythmus
sein inneres Gleichgewicht zu finden.
Im Idealfall gelingt es der Bezugsperson, angemessen auf die phasenbedingten Unruhezustände und Schreiattacken des Säuglings einzugehen. Dadurch entsteht eine positive Feedback-Schleife:
Schreien des Säuglings –> Pflege und Versorgungsverhalten der Bezugsperson –> das Kind beruhight sich –> die Bezugsperson beruhigt sich ebenfalls und das elterliche Kompetenzgefühl wird gestärkt.
Dieses Kompetenzgefühl ist für die Bezugsperson langfristig wichtig für die Bewältigung weiterer krisenhafter Situationen. Dadurch gewinnt sie das Gefühl, das Kind immer besser zu verstehen und fühlt sich sicherer im Umgang mit dem Kind.
Ursachen für nicht funktionierende Synchronisation mit der Bezugsperson
Geringfügige Störungen dieser Interaktion mit der Bezugsperson kann das innere Gleichgewicht des Säuglings kippen lassen. Das kann zu massiven Verhaltensproblemen führen.
Eine wesentliche Rolle spielen hier oftmals psychosoziale Belastungen, die die Bezugsperson unter Stress setzen:
- Stress vor und während der Schwangerschaft
- schwierige Umstände der Geburt
- Partnerschaftsprobleme
- eigene psychische Probleme
- Probleme im weiteren Familienumfeld
- Alltagsstress, Unruhe und Hektik
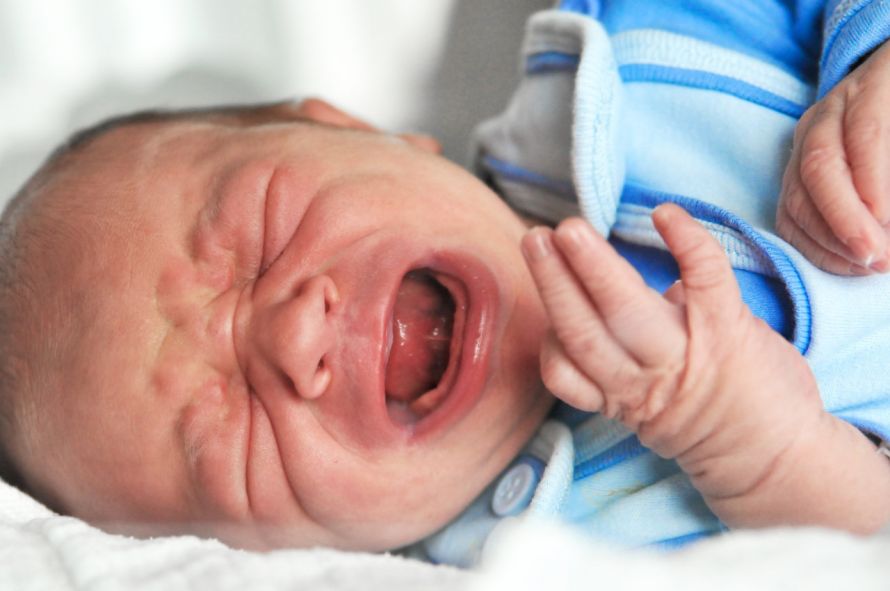
Exzessives Schreien kann Ausdruck einer Regulationsstörung sein © Ilka Burckhardt | AdobeStock
Der Säugling erscheint überreizt, quengelig und unruhig. Die Schreiattacken treten anfallsartig und ohne erkennbaren Grund auf. Der Säugling kann sich kaum selbst regulieren. Man spricht vom „unstillbarem Schreien“, da auch die Beruhigungsversuche der Bezugsperson keinen Erfolg zeigen. Kinder, die exzessiv schreien, sind auch als Schreikinder bekannt.
Leitsymptome des exzessiven Schreiens sind:
- anfallsartige auftretende Unruhe und Schreiepisoden
- fehlendes Ansprechen auf Beruhigungshilfen
- kurze Tagschlafzeiten mit ausgeprägten Einschlafproblemen
- verminderter Gesamtschlaf
- gehäuftes Auftreten in den Abendstunden
- evtl. geblähtes Abdomen, hochrotes Hautkolorit, Hypertonie der Muskulatur
Als Faustformel für exzessives Schreien gilt die sogenannte Dreier-Regel: Eine durchschnittliche Schrei-/Unruhedauer von
- mehr als 3 Stunden am Tag
- mindestens 3 Tage die Woche
- über mindestens 3 Wochen
Die oben beschriebene gegenseitige regulatorische Abstimmung funktioniert nicht mehr. Den Eltern fehlt das Kompetenzgefühl im Umgang mit dem Kind und können das Schreien nicht mehr sicher einordnen. Sie probieren alle Arten der Beruhigungsversuche, bis sie selbst am Rande der Erschöpfung sind.
Dadurch geraten die Eltern zunehmend unter Druck: Das permanente Scheitern der Beruhigungsversuche führt zu Hilflosigkeit und Ohnmacht, aber auch Wut und Aggressionen. „Ich habe alles für ihn getan“, berichtet eine Mutter, „aber er hat nur geschrien – ich habe mein Kind nicht mehr verstanden!“
So ergeben sich weitere Probleme. Die Bezugsperson hat das Gefühl, keinen Zugang mehr zu ihrem Kind zu finden. Dadurch kann sie das Gefühl bekommen, dass das Verhalten des Kindes sich gegen sie richtet: Als Ablehnung, Abwehr und absichtliches Ärgern.
Die erlebte Hilflosigkeit und die Versagensgefühle können umschlagen in Wut und Aggressionen dem Kind gegenüber. Das exzessive Schreien ist damit ein häufiger Auslöser für Kindesmisshandlungen, wie
- Schütteln,
- Schlagen oder
- Vernachlässigung.
Die Problematik kann sich relativ schnell auf andere regulatorische Bereiche ausweiten. Es treten dann Störungen des Schlaf-Wach-Rhythmus und Fütterprobleme auf. Langfristig kann es dazu kommen, dass es im Alltag der Familie kaum noch eine entspannte Interaktion gibt.
Ein Teufelskreis entsteht, der auf beiden Seiten in extremen psychischen Stress und letztlich in die Erschöpfung führt. Die Beziehung zwischen Eltern und Kind verändert sich negativ, da die Eltern kaum noch positive Interaktionen mit ihrem Kind erleben. Sie geraten selbst fast unvermeidlich in ein Überlastungssyndrom, das durch
- Schlafmangel,
- durch das Schreien des Kindes ausgelösten Stress,
- Versagensgefühle
- Ohnmacht,
- aggressive Impulse dem Kind gegenüber und
- Depressivität
charakterisiert ist.
Frühkindliche Regulationsstörungen sind äußerst komplex. Deswegen berücksichtigt der Arzt bei der Diagnose die Familienkonstellation und alle familiären Belastungsfaktoren. Dazu führt er eine ausführliche Anamnese durch, d.h. er spricht mit den Bezugspersonen und erfragt Details zu den Beschwerden.
Der erste Schritt ist der Ausschluss organischer Faktoren, wie z.B.
Die weitere Anamnese bezieht sich auf die Identifizierung der zusammenhängenden Faktoren:
- Kindbezogene Faktoren
- Interaktions- und Beziehungsfaktoren
- Elternbezogene Faktoren
Die Erfassung erfolgt im Rahmen der Anamnese. Für eine differenziertere Diagnostik der Problematik sind Verhaltensbeobachtungen in den relevanten Kontexten vor Ort bzw. per
- Videodokumentation,
- Protokollen und
- Tagebuchaufzeichnungen der Eltern sowie
gegebenenfalls der Einsatz standardisierter Fragebögen und Skalen unumgänglich.
Kindbezogene Faktoren:
- Beginn, Dauer und Entwicklung der Problematik
- Kontexte, in denen die Störung auftritt
- biologische und psychosoziale Belastungen und Ressourcen
Interaktions- und Beziehungsfaktoren:
- Tagesstruktur und familiäre Rahmenbedingungen
- Art und Weise der Betreuung des Kindes
- problematische, aber auch gut funktionierende interaktive Bereiche
- Beziehungsgestaltung des Kindes zu anderen Personen (Großeltern, Geschwister u.a.)
- elterliche Einstellungen und Gefühle dem Kind gegenüber
- elterliche Erklärungsmodelle für das kindliche Verhalten
Elternbezogene Faktoren:
- subjektives Belastungserleben
- biologische und psychosoziale Belastungen und Ressourcen
- eigene Kindheitserlebnisse und Traumatisierungen
Paar- und familienbezogene Faktoren:
- Gestaltung der elterlichen Partnerschaft
- Bewältigung des Übergangs zur Elternschaft
- Qualität der Beziehung zwischen Eltern und deren Eltern
Oft ist es den Eltern unangenehm, sich selbst oder Dritten einzugestehen, im Moment mit ihrem Kind nicht zurechtzukommen. Sie versuchen deshalb, alles alleine zu regeln – was die beschriebenen Teufelskreisprozesse eher noch verstärken dürfte. Gerade wenn Eltern das Gefühl des Kompetenzverlustes und der Ohnmacht haben, sollten sie Hilfe aufsuchen.
Die Regulationsstörung ist nicht einfach auf erzieherisches, emotionales bzw. moralisches Versagen zurückzuführen. Es müssen zahlreiche Faktoren betrachtet werden, um sowohl
- die genauen Ursachen und Auslöser des Schreiens zu identifizieren,
- als auch einen Lösungsweg aus der Situation zu empfehlen.
Eine fachkompetente Hilfe bringt oftmals schon in kurzer Zeit deutliche Entlastung und Verbesserung der Problematik.
Der Kinderarzt ist der erste Ansprechpartner der Eltern. Er klärt den körperlichen Zustand des Kindes sowie in einem ersten Schritt die psychosozialen Hintergründe der Störung. Danach kann er beratend tätig werden bzw. auf weitergehende Behandlungsmöglichkeiten verweisen.
Ambulante Beratung und Therapie bei Regulationsstörungen
Eine ambulante Beratung und Therapie (z.B. in sog. „Schreiambulanzen“) erfolgt über regelmäßige Elterngespräche. Dazu kommen interaktionszentrierte Sitzungen mit dem Kind. Sie beinhalten sowohl die Beobachtung als auch Verhaltensübungen der Eltern mit dem Kind in Spiel- und Forderungssituationen. Dazu können auch Videoaufnahmen analysiert werden, die die Eltern zuhause gemacht haben.
Die Eltern erhalten im Rahmen der Therapie praktische Tipps und Verhaltensregeln.
Je nach Bedarf erfolgen die Sitzungen
- in kürzerer Abfolge als Krisenintervention oder
- in regelmäßigen Abständen zur stützenden Begleitung.
Ziele der Behandlung sind
- die Verbesserung der Regulationsproblematik,
- die Entlastung der Eltern und
- die (Wieder-)Herstellung eines positiven Beziehungssystems Eltern – Kind.
Teilstationäre Therapie bei Regulationsstörungen
Bei einer teilstationären Therapie wird auch die Bezugsperson mitaufgenommen. Sie ist dann angebracht, wenn es den Eltern nicht mehr gelingt, die getroffenen Vereinbarungen und Verhaltensregeln zuhause umzusetzen.
Experten unterstützen die Eltern dabei direkt im Umgang mit der relevanten störungsspezifischen Situation. Dadurch können Fehlwahrnehmungen abgebaut sowie sichere, adäquate Umgangsweisen mit schwierigen Situationen aufgebaut werden.
Vollstationäre Eltern-Kind-Therapie bei Regulationsstörungen
In schweren Fällen kann das Bezugsperson-Kind-System so gestört sein, dass das körperliche und seelische Wohl des Kindes bedroht ist. Dann sollten die Betroffenen eine vollstationäre Eltern-Kind-Therapie in Betracht ziehen.
Eine solche psychosomatische stationäre Komplextherapie ist außerdem notwendig bei
- fehlendem Erfolg ambulanter Beratungen und
- massiver Erschöpfung der Bezugsperson infolge der Ohnmachtswahrnehmung.
Durch eine vollstationäre Therapie wird die Bezugsperson komplett aus dem häuslichen Umfeld herausgelöst. Das bietet die besten Chancen, den Teufelskreis aus Regulationsstörungen und Ohnmachtswahrnehmung schnellstmöglich zu durchbrechen.
In der Klinik können die Eltern über die intensive pflegerisch-therapeutische Betreuung kurzfristig entlastet werden. Auch das Kind pendelt sich in der Regel schnell unter strukturierten entspannten Rahmenbedingen in einen altersadäquaten Rhythmus ein. Dadurch bilden sich die anfallsartigen Schreiattacken und emotionalen Ausbrüche zurück.
Im weiteren Therapieverlauf werden relevante Situationen aus dem Alltagskontext besprochen und neue Verhaltensmuster eingeübt. Die Bezugsperson wird schrittweise in ihrem Kompetenzgefühl bestärkt. Die positive gegenseitige Resonanz ermöglicht ihr wieder einen selbstständigen und sicheren Umgang mit dem Kind.
Eine Mutter berichtet: „Ich habe wieder das Gefühl, einen Draht zu meinem Kind zu haben. Ich kann sein Verhalten jetzt wieder einordnen“.
Im Rahmen der stationären Komplextherapie werden
- verhaltensmedizinische,
- entwicklungspsychologische,
- systemische,
- bindungstheoretische und
- psychodynamische Aspekte
gleichermaßen berücksichtigt.
Gleichzeitig werden verschiedene Situationen therapeutisch bearbeitet, etwa
- Fütterstörungen,
- Schlafstörungen,
- Unruhezustände,
- Trennungsängste usw.
Die stationäre Komplextherapie und der Kontakt mit einem im Umgang mit diesen Störungsbildern erfahrenen Team zeigt die besten Effekte.



