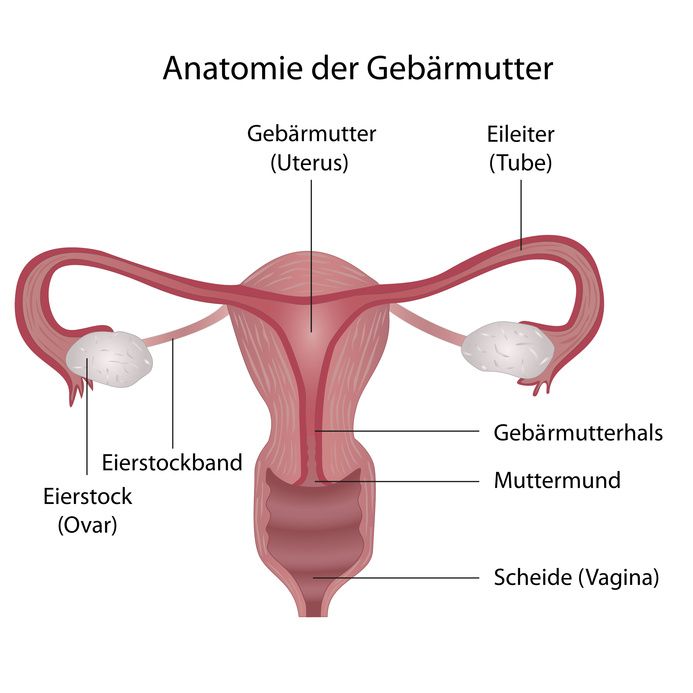
Die Vagina (deutsch: Scheide) zählt zu den weiblichen inneren Geschlechtsorganen.
Sie ist ein Hohlorgan, das aus einem flexiblen und glatten, zehn bis zwölf Zentimeter langen Muskelschlauch besteht. Dieser Muskelschlauch ist extrem dehnbar. Die Vagina kann sich so bei der Geburt der Größe des Kindes und beim Geschlechtsverkehr der jeweiligen Anatomie des Penis anpassen.
Die Vagina verfügt aufgrund der sauren Körperflora und ihrer speziellen Struktur über einen schnellen Selbstheilungsprozess.
Die Vagina ist ein muskulärer Schlauch zwischen Muttermund und Scheideneingang © bilderzwerg | AdobeStock
Häufig werden fälschlicherweise die sichtbaren äußeren weiblichen Genitalien als Vagina bezeichnet. Sichtbar sind lediglich die großen Schamlippen und die Vulva. Zwischen den Schamlippen liegen die kleinen Schamlippen, die Klitoris und der Scheidenvorhof. Neben der Harnröhre mündet auch die Scheide in den Scheidenvorhof.
In der Klitoris befinden sich Schwellkörper. Von der Entwicklung her entspricht sie dem Penis. Die Klitoris ist durchzogen von zahlreichen Nerven und spielt für das sexuelle Lustempfinden der Frau eine zentrale Rolle.
Die Vagina erfüllt als Durchgangskanal im Körper einer Frau mehrere Funktionen:
- Das Menstruationsblut fließt durch sie ab.
- Beim Geschlechtsverkehr nimmt sie den Penis auf. Nach der Ejakulation gelangen die männlichen Spermien durch die Vagina und den Gebärmutterhals zur Gebärmutter und in die Eileiter. Hier können sie eine reife Eizelle befruchten.
- Während der Entbindung fungiert die Vagina als Geburtskanal.
Eine gesunde Vagina enthält zahlreiche Bakterien, die aber zur Scheidenflora dazu gehören. Eine gesunde Scheidenflora kann Krankheitserreger abwehren.
Neben Schleimhautzellen befinden sich in einem normalen Scheidensekret etwa 100 Millionen Keime pro Milliliter. Vorwiegend handelt es sich bei diesen Bakterien um Milchsäurebakterien. Sie können in der beinahe eisenfreien Umgebung der Scheide sehr gut gedeihen.
Im Scheidensekret gesunder Frauen lassen sich zwischen fünf und acht verschiedene Stämme von Milchsäurebakterien finden. Die Zusammensetzung der Stämme kann von Frau zu Frau verschieden sein. Aus diesem Grund ist auch die Anfälligkeit für vaginale Infektionen von Frau zu Frau unterschiedlich.
Durch die Umwandlung von Zucker in Milchsäure führen Milchsäurebakterien zu einer Absenkung des pH-Wertes der Vagina. Der pH-Wert einer gesunden Scheide liegt unter 4,5. Die Scheidenflora ist somit deutlich saurer als die restliche Haut, deren pH-Wert etwa 5,5 beträgt.
Aufgrund des sauren Scheidenmilieus ist es für Krankheitserreger - etwa Pilze und Baktereien - schwer, sich zu vermehren. Darüber hinaus bilden viele Milchsäurestämme neben der Milchsäure weitere Stoffe, die eine Vermehrung von Krankheitserregern erschweren. Dazu gehören etwa antibiotisch wirksame Eiweißmoleküle oder Wasserstoffperoxid.
Auch während einer Schwangerschaft verändert sich die Scheidenflora grundsätzlich kaum. Bei manchen Frauen kann es aber zu einem Anstieg des pH-Wertes in der Vagina kommen. Aus diesem Grund sind regelmäßige Kontrollen beim Frauenarzt empfehlenswert. Er kann Infektionen frühzeitig erkennen.
Äußere Einflüsse können die natürliche und gesunde Zusammensetzung der Scheidenflora stören. Das ist beispielsweise bei der Einnahme von Antibiotika der Fall. Antibiotika bekämpfen nicht nur unerwünschte Krankheitserreger, sondern auch Milchsäurebakterien in der Vagina. Viele Frauen leiden daher während der Einnahme von Antibiotika unter einem Vaginalpilz.
Das passiert bei einigen Frauen auch durch die Einnahme von Hormonpräparaten, also beispielsweise der Anti-Baby-Pille. Auch Seifen oder Sprays im Intimbereich können die Scheidenflora negativ beeinträchtigen.
Aus diesem Grund sollten Sie die äußeren Genitalien nur mit klarem Wasser reinigen. Verzichten Sie außerdem auf Scheidenspülungen. Eine gesunde Scheide reinigt sich von selbst!
Letztlich können auch Erkrankungen ungünstige Einflüsse auf die natürliche Scheidenflora nach sich ziehen. Dazu gehören etwa auch Immunschwächekrankheiten oder Diabetes mellitus.
Leiden Sie häufig unter Pilzinfektionen der Scheide, lassen Sie einen Arzt abklären, ob eine solche Grunderkrankung vorliegt.
Vaginale Infektionen
In der frauenärztlichen Praxis zählen Infektionen der Vagina zu den häufigsten Krankheitsbildern. Diese lassen sich beispielsweise im Rahmen von gynäkologischen Vorsorgeuntersuchungen identifizieren. Als Ursache kommt in den meisten Fällen eine Störung der gesunden Scheidenflora in Frage.
Abhängig vom jeweiligen Auslöser können auch die Symptome einer vaginalen Infektion unterschiedlich ausfallen. So klagen viele Betroffene unter starken Schmerzen im Intimbereich, die vor allem beim Sexualverkehr auftreten. Darüber treten oft auch Rötungen der vaginalen Schleimhaut und ein unangenehmer Ausfluss aus der Vagina auf.
Nicht alle Frauen haben jedoch Symptome bei einer vaginalen Infektion.
Die Behandlung einer Vaginalinfektion ist vom jeweiligen Erreger abhängig. Hierzu wird vom behandelnden Gynäkologen das Scheidensekret analysiert, um den Erreger zu identifizieren. Sobald dieser bekannt ist, kann mit einer medikamentösen Therapie begonnen werden.
Scheidenpilz
Scheidenpilz wird häufig vom Hefepilz Candida Albicans ausgelöst. Dieser ist normalerweise im Darm angesiedelt.
Zu den häufigsten Symptomen bei einem Scheidenpilz zählen
- ein starker Ausfluss aus der Vagina sowie
- ein brennender und starker Juckreiz im Scheidenbereich.
Der Ausfluss kann einen äußerst unangenehmen Geruch und eine weißliche bis grünlich-braune Farbe haben.
Eine Ansteckung mit einem Scheidenpilz ist nur durch direkten Körperkontakt möglich. Durch die gemeinsame Nutzung von alltäglichen Dingen, wie etwa dem Toilettensitz, ist eine Übertragung nicht möglich.
Als Therapieoptionen bieten sich bei einem Scheidenpilz bestimmte Scheidenzäpfchen an. Auch der Partner sollte sich mitbehandeln lassen, da es sonst immer wieder zu Neuinfektionen kommen kann. Normalerweise erhält er eine Salbe, die er auf den Penis aufträgt.
Hilfreich bei Scheidenpilz:
Werbung
Scheidenkrebs
Eierstockkrebs und Gebärmutterhalskrebs tritt auch bei jüngeren Frauen häufiger auf. Scheidenkrebs betrifft dagegen vor allem Frauen ab einem Lebensalter von 60 oder 70 Jahren.
Typische Beschwerden, die auf Scheidenkrebs hindeuten können, gibt es nicht. Aus diesem Grund wird Scheidenkrebs häufig erst in einem weit fortgeschrittenen Stadium diagnostiziert. Dadurch sind auch die Heilungschancen leider deutlich verschlechtert.
Für eine frühzeitige Behandlung ist daher eine frühe Diagnose sehr wichtig. Nehmen Sie daher regelmäßige Vorsorgetermine beim Gynäkologen wahr. Bei rechtzeitiger Entdeckung ist Scheidenkrebs in etwa 70 Prozent der Fälle heilbar.
Zu den typischen Untersuchungsmethoden zählen unter anderem
Die Therapie von Scheidenkrebs ist abhängig von der Lage und der Größe des Tumors. Wenn sich dieser zentral in der Scheide befindet, ist er in der Regel einfach zu entfernen. Sollte er sich hingegen in der Nähe des Gebärmutterhalses befinden, ist unter Umständen auch die Entfernung der Gebärmutter erforderlich.
Alternativ zur Operation kommt bei der Behandlung von Scheidenkrebs eine Bestrahlung in Frage.
Vaginismus
Vaginismus bezeichnet eine ungewollte Verkrampfung der Muskulatur im Beckenbodenbereich der Frau. Er erschwert den Geschlechtsverkehr zum Teil erheblich und wird von Betroffenen daher als sehr störend erfunden. In einigen Fällen treten dabei Schmerzen auf oder ist durch ein ungewolltes Verkrampfen der Muskulatur gar nicht möglich. Darüber hinaus kann es auch bei der Benutzung von Tampons zum Vaginismus kommen.
Als mögliche Ursachen kommen in vielen Fällen psychische Gründe in Frage. Falscher Scham oder Ängste können Vaginismus begünstigen. Vaginismus kann jedoch auch die Folge einer Geburt oder einer Operation sein.
Für die Behandlung von Vaginismus kommt gezieltes Beckenbodentraining in Frage. Das kann der Betroffenen dabei helfen, die Muskulatur zu kontrollieren.
Zusätzlich kann eine psychologische Behandlung dazu beitragen, innere Verspannungen zu lösen. Auch der Einsatz von Vaginaldilatoren kann die Auswirkungen von Vaginismus reduzieren. Mit diesen lässt sich eine Desensibilisierung beim Einführen in die Scheide erreichen.
Vaginalsenkung (Scheidensenkung)
Bei einer Vaginalsenkung kommt es zu einer Lageveränderung der Scheide. Die Folge hierbei ist ein tieferer Eintritt der Vagina in das Becken. Oftmals tritt eine solche Scheidensenkung gemeinsam mit einer Senkung der Gebärmutter auf. Die Gebärmutter wandert dann nach unten und stülpt sich in die Vagina.
Grund für eine Vaginalsenkung ist bei vielen betroffenen Frauen eine Beckenbodenschwäche. Dafür kommen mehrere Usachen infrage, darunter
- mehrere vaginale Geburten,
- schwere körperliche Arbeit oder
- starkes Übergewicht.
Unter Umständen kann es auch nach einer operativen Entfernung der Gebärmutter zu einer Beckenbodenschwäche kommen.
Betroffene beschreiben im Rahmen einer Vaginalsenkung häufig
- Blasenbeschwerden und
- Druckgefühle
als typische Symptome. Auch ungewollter Urinverlust beim Husten oder Lachen kann die Folge hiervon sein. Darüber hinaus können bei einer Vaginalsenkung auch Unterleibschmerzen auftreten.
Die Behandlung einer Vaginalsenkung ist vom jeweiligen Ausmaß abhängig. Grundsätzlich kommen sowohl operative als auch konservative Therapiemöglichkeiten in Betracht.
Regelmäßiges Beckenbodentraining ist wichtiger Bestandteil der verschiedenen Therapien. Mit gezielten Übungen lässt sich die Muskulatur im Beckenbodenbereich kräftigen. In vielen Fällen können sich damit bereits die Beschwerden lindern.



