Eine Blasenhebung ist ein operatives Verfahren zur Behandlung der Beckenbodensenkung. Fast ausschließlich Frauen sind von dieser Erkrankung betroffen. Bei einer Beckenbodensenkung sinken die Organe des Beckens nach unten, also
Die Blasenhebung wird auch als Hebung der vorderen Scheidenwand beziehungsweise Scheidenplastik bezeichnet. Sie hat das Ziel, den Beckenboden zu stabilisieren.
Ärzte raten bei einer Blasensenkung häufig zu einer Blasenhebung. Bei diesem Eingriff strafft der Mediziner primär das zwischen Scheide und Harnblase befindliche Bindegewebe.
Die Organstabilisierung, die mit einer Scheidenplastik erreicht wird, lindert die Beschwerden deutlich. Neben der Plastik sind auch das Vaginalband und das Kunststoffnetz häufig verwendete OP-Methoden.
Die Ursache für eine Blasensenkung ist meist eine zugrunde liegende Schwächung des Bindegewebes im Bereich des Beckenbodens. Dadurch besteht die Gefahr eines Absinkens der Organe.
Mit dem Absinken gehen unter anderem Infekte der Harnwege oder auch eine Harninkontinenz einher. Betroffene können auch Schmerzen haben und Druckgefühle, die mit der Blasensenkung verbunden sind, spüren.
Eine genetisch bedingte Schwächung des Bindegewebes ist eine der möglichen Ursachen. Auch andere Gründe kommen infrage: Geburten, Übergewicht und das Lebensalter.
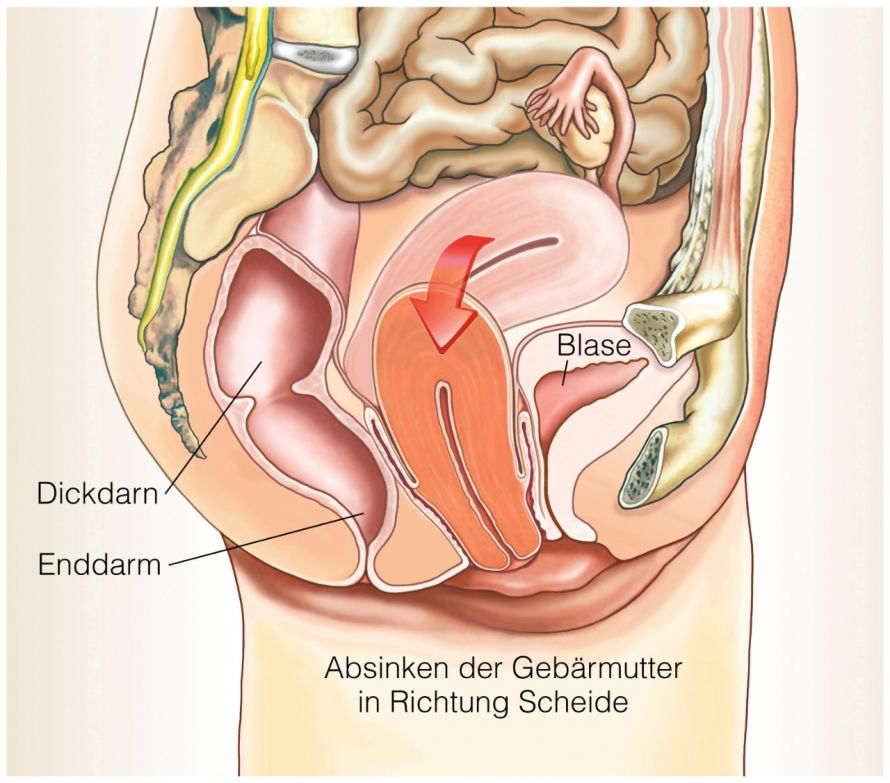
Die Beckenbodensenkung am Beispiel der Gebärmuttersenkung. Verlagert sich stattdessen die Blase nach unten, ist eine Blasenhebung erforderlich © Henrie | AdobeStock
Geburten
Vaginale Geburten sind immer mit der Gefahr der Schädigung und Schwächung des Beckenbodens verbunden. Besonders bei mehr als einer Geburt erhöht sich das Risiko für eine Gebärmuttersenkung oder eine Senkung von Scheide und Blase.
Eine Geburt per Kaiserschnitt ist hingegen nicht mit einem erhöhten Risiko für eine Absenkung verbunden.
Übergewicht
Ein hohes Übergewicht ist ebenfalls ein Risikofaktor für eine Senkung der Organe im Bereich des Beckenbodens. Durch das hohe Gewicht besteht eine starke Belastung für das Bindegewebe und die Haltestrukturen.
Lebensalter
Je höher das Lebensalter einer Frau, desto mehr schwächen sich Bindegewebe und Muskeln im Laufe der Jahre ab.
Noch nicht abschließend erforscht sind verschiedene andere mögliche Belastungsfaktoren, die mit eine Blasensenkung verusachen können. Dazu zählen beispielsweise:
- chronische Verstopfung,
- häufiges intensives Husten oder Niesen,
- regelmäßiges schweres Heben,
- eine vorausgegangene Entfernung der Gebärmutter.
Bei einer Blasenhebung kommen unterschiedliche Behandlungsmöglichkeiten infrage. Welche Variante für Sie geeignet ist, hängt von individuellen Faktoren ab, etwa:
- ob ausschließlich die Blase oder weitere Organe im Beckboden von einer Absenkung betroffen sind und
- wie ausgeprägt die Absenkung ist.
Der zuständige Spezialist für die OP ist ein Facharzt für Urologie. Sein Behandlungsspektrum umfasst den Bereich der Harn- und Geschlechtsorgane.
Vordere Scheidenplastik
Die Schwächung des Bindegewebes führt zu einer Art Vorwölbung der Blase gegen die Scheide.
Hier strafft der Chirurg das Bindegewebe zwischen Scheide und Harnblase. Das ermöglicht das Anheben der Blase.
Spannungsfreies Vaginalband
Das TVT-Band (Schlinge) dient der Behandlung von Blasenschwäche beziehungsweise Harninkontinenz (TVT = tension-free vaginal tape). Der Arzt führt das Kunststoffband in einer mininimal-invasiven Operation durch die Scheide ein und platziert es unterhalb der Harnröhre.
Einlegen eines Kunststoffnetzes
Bei einer ausgeprägten Schwäche des Bindegewebes hat sich die Einlage eines netzartigen synthetischen Implantats bewährt.
Die Netzstruktur sorgt für eine besondere Festigung. Diese Variante der Blasenhebung kommt bei einem sehr ausgeprägten Befund oder bei einer Wiederholungsoperation infrage.
Für die Zeit nach dem Eingriff ist für einige Wochen eine Zeit der Entlastung und Erholung relevant.
Die genauen Maßgaben hierzu hängen vom Befund und der Eingriffsvariante ab. Ihr behandelnder Arzt bespricht mit Ihnen den Zeitpunkt der Nachuntersuchung und informiert Sie über
- die richtige Körperpflege,
- den Ablauf der Wundheilung und
- gibt Hinweise zum Wasserlassen nach der OP.
Er bespricht mit Ihnen auch die entsprechenden Empfehlungen zu sportlichen Aktivitäten und Geschlechtsverkehr.
Wie bei jeder Operation besteht auch bei einer Blasenhebung das Risiko von Nebenwirkungen. Hierzu zählen beispielsweise Infektionen, die sich nach dem Eingriff im Bereich der Vagina zeigen und sehr gut behandelbar sind. Auch eine Blasenentzündung (Zystitis) ist möglich und wird gegebenenfalls durch Ihren Arzt mit einem Antibiotikum behandelt.
Bei der TVT-Schlingenbehandlung kann in seltenen Fällen der Körper eine Fremdkörperreaktion zeigen. Sie ist gelegentlich mit einer überschießenden Vernarbung verbunden. Das eingesetzte Band kann in äußerst seltenen Fällen die Blasenwand einschneiden. Dann muss das Band entfernt werden und bei Bedarf muss eine erneute Operation erfolgen.
In Ausnahmesituationen besteht das Risiko, dass sich das Kunststoffnetz löst. In dem Fall ist eine erneute OP eine Option, um das Netz wieder entsprechend zu fixieren. Vereinzelt kommt es zu Verletzungen oder einer Schwächung der Blase.
In der Regel erreicht der Arzt durch eine Blasenhebung eine deutliche Verbesserung der bestehenden Beschwerden.
Dennoch kann es im Laufe der Jahre zu einer weiteren Beckenbodensenkung kommen. Sprechen Sie Ihren Arzt darauf an, es besteht meist die Möglichkeit zu einem wiederholten oder ergänzenden Eingriff im Bedarfsfall.
Auch vorbeugende Maßnahmen helfen Ihnen, den Status quo zu erhalten und einem erneuten Vorfall vorzubeugen. Ein gezieltes Beckenbodentraining zählt beispielsweise dazu.
Aus anatomischen Gründen ist eine Blasenhebung fast ausschließlich bei Frauen erforderlich. Die Ursachen sind vor allem eine Instabilität des Halteapparates und eine Schwächung des Bindegewebes.
Eine OP und anschließende vorbeugende Maßnahmen helfen Ihnen, die Situation nachhaltig zu verbessern. Der Facharzt für Urologie informiert und berät Sie und operiert Sie in einem für Ihren Befund geeigneten Verfahren.









