Erfahren Sie hier mehr und finden Sie den richtigen Darmspezialisten für eine Behandlung.
Erfahren Sie hier mehr und finden Sie den richtigen Darmspezialisten für eine Behandlung.
Enddarmgeschwür-Spezialisten
Artikelübersicht
Das Enddarmgeschwür ist eine zum Teil entzündlich veränderte Raumforderung im Bereich des letzten Darmabschnittes, des Rektums (Enddarm). Es entsteht direkt an der Vorderwand des Enddarms. Die Fachbezeichnung „solitäres Rektumulkus“ ist eher unpassend. Das Enddarmgeschwür kann nämlich je nach Ausprägung an mehreren Stellen zugleich auftreten.
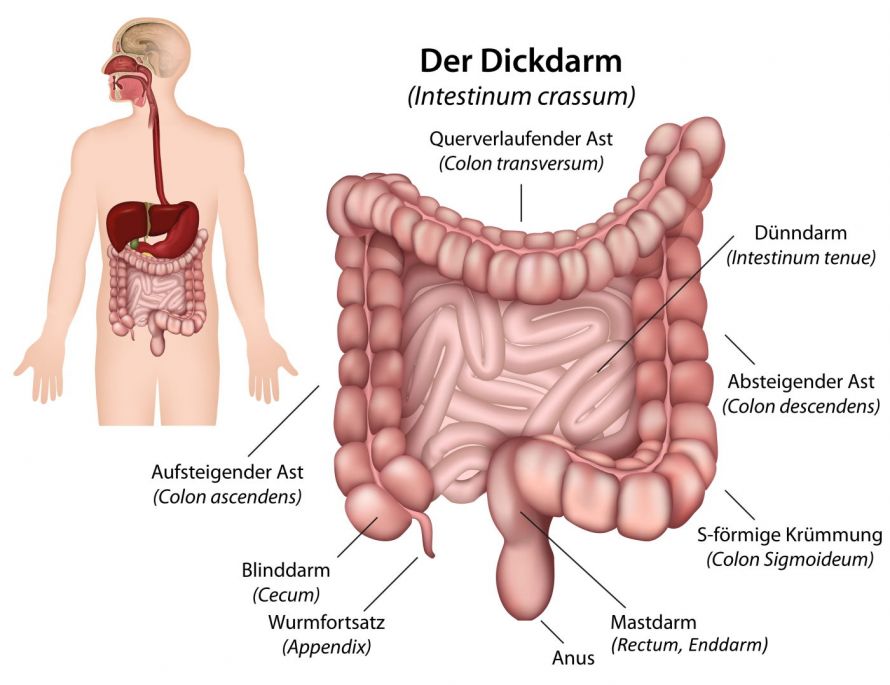
Wie entsteht ein Enddarmgeschwür?
Das Enddarmgeschwür nimmt seinen Ausgang sehr wahrscheinlich in einer Verletzung der analen Schleimhaut. Diese kann durch mechanische Schädigung, z. B. beim Fiebermessen, oder durch Absterben von Gewebe z.B. infolge eines Rektumprolaps auftreten.
Ärzte nennen letzteren Vorgang der Entstehung eines Enddarmgeschwürs eine Drucknekrose. Häufige Ursachen für Drucknekrosen sind unter anderem:
- der Rektumprolaps,
- chronische Verstopfung (Obstipation) sowie
- der Versuch einer manuellen Entleerung bei hartem Stuhlgang.
Wird ein solcher Gewebeschaden durch Veränderungen in den Blutgefäßen hervorgerufen, liegt hingegen eine sogenannte ischämische Nekrose vor. Das heißt, das Gewebe stirbt infolge der fehlenden Blut- und Sauerstoffzufuhr ab.
Welche Symptome treten bei einem Enddarmgeschwür auf?
Im Anfangsstadium ist das Enddarmgeschwür meist symptomlos. Besteht die Ursache – wie beispielsweise zu harter Stuhlgang – längere Zeit, nimmt die Ulkuskrankheit weiter an Größe zu. So kann sie symptomatisch werden.
Zu den häufigsten Symptomen für ein Enddarmgeschwür zählen:
- ein Gefühl der unvollständigen Entleerung,
- Blut- und Schleimabgang aus dem Rektum,
- Schmerzen im Analbereich,
- eine größere Neigung zur chronischen Obstipation.
Wie wird das Enddarmgeschwür diagnostiziert?
Für die Diagnose einer Ulkuskrankheit des Enddarms wird der Arzt anfangs immer eine Anamnese durchführen. Dabei erfragt er wichtige Lebensumstände und familiäre Hintergründe, die für die Krankheitsgeschichte relevant sind.
Im Anschluss daran erfolgt die körperliche Untersuchung. Bei dieser erhebt der Arzt wichtige Befunde im Bereich des Enddarms und der Analöffnung. Häufig findet der Darmspezialist neben Anzeichen eines Enddarmgeschwürs auch Hämorrhoiden oder sogar einen Rektumprolaps.

Beim Anamnesegespräch erhält der Arzt wichtige Informationen über eine mögliche Erkrankung
Wie bei entzündlichen Veränderungen im Bereich des Darms üblich, sichert der Arzt die Diagnose „Enddarmgeschwür“ mittels Bildgebung ab. Der Symptomkomplex aus Ulzerationen, Blut im Stuhl und chronischer Obstipation könnte ebenso auf eine Krebserkrankung hinweisen. Deshalb wird der Arzt den Enddarm mithilfe der Endoskopie (Darmspiegelung) genauer untersuchen.
Im betreffenden Ulkusareal entnimmt der Arzt unter Umständen auch eine Gewebeprobe (Biopsie) und charakterisiert diese histologisch. Das Enddarmgeschwür fällt dabei insbesondere durch seine verdickte Schleimhautschicht (Mukosa) auf.
Ist ein Enddarmgeschwür behandelbar?
Die beruhigende Antwort vorweg: Ja, das Enddarmgeschwür ist in aller Regel gut behandelbar. Meist spricht es zudem auf konservative Therapien an, wodurch eine Operation vermieden werden kann. Viele Patienten leiden zeitgleich mit dieser Ulkuskrankheit unter wiederkehrender Verstopfung. Deshalb verschreiben Ärzte ihnen Stuhlgang fördernde Laxanzien („Abführmittel“).
Liegt dem Enddarmgeschwür ein Rektumprolaps zugrunde, kann je nach Schweregrad eine Operation notwendig sein. Dabei wird der Chirurg primär versuchen, das Enddarmgeschwür zu entfernen und gleichzeitig dessen Ursache – insbesondere einen Rektumprolaps – zu korrigieren.
Begleitet werden kann die Therapie des Enddarmgeschwürs darüber hinaus mittels Lebensstilveränderungen. Es ist sinnvoll, die Stuhlfrequenz durch eine Ernährungsanpassung zu verringern. Gleichzeitig sollten Betroffene das Pressen während des Stuhlganges einschränken. Die Patienten sollen ebenso lernen, Rückfälle zu vermeiden, indem sie das Pressen besser kontrollieren. Dafür ist möglicherweise die Technik des Biofeedbacks gut geeignet.
Welche Ärzte behandeln das Enddarmgeschwür?
Die Fachärzte, welche sich vornehmlich mit dem Darm und auch dem Enddarmbereich befassen, sind die sogenannten Fachärzte für Proktologie. Daneben können aber auch Dermatologen (Hautärzte) und Chirurgen an der Differentialdiagnose und Therapie des Enddarmgeschwüres beteiligt sein.
Quellen
Quellen:
- eref.thieme.de/ebooks/717870#/ebook_717870_SL21370619
- msdmanuals.com/de-de/profi/gastrointestinale-erkrankungen/anorektalkrankheiten/solit%C3%A4res-rektumulkus-syndrom
- Pfeifer J. Anorektale Physiologie beim Ulcus simplex recti. Coloproctology 2006; 28 (6): 322–325
- Rutter KR. Proceedings of the Royal Society of Medicine 1975; 68(1): 22–26





















