Fachleute für Hautkrebs-Operationen sind chirurgisch ausgebildete Fachärzte für Haut- und Geschlechtskrankheiten.
Die häufigsten Hautkrebsarten sind das
Sie unterscheiden sich in Entstehungsort, Häufigkeit und Bösartigkeit. Bei frühzeitiger Behandlung bestehen bei allen drei Hautkrebsarten sehr gute Heilungsaussichten.
Basazalzellkarzinome sind die häufigsten bösartigen Hauttumoren. Sie bilden so gut wie nie Tochtergeschwülste (Metastasen). Sie wachsen über Jahre oder Jahrzehnte nur langsam.
Dennoch sind sie gefährlich. Sie können tief in die Haut und darunter liegende Strukturen (Knorpel, Knochen) einwachsen. Dort führen sie zu Zerstörungen und Entstellungen.
Plattenepithelkarzinome sind bösartige Tumoren. Sie können in seltenen Fällen streuen und damit Metastasen in anderen Organen bilden. Sie sollten daher frühzeitig behandelt werden. Die beste Option ist meistens die komplette Entfernung des Karzinoms (Exzision).
Das maligne Melanom (schwarzer Hautkrebs) ist ein besonders bösartiger Hauttumor. Unbehandelt breitet er sich aus, bildet Metastasen und führt vergleichsweise schnell zum Tode.
Die operative Exzision (Herausschneiden) ist bei Hautkrebs zumeist die wirksamste Therapiemethode. In manchen Fällen ist es sinnvoll, den Hauttumor alternativ oder zusätzlich mittels
zu behandeln. Bei frühen Formen des Spinalioms (sog. Carcinoma in situ) ist auch eine Kryochirurgie (Kältechirurgie) möglich.
Grundlage für die Planung der Hautkrebs-Therapie ist die Klassifizierung des Tumors. Dazu müssen
- der Zelltyp des Krebses,
- das Ausmaß der Bösartigkeit,
- die Größe des Tumors,
- die Geschwindigkeit seines Wachstums und
- der Ausbreitungsgrad
festgestellt werden. Zumeist ist die operative Entfernung des Tumors die Therapie der Wahl.
Die Hautkrebs-OP kann ambulant und unter örtlicher Betäubung erfolgen.
In allen drei Fällen einer Hautkrebs-OP (Basaliom, Spinaliom, malignes Melanom) kann der Wundverschluss nach der Exzision mittels
- plastisch-rekonstruktiver Verfahren,
- Hauttransplantation oder
- Sekundärheilung
erfolgen. Eine Hautkrebs-OP soll primär zur Heilung führen, aber auch einen möglichst ästhetischen Wundverschluss hinterlassen.
Unkomplizierte Basalzellkarzinome werden ausreichend tief mit einem Sicherheitsabstand von ca. 5 mm herausgeschnitten.
Bei unklar begrenzten Basaliomen wird möglicherweise ein größerer Sicherheitsabstand von etwa 5-10 mm gehalten. Noch während des Eingriffs überprüfen die Chirurgen, ob die Schnittränder frei von Krebszellen sind. Sollte dies nicht der Fall sein, wird weiteres Gewebe entfernt.
Bei einem Basaliom im Gesicht oder an den Händen ist die mikroskopisch kontrollierte Chirurgie (MKC) sinnvoll. Dieses besondere Operationsverfahren bei Hautkrebs bietet einen besonders hohen Grad an Behandlungssicherheit. Nach diesem Verfahren treten sehr selten Rezidive auf (Neubildungen des Tumors). Gleichzeitig stellt die MKC sicher, dass nicht unnötig viel gesundes Gewebe entnommen wird.
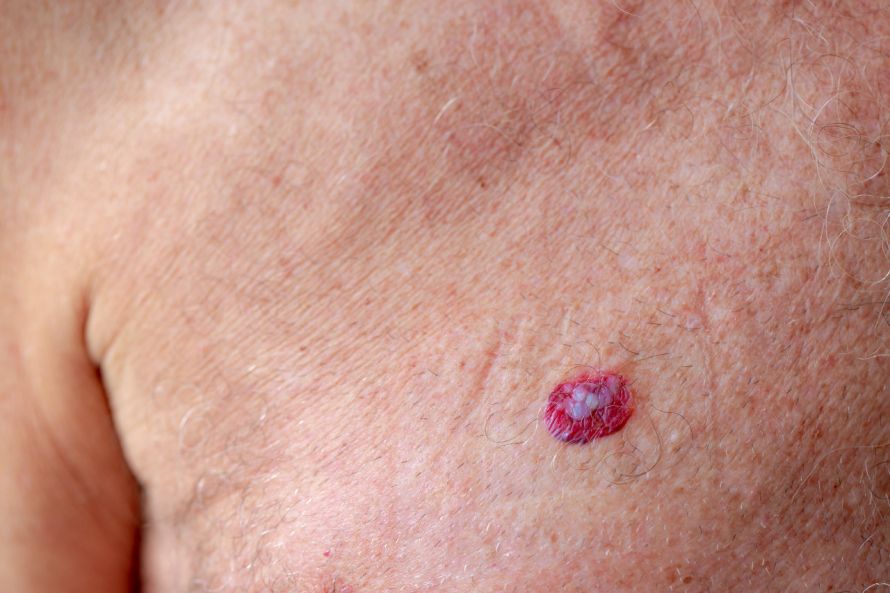
Mittels Hautkrebs-OP können Basalzellkarzinome oft geheilt werden, wenn sie frühzeitig erkannt werden © Sarawut | AdobeStock
Bei der mikroskopisch kontrollierten Chirurgie wird die OP-Wunde nach der Exzision oftmals nicht gleich vernäht. Stattdessen wird der entnommene Randbereich des Gewebes im Labor ganz besonders genau histologisch untersucht. Die Operationswunde wird in der Zwischenzeit mit Verbandsmaterial abgedeckt.
Befinden sich noch Krebszellen im Randbereich, können die Chirurgen die offene Operationswunde weiter ausschneiden. Dafür wurden die Randbereiche der Wunde und das entnommene Gewebe zuvor markiert. So können die Chirurgen zielgenau dort weitere Bereiche entfernen, wo Krebszellen entdeckt wurden.
Der finale Wundverschluss erfolgt erst nach der Bestätigung, dass alle Ränder des herausgeschnittenen Gewebes tumorfrei sind.
Grundsätzlich ist es auch möglich, das Herausschneiden und den Wundverschluss in einer Sitzung stattfinden zu lassen. Die exakte topographische Zuordnung muss für den Fall einer Nachoperation aber gewährleistet sein.
Auch beim bösartigen Plattenepithelkarzinom ist die Exzision mit einem Sicherheitsabstand zumeist angezeigt. Auch hierbei empfiehlt sich die mikroskopisch kontrollierte Chirurgie.
Unter Umständen ist eine Strahlen-, Kälte- oder Chemochirurgie sinnvoll. Das Spinaliom kann streuen. Daher erfolgt bei großen Karzinomen vor der Operation eine Untersuchung der Lymphknoten. Dazu werden bildgebende Verfahren eingesetzt.
Haben sich Metastasen gebildet, werden auch die entsprechenden Lymphknoten entfernt. Eine vorbeugende Lymphknotenentferung ist aufgrund der Seltenheit von Metastasierungen nicht empfehlenswert.
Das maligne Melanom wird in der überwiegenden Mehrheit chirurgisch entfernt. Meistens ist der Tumor dann nicht über 2 mm dick. Dann reicht ein Sicherheitsabstand von 1 cm aus.
Bei Melanomen von mehr als 1 mm Tumordicke wird der zugehörige Lymphknoten entfernt. Dieser wird im Labor auf Krebszellen untersucht. Bei einem Befall des Lymphknotens sowie bei besonders dicken Melanomen ist eine unterstützende Interferon- oder Chemotherapie nötig.
Kam es bereits zu Fernmetastasen, müssen auch diese entfernt werden. Dazu kommen die Chemo-, Chemoimmun- und manchmal Strahlentherapie.











