Der Leistenbruch, auch Leistenhernie oder Inguinalhernie genannt, ist die häufigste Hernienart: Er macht etwa 75 bis 80 Prozent aller Eingeweidebrüche aus. Die Leistenbruch-OP ist deshalb die häufigste Hernienoperation.
Empfohlene Spezialisten
Artikelübersicht
Leistenbruch-OP - Weitere Informationen
Was ist ein Leistenbruch?
Bei einem Leistenbruch (auch als Leistenhernie bekann) handelt es sich um einen Eingeweidebruch (Hernie) im Bereich des Leistenkanals.
Durch den Leistenkanal, der schräg durch die Bauchdecke verläuft und durch die Bauchmuskulatur gebildet wird, läuft beim Mann der vom Hoden kommende Samenstrang mit seinen begleitenden Blutgefäßen und Nerven. Bei der Frau verläuft im Leistenkanal ein dünnes Halteband der Gebärmutter.
Kommt es zu einer Schwächung der Bauchmuskulatur, erweitert sich der Leistenkanal und es entsteht eine Bruchlücke in der Bauchdecke. Durch diese Bruchlücke können Anteile von Bauchorganen, beispielsweise Teile des Darms, aus der Bauchhöhle hervortreten und dort als Vorwölbung tastbar und auch sichtbar werden.
Dies kann mit Schmerzen in der Leistengegend, insbesondere bei körperlicher Anstrengung, und im schlimmsten Fall mit einer Einklemmung der Baucheingeweide, beispielsweise des Darms, im Leistenkanal einhergehen. Männer sind wesentlich häufiger von einem Leistenbruch betroffen als Frauen.
Ein Leistenbruch ist in den meisten Fällen ungefährlich und verursacht oftmals keine bzw. nur leichte Beschwerden.
Da sich die Bruchlücke bei einer Leistenhernie aber niemals von selbst verschließen wird, sondern vielmehr mit der Zeit immer größer wird, und zudem das Risiko besteht, dass etwa der Darm im Leistenkanal eingeklemmt und von der Blutzufuhr abgeschnitten wird, sollte eine Leistenhernie in der Regel im Rahmen einer Operation behandelt werden.
Vorgehen und Methoden bei einer Leistenbruch-OP
Zur chirurgischen Behandlung eines Leistenbruchs stehen heutzutage viele verschiedene Operationsverfahren zur Auswahl, bei denen der Hernienchirurg den Bruchinhalt in den Bauchraum zurückverlagert, die Bruchlücke in der Bauchdecke verschließt und das Gewebe stabilisiert.
Welches Verfahren bei einer Leistenbruch-OP zum Einsatz kommt, muss von Arzt und Patient individuell entschieden werden und hängt von verschiedenen Faktoren ab. So richtet sich das jeweils anzuwendende Operationsverfahren bei einer Leistenbruch-OP etwa nach
- Art, Lage und Größe der Leistenhernie oder
- dem Alter und den Begleiterkrankungen des Patienten.
Die Bruchlücke in der Bauchdecke kann im Rahmen einer Leistenbruch-OP entweder
- mit reinen Nahtverfahren, bei denen die Leistenhernie mit Nähten versorgt und verstärkt wird, oder
- mit Verfahren, bei denen ein Kunststoffnetz eingesetzt wird,
verschlossen werden.
Dies kann entweder konventionell im Rahmen einer offenen Operation oder minimal-invasiv mit einem endoskopischen bzw. laparoskopischen Verfahren erfolgen. In der Zwischenzeit werden weltweit die meisten Leistenhernien-Operationen mit Kunststoff-Netz-Implantaten durchgeführt.
Basierend auf diesen verschiedenen Operationsmöglichkeiten können daher bei einer Leistenbruchoperation prinzipiell drei verschiedene Operationsverfahren angewandt werden, und zwar
- die offene Operationstechnik ohne Kunststoffnetz (Leistenbruchoperation nach Shouldice),
- die offene Operationstechnik mit Kunststoffnetz (Leistenbruchoperation nach Liechtenstein) sowie
- minimal-invasive Operationstechniken mit Kunststoffnetz (TEP, TAPP).
Wann kommen offene Leistenbruchoperationen zum Einsatz?
Leistenbruchoperation nach Shouldice
Diese Methode der Leistenbruch-OP wurde 1944 von dem kanadischen Chirurgen Edward Earle Shouldice entwickelt und galt bis zur Einführung der Operationsverfahren, bei denen ein Kunststoffnetz implantiert wird, als Goldstandard in der Hernienchirurgie.
Bei der Leistenbruch-OP nach Shouldice handelt es sich um eine konventionelle, sprich nicht minimal-invasive Operationsmethode, bei der die Bruchlücke mit körpereigenem Gewebe verschlossen wird.
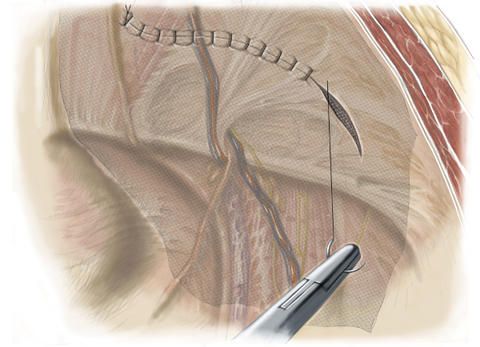
Das Vorgehen nach Shouldice sieht wie folgt aus: Der Chirurg setzt oberhalb des Leistenbandes einen etwa 5 bis 8 Zentimeter großen, querverlaufenden Hautschnitt und legt von diesem Zugang aus den Bruchsack, der sich durch den Leistenbruch gebildet hat, frei.
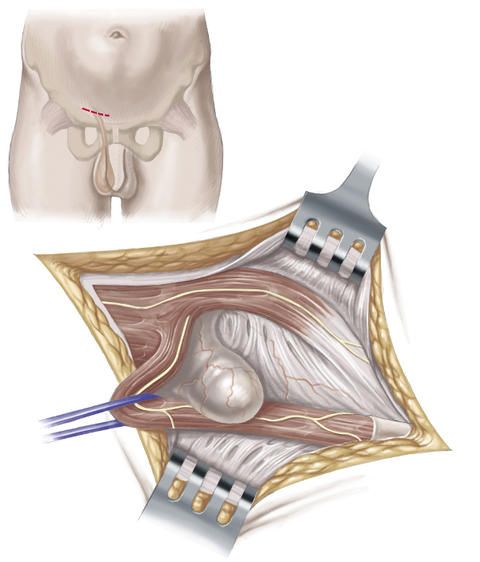
Anschließend eröffnet er den Bruchsack, überprüft die darin befindlichen Eingeweide, um sie wenn nötig zu versorgen, und verlagert sie wieder zurück in den Bauchraum in ihre ursprünglichen Positionen. Der Bruchsack wird danach entfernt und das Bauchfell wird mit einer Naht verschlossen.
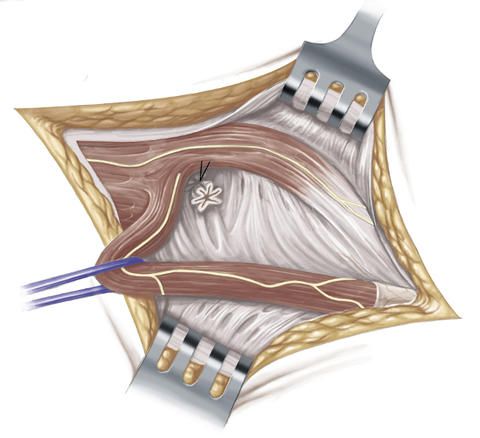
Anschließend wird die Faszia transversalis quer eröffnet und mobilisiert.
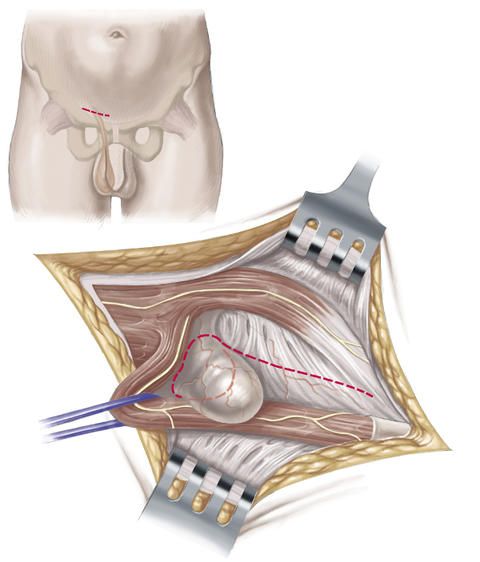
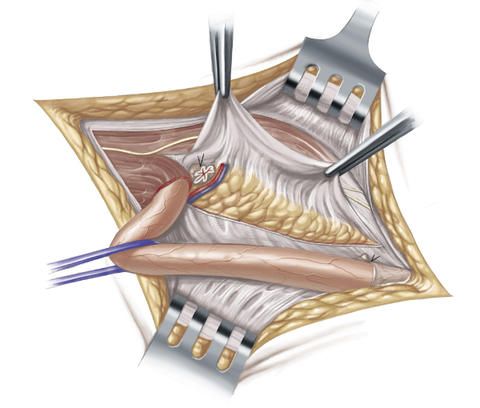
Um die Hinterwand des Leistenkanals und die Leistenregion zusätzlich zu stabilisieren und zu verstärken, näht der Chirurg das Leistenband an die sogenannte querverlaufende Fascia transversalis, d.h. das benachbarte Bindegewebe, das die Innenseite der Bauchwand auskleidet, an. Diese Naht wird zur Sicherheit in mehreren Reihen durchgeführt.
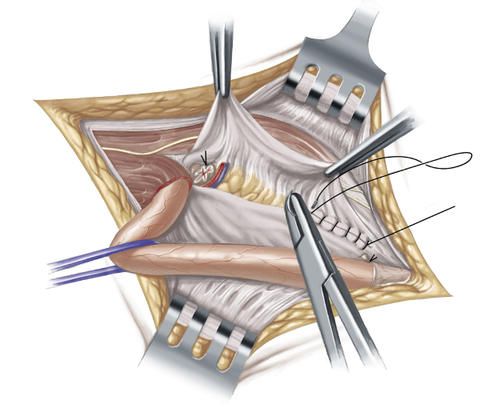
Die Leistenbruchoperation nach Shouldice gilt als bestes Nahtverfahren und weist eine vergleichbar geringe Rezidivquote von wiederauftretenden Leistenbrüchen nach einer Operation auf. Angewendet wird diese Art der Operation hauptsächlich bei kleineren Leistenhernien und bei jungen Patienten ohne wesentliches Risikoprofil.
In der Regel wird die Leistenbruchoperation nach Shouldice in Vollnarkose durchgeführt. Zu den Vorteilen dieser Operationsmethode gehört aber, dass der Eingriff auch in Rückenmarksanästhesie oder lokaler Betäubung durchgeführt werden kann. Zudem wird bei dieser Leistenbruch-OP kein künstliches Material benötigt.
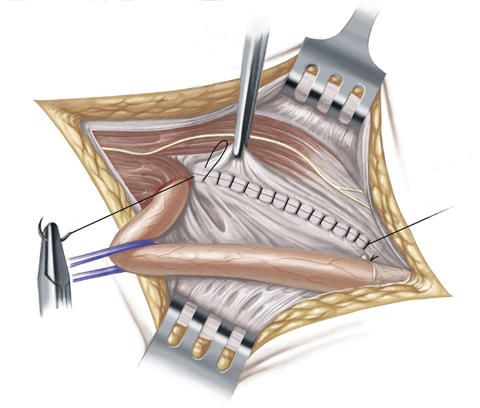
Allerdings müssen sich die Patienten nach dieser offenen Leistenbruch-OP lange schonen. So dauert es etwa zwei Monate, bis sie sich danach wieder Belastungen aussetzen oder Sport treiben dürfen.
Leistenbruchoperation nach Lichtenstein
Diese Methode der Leistenbruch-OP wurde 1984 von dem amerikanischen Chirurgen Irving Lester Lichtenstein entwickelt und gehört inzwischen zu den am häufigsten eingesetzten Leistenbruch-Operationsverfahren. Bei der Leistenbruch-OP nach Lichtenstein handelt es sich wie bei der Leistenbruch-OP nach Shouldice um ein offenes, d.h. nicht minimal-invasives, Operationsverfahren.
Anders als bei der Leistenbruch-OP nach Shouldice wird die Bruchlücke bei der Lichtenstein-Methode aber nicht mit körpereigenem Gewebe, sondern mit einem speziellen Kunststoffnetz verschlossen.
Die Leistenbruch-OP nach Lichtenstein läuft zunächst im Prinzip wie die Leistenbruch-OP nach der Shouldice-Methode ab: Der Chirurg macht oberhalb des Leistenbandes einen etwa 5 bis 8 Zentimeter großen, querverlaufenden Hautschnitt, legt anschließend den Bruchsack frei und öffnet ihn.
Der Inhalt des Bruchsacks wird zurück in die Bauchhöhle geschoben, der Bruchsack wird entfernt und das Bauchfell wird mit einer Naht verschlossen.
Im nächsten Schritt deckt der Chirurg die Bruchpforte aber, anders als bei der Shouldice-Methode, mit einem dünnen Kunststoffnetz aus Polypropylen ab und vernäht dieses mit der Bauchwandmuskulatur und dem Leistenband.
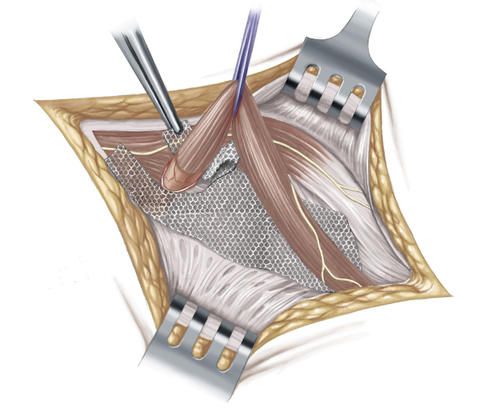
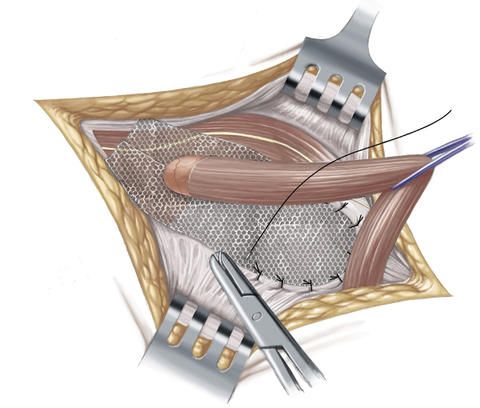
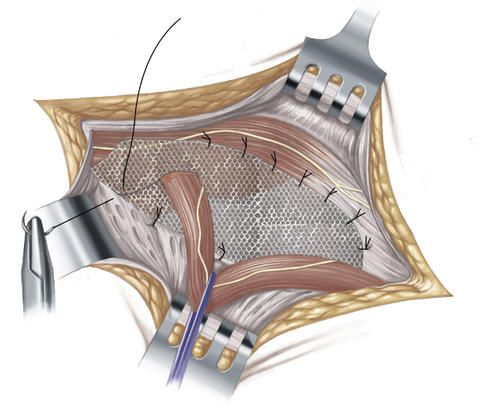
Die Leistenbruchoperation nach Lichtenstein eignet sich vor allem für ältere Menschen und für Patienten, bei denen ein mittelgroßer oder großer Leistenbruch vorliegt. Außerdem wird diese Operationsmethode auch bei Patienten angewandt, bei denen es zum wiederholten Auftreten eines Leistenbruchs (Rezidivhernie) gekommen ist.
Ein Vorteil der Lichtenstein-Methode besteht darin, dass der Eingriff auch in Rückenmarksanästhesie oder lokaler Betäubung durchgeführt werden kann und nicht unbedingt eine Vollnarkose notwendig ist. Das Risiko, das nach der Operation ein erneuter Leistenbruch auftritt, ist gering.
Zudem dürfen sich die Patienten nach der Leistenbruch-Operation nach Lichtenstein früher wieder belasten und sind schneller wieder fit als nach einer Shouldice-Operation.
Minimal-invasive Techniken und ihre Anwendungsgebiete
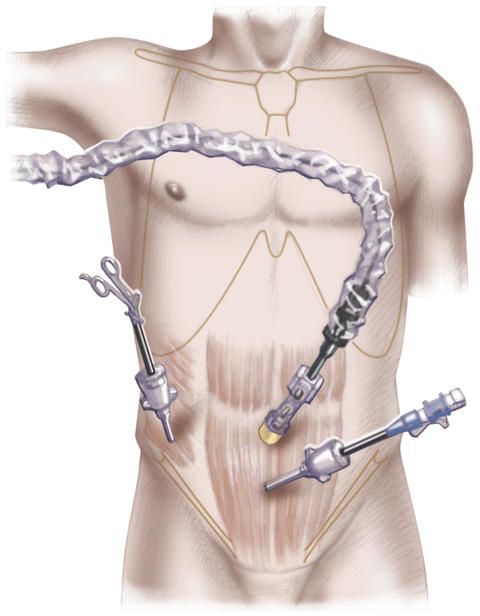
Eine minimal-invasive Leistenbruch-OP erfolgt im Gegensatz zu den offenen Verfahren nach Shouldice und Lichtenstein nicht mit einem großen Hautschnitt in der Leistenregion, sondern mittels kleiner Bauchschnitte unterhalb des Bauchnabels, über die ein Endoskop sowie die nötigen OP-Instrumente eingeführt und zum Leistenbruch vorgeschoben werden. Bei minimal-invasiven Operationsverfahren wird daher auch von Schlüssellochchirurgie gesprochen.
Mit der sogenannten TAPP (transabdominale präperitoneale Hernioplastik) und der sogenannten TEP (total extraperitoneale Hernioplastik) stehen zwei verschiedene Varianten einer minimal-invasiven Leistenbruchoperation zur Verfügung. Beide Verfahren arbeiten mit großflächigen Kunststoffnetzen, die von der Rückseite der Bauchwand eingesetzt werden, und werden stets in Vollnarkose durchgeführt.
Zu den Vorteilen einer minimal-invasiven Leistenbruch-OP gehört, dass der Patient sich bereits wenige Tage danach wieder körperlich belasten darf. Darüber hinaus wird das Kunststoffnetz über dem Leistenbruch locker platziert, ohne dass dieser unter Zug zugenäht werden muss. So verspürt der Patient nach der Operation in der Regel keine ziehenden Schmerzen und ist schneller wieder beweglich.
Die minimal-invasiven Techniken können im Prinzip bei allen Patienten, bei denen keine Kontraindikationen vorliegen, angewandt werden. Sie kommen auch bei Wiederholungseingriffen, bei denen der operative Zugang von außen durch eine vorherige Leistenbruchoperation erschwert ist, zum Einsatz.
TAPP (Transabdominale präperitoneale Netzimplantation)
Bei der minimal-invasiven Leistenbruchoperation mittels TAPP wird wie folgt vorgegangen: Der Chirurg nimmt kleine Hautschnitte im Bereich des Bauchnabels sowie am Mittelbauch vor. Anschließend führt er eine Spezialnadel ein, über die er den Bauch mit Kohlendioxid füllt und aufbläht. Dies dient dazu, den Darm zurückzudrängen und dem Chirurgen eine gute Sicht auf den zu operierenden Leistenbruch zu ermöglichen.
Im nächsten Schritt bringt er über die Hautschnitte das Endoskop mit der Kamera sowie die Operationsinstrumente ein.
Das Bauchfell wird nun eingeschnitten, der Bruchsack wird vorsichtig aus der Bruchpforte gelöst und der Bruchinhalt wird zurück in die Bauchhöhle gedrückt.
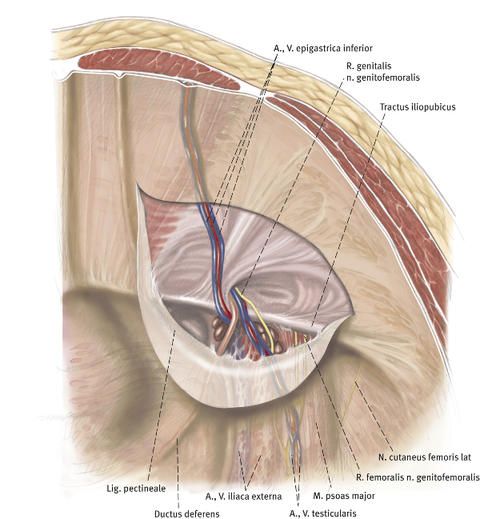
Vom Bauchraum aus (transabdominal) wird ein ausreichend großes Kunststoffnetz bis zum Leistenbruch vorgeschoben und vor dem Bauchfell (präperitoneal) über die Bruchpforte gesetzt.
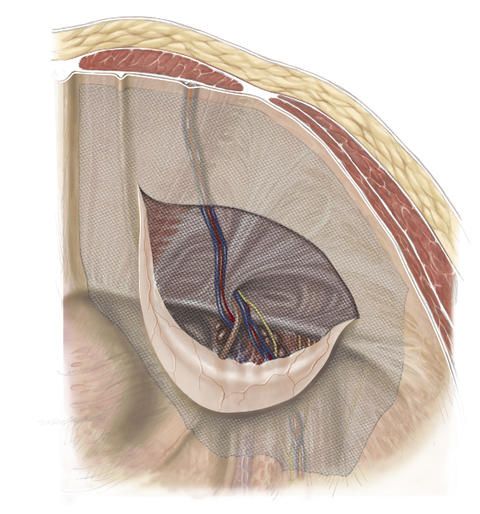
Das Kunststoffnetz ist in der Regel mindestens 15 x 10 Zentimeter groß und wird mit Hilfe von Klebern fixiert oder hält ohne Fixierung. Die Bauchfellöffnung wird mit einer Naht wieder verschlossen, um zu verhindern, dass das Kunststoffnetz mit den Darmschlingen direkt in Berührung kommt.
Bei einem doppelseitigen Leistenbruch können mit der TAPP in einem Eingriff beide Hernien versorgt werden. Die TAPP kommt daher insbesondere auch bei beidseitigen Leistenbrüchen zum Einsatz. Zudem wird sie häufig bei wiederholten Leistenbrüchen (Rezidivhernien), die bereits in einer offenen Voroperation behandelt wurden, durchgeführt.
TEP (Totale Extraperitoneale Patchplastik)
Die Bauchhöhle wird bei der Leistenbruchoperation mittels TEP nicht eröffnet. Es wird im sogenannten Präperitonealem Raum vor der Bauchwand operiert. Das Risiko, innere Organe wie den Darm zu verletzten, ist daher noch geringer.
Das Vorgehen bei der minimal-invasiven Leistenbruch-OP mittels TEP sieht wie folgt aus: Der Chirurg nimmt einen kleinen Hautschnitt unterhalb des Bauchnabels vor, über den er einen mit Luft gefüllten Ballon zwischen die Bauchdecke und das Bauchfell einschiebt.
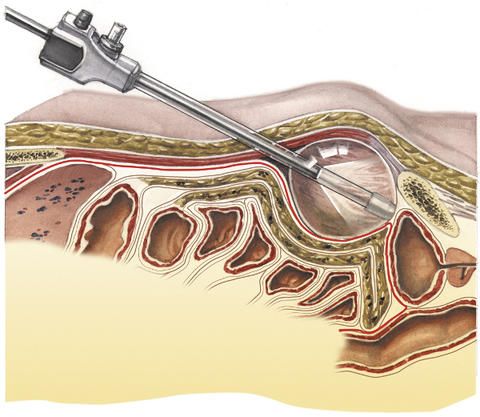
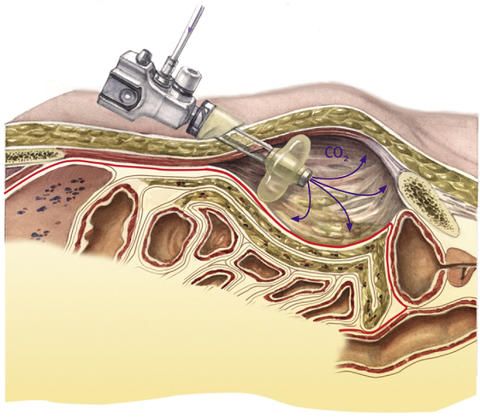
Dies dient dazu, die Bauchdecke und das Bauchfell voneinander zu lösen. Um den so entstandenen Spalt zwischen diesen beiden Schichten zu erweitern, wird Kohlendioxid in den Ballon eingeblasen. Der Chirurg hat nun eine gute Sicht auf den zu operierenden Bereich.
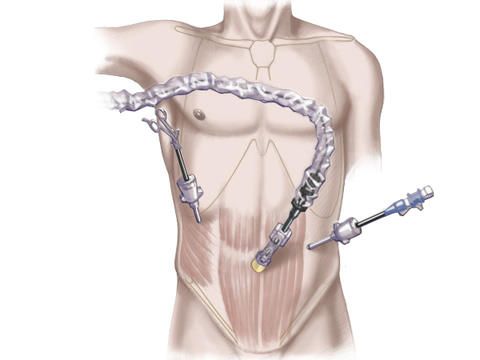
Über zwei weitere kleine Hautschnitte werden die Operationsinstrumente sowie das Endoskop mit der Kamera eingeführt.
Der Bruchsack wird nun vorsichtig freigelegt und der Bruchinhalt wird in die Bauchhöhle zurückverlagert.
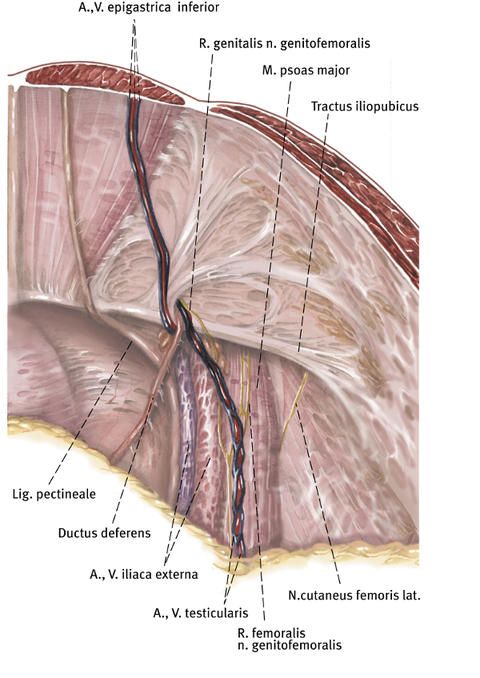
Über der Bruchpforte, zwischen den Bauchdeckenschichten, also hinter der Muskulatur und auf dem Bauchfell, wird nun ein Kunststoffnetz angebracht. Dieses Netz fixiert sich in der Regel von selbst durch den natürlichen Bauchinnendruck und den Gegendruck der Bauchmuskulatur.
Eine weitere Fixierung durch einen Gewebekleber ist also meist nicht nötig, kann aber gegebenenfalls dennoch erfolgen.
Welche Fachärzte behandeln einen Leistenbruch?
Die Hernienchirurgie ist ein Teilgebiet der Viszeralchirurgie. Besonders große Erfahrung und Kompetenz in der Behandlung von Hernien ist in zertifizierten Hernienzentren versammelt. Eine Zertifizierung erhalten Kliniken oder Abteilungen, wenn sie bestimmte Anforderungen erfüllen.


























