Unter einer Chondromalazie (ICD-Code: M94.2) versteht man den Abbau und die Erweichung oder Auffaserung des Gelenkknorpels. Chondro steht für Knorpel und Malazie für Erweichung. Die Erkrankung wird entsprechend der Definition den sogenannten Chrondopathien, also den Knorpelerkrankungen, zugeordnet.
Der Gelenkknorpel spielt eine entscheidende Rolle für die Funktionsfähigkeit der Gelenke, er überzieht die Gelenkflächen aller echten Gelenke. Der Knorpel sorgt zum einen für eine glatte Oberfläche der Gelenkflächen und ermöglicht damit eine reibungsarme Beweglichkeit. Zum anderen fungiert er als Stoßdämpfer und federt die Gelenkbewegungen ab.
Die Dicke des Knorpels variiert je nach Gelenk und beträgt zwischen 0,5 mm an den kleinen Gelenken der Finger und 5 mm am Kniegelenk. Übermäßige Gelenkbelastungen sowie akute Verletzungen können die Knorpelsubstanz jedoch schädigen. Dadurch ist die Gelenkfunktion beeinträchtigt und es kommt zu einer eingeschränkten Beweglichkeit sowie zu Schmerzen.
© freshidea / Fotolia
Bei der Chrondromalazie ist die Knorpelschicht auf den Knochen weicher als normal. Die Erweichung kann in verschiedenen Schweregraden auftreten und bis zum vollständigen Verlust des Knorpelgewebes fortschreiten.
Welche verschiedenen Grade der Knorpelschädigung gibt es?
Je nach Ausmaß der Knorpelschädigung (Chondropathie) wird eine Gradeinteilung vorgenommen. Sie erfolgt nach dem Erstbeschreiber Outerbridge in die Grade 0 bis 4. Entscheidendes Kriterium ist die Tiefenausdehnung der Knorpelschädigung.
- Bei der Chondropathie vom Grad 0 ist das Knorpelgewebe absolut intakt und gesund. Es liegt keine Schädigung und damit auch keine Beeinträchtigung der Gelenkfunktion vor.
- Die Chrondropathie vom Grad 1 geht mit stellenweisen Aufweichungen des Knorpels einher. Die Knorpelsubstanz ist noch vollständig vorhanden und glatt. Aufgeweichte Stellen finden sich insbesondere in Bereichen, die einer intensiven Druckbelastung ausgesetzt sind.
- Aufgerauter Knorpel mit kleinen Rissen zeigt sich hingegen bei der Chondropathie vom Grad 2.
- Beim Grad 3 reichen die Risse bis zum Knochen, sodass Knochensubstanz teilweise freiliegt.
- Bei der Chrondropathie vom Grad 4 ist die Knorpelschicht vollständig zerstört, der Knochen liegt komplett frei. Eine normale Funktionalität des Gelenks ist damit nicht mehr gegeben und es kommt zu entsprechenden Beschwerden.
Es gibt auch eine neuere Klassifikation nach ICRS Kriterien. ICRS steht für International Cartilage Research Society, also eine Gesellschaft, welche sich auf Knorpelerkrankungen spezialisiert hat. In vielen Bereichen entspricht diese Klassifikation der Einteilung nach Outerbridge, das Ausmaß und die Tiefenausdehnung der Läsion werden allerdings noch detaillierter beschrieben.
- ICRS Grad 0: Keine erkennbaren Defekte
- ICRS Grad 1
- 1A: intakte Oberfläche, leichte Erweichung
- 1B: zusätzliche oberflächliche Risse
- ICRS Grad 2: Läsionstiefe < 50% der Knorpeldicke
- ICRS Grad 3: Läsionstiefe > 50% der Knorpeldicke, Knochen noch nicht freiliegend
- ICRS Grad 4: Läsion reicht bis auf den Knochen
Die Chondromalazie ist in der Regel auf eine Überlastung des entsprechenden Gelenks zurückzuführen. So können sportliche oder berufliche Aktivitäten das Gelenk belasten und die Knorpelsubstanz schädigen. Insbesondere Sportarten mit einer hohen und zudem einseitigen Gelenkbelastung sowie Sportarten, die extreme Bewegungsumfänge der Gelenke erfordern, gelten als Risikofaktor für eine Chrondromalazie. Dazu gehören beispielsweise Tennis oder Fußball. Auch Läufer erleiden öfter Schäden des Knorpels im Bereich des Hüft- oder Kniegelenks. Bei den Läsionen im Bereich des Hüftgelenks beobachtet man häufig Mikroläsionen, also kleinste Schädigungen und Risse, die durch die stetig sich wiederholende Bewegung der Hüfte bei Laufsport verursacht wird.
Bei der Entstehung der Chondromalazie scheinen jedoch auch genetische Faktoren eine Rolle zu spielen. Anlagebedingt kann das Knorpelgewebe mehr oder weniger belastbar sein.
Traumatische Ereignisse, also ein Unfall oder ein Sturz, gehören ebenfalls zu den Ursachen der Knorpelerweichung. Plötzliche und harte Stoß- oder Drehbewegung des Gelenks können zu Rissen im Knorpelgewebe führen. Bei Knochenbrüchen ist ferner eine direkte Schädigung des Knorpels, eine sogenannte Knorpelkontusion, möglich. Hierbei handelt es sich allerdings stets um tiefgreifende Grad 4 Verletzungen.
Letztlich können auch Entzündungen und chronische Gelenkergüsse zu einer Erweichung des Knorpelgewebes führen und diesen anfälliger für Verletzungen machen.
Die Beschwerden hängen vor allem davon ab, wie stark und wo genau der Knorpel geschädigt ist. Der Gelenkknorpel verfügt weder über Blutgefäße noch über Nervenfasern. Die Knorpelschädigung an sich ruft deshalb auch keine Schmerzen hervor. Die Schmerzen entstehen durch eine Reizung des Knochens sowie des Knochenmark.
In den Anfangsstadien bleibt die Chondromalazie zumeist unbemerkt. Einige Patienten nehmen lediglich ein unangenehmes Druckgefühl an den betroffenen Gelenken wahr. Bei fortschreitender Schädigung nehmen die Schmerzen jedoch vor allem bei Bewegung zu. Später leiden die Betroffenen nicht nur unter Schmerzen bei Bewegung, sondern auch in Ruhe. Druck auf das betroffene Gelenk oder beim Knie auf die Kniescheibe löst ebenfalls Schmerzen aus, gegebenenfalls entwickelt sich ein Gelenkerguss, der durch eine deutliche Schwellung imponiert.
Besteht aufgrund der vorliegenden Symptomatik der Verdacht auf eine Knorpelerweichung, wird zunächst das betroffene Gelenk untersucht. Schon bei der äußerlichen Betrachtung des Gelenks (Inspektion) können ein Gelenkerguß, eine Rötung oder Schwellung der Haut über dem Gelenk erste Hinweise auf eine Knorpelerkrankung liefern. Desweiteren gehören das vorsichtige Abtasten des Gelenks in Ruheposition zu den ersten diagnostischen Maßnahmen.
Anschließend erfolgt die Untersuchung unter Belastung, wobei hierbei das Gelenk passiv bewegt und langsam gedreht wird. Passiv bedeutet, dass der Patient das Gelenk nicht selbst bewegt, sondern sämtliche Bewegungen durch die untersuchenden Ärzte erfolgen. Nur so können typische Schmerzen einer Chondromalazie festgestellt werden. Je nach Ausmaß der Knorpelschädigung können hierbei auch sogenannte Krepitationen bei Gelenkbewegungen wahrgenommen werden. Es handelt sich dabei um ein Knistergeräusch, das durch die direkte Reibung von Knochen auf Knochen bei der Chondromalazie Grad 4 entsteht.
Im Anschluss an die Inspektion und körperliche Untersuchung wird meist eine Ultraschalluntersuchung des Gelenks durchgeführt. Hier können sowohl ein Gelenkerguss, als auch die Gelenkoberflächen dargestellt werden. Teilweise wird auch eine Röntgenuntersuchung notwendig sein. Diese ist insbesondere nach einem Unfallereignis notwendig, um einen Knochenbruch feststellen oder ausschließen zu können. Zudem zeigt sich bei einer Chrondromalazie auch eine Verdichtung des Knochengewebes unter dem Gelenkknorpel.
Genauere Aussagen können mithilfe der Schichtbildgebung, insbesondere der Computer- oder Magnetresonanztomografie (CT und MRT), getroffen werden. Hier können sowohl der Knochen als auch die Gelenkflächen beurteilt werden.
Was passiert bei der Arthroskopie?
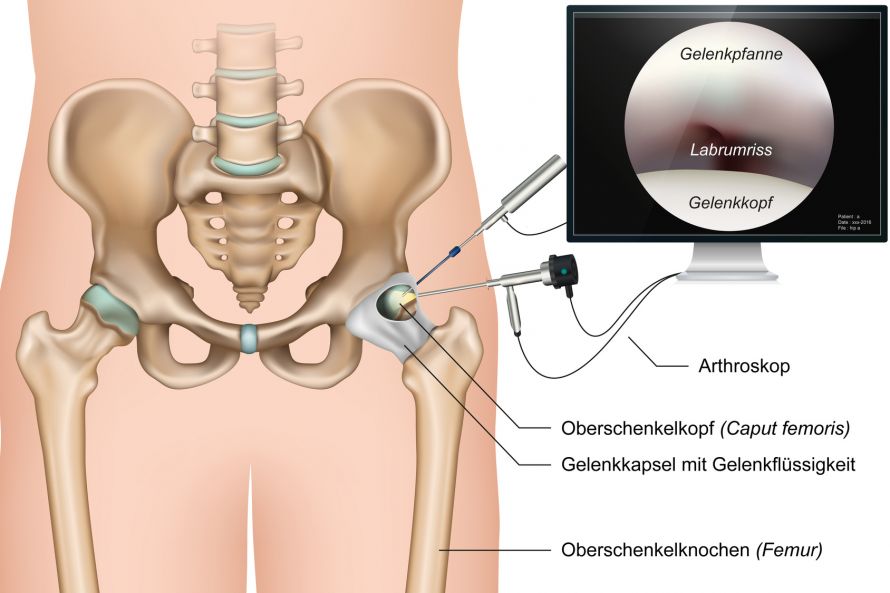
Eine direkte Betrachtung des Gelenkknorpels ist jedoch nur bei einer Gelenkspiegelung (Arthroskopie) möglich. Hierzu wird über einen kleinen Schnitt eine optische Sonde mit Videokamera an der Spitze in das Gelenk eingeführt. Mithilfe dieser kleinen Kamera ist eine genaue Inspektion des Gelenks und des Knorpels möglich. Mit zusätzlich eingeführten Instrumenten kann bei der Arthroskopie auch gleichzeitig eine Abtragung von abgestorbenen Knorpelanteilen erfolgen und die Gelenkfläche geglättet werden. Zudem läßt sich die Tiefenausdehnung der Knorpelschädigung genau bestimmen.
Bei der Arthroskopie handelt es sich um eine invasive Diagnostik, die nur unter Narkose (meist Vollnarkose, seltener Rückenmarksbetäubung) möglich ist. Sie sollte daher nur bei entsprechender Indikation durchgeführt werden. Eine mögliche Indikation wäre beispielsweise die Planung einer künstlichen Gelenkprothese, welche oft durch eine Arthroskopie im Vorfeld indiziert und dem Patienten die Erfolgsaussichten mitgeteilt werden.
Teilweise kann bei der Arthroskopie allerdings auch der Knochen beziehungsweise Knorpel soweit gesäubert und geglättet werden, so dass eine künstliche Prothese nicht mehr beziehungsweise noch nicht notwendig ist. unter anderem können auch Medikamente in das Gelenk gespritzt werden, die das Knorpelgewebe wieder aufzubauen beziehungsweise verhindern, dass die Erweichung voranschreitet.
Bei der Arthroskopie handelt es sich folglich sowohl um eine diagnostische Maßnahme als auch um eine Therapie.
© bilderzwerg / Fotolia
Unmittelbar nach der Diagnose sollte mit einer konservativen Akutbehandlung begonnen werden. Die Belastung des erkrankten Gelenks sollte dabei reduziert werden und ist zum Schutz des Knorpelgewebes unbedingt erforderlich. Kälte- oder Wärmebehandlungen sowie lokale Anwendungen mit entzündungshemmenden und schmerzlindernden Cremes oder Salben können die Beschwerden zusätzlich lindern.
Nach Abklingen der Beschwerden kann eine krankengymnastische Behandlung helfen, wieder zurück in ein aktives und schmerzfreies Leben zu gelangen. Meist ist dies ambulant und wohnortnah möglich, teilweise wird diese Behandlung allerdings auch stationär in einer speziell hierauf spezialisierten Rehabilitationsklinik durchgeführt.
Bei Knochenbrüchen ist oftmals eine Gipsruhigstellung oder die operative Versorgung notwendig. Auch ohne knöcherne Verletzung kann eine Operation sinnvoll sein. Dies gilt insbesondere dann, wenn sich die Beschwerden trotz konsequenter konservativer Therapie nicht bessern und die Schmerzen nicht deutlich weniger werden oder verschwinden. In diesen Fällen, in denen die konservative Therapie versagt, liegen meist deutliche Knorpelschäden vor. Diese können nur durch eine Operation effektiv beseitigt werden. Dafür stehen u.a. verschiedene Varianten der Knorpeltherapie zur Verfügung. So kann über eine Anbohrung (Mikrofrakturierung) die Regenerationsfähigkeit des Knorpels verbessert werden und über diese Bohrkanäle gesundes Knorpelgewebe einwachsen.
Größere Knorpeldefekte mit freiliegenden Knochenbereichen erfordern hingegen häufig eine sogenannte Abrasionsarthroplastik. Hierbei erfolgt über eine Gelenkspiegelung (Arthroskopie) die Freilegung und Abfräsung der beschädigten Knorpelanteile. Dadurch gelangen Stammzellen aus dem Knochenmark in die Wunde, welche bestenfalls neuen Knorpel bilden.
Anschließend wird im Rahmen der sogenannten Gelenktoilette mithilfe einer Spülflüssigkeit das Gelenk von den abgetragenen Knorpel- und Knochenmaterialien gereinigt. Bis sich neues Knorpelgewebe bildet, vergehen in der Regel allerdings einige Wochen, teilweise auch mehrere Monate. Deshalb sollten die Patienten das betroffene Gelenk in der ersten Zeit nach der Operation beispielsweise durch Gehstützen entlasten.
Meist kann nach 2 Wochen eine stetige schmerzadaptierte Belastung des Gelenks erfolgen. Eine längere Ruhigstellung des Gelenks sollte vermieden werden, da es hierdurch zu einer Schrumpfung der Gelenkkapsel kommen kann und anschließend eine Einsteifung des Gelenks droht. Dies gilt besonders für das Schultergelenk, welches nach wenigen Tagen Ruhigstellung bereits von einer Einsteifung bedroht ist. Geeignete physiotherapeutische Maßnahmen sind daher ganz besonders auch nach operativen Eingriffen wichtig und tragen dazu bei, dass das Gelenk wieder gut funktioniert.
















