Die Katheterablation ist eine Sonderform der Herzkatheteroperation, die mithilfe von Strom auch schnelle Herzrhythmusstörungen behandeln kann.
Für einige Formen von Herzrhythmusstörungen (Tachykardien) ist die Katheterablation bereits heute die Standardtherapie. Während Medikamente das Herzrasen lediglich unterdrücken, kann die Katheterablation diese Erkrankung heilen.
Die Erfolgsquoten liegen recht hoch und betragen beispielsweise für
- das Vorhofflattern,
- AV-Knoten Reentry-Tachykardien oder
- das WPW-Syndrom
weit über 90 %.
Grundlage für eine spätere Katheterablation ist die elektrophysiologische Untersuchung des Herzens und der Erregungsleitung im Herzmuskel. Mithilfe dieser Untersuchung stellt der Arzt zunächst fest, an welcher Stelle im Herzen die Rhythmusstörung ihren Anfang nimmt. Anschließend kann die Herzrhythmusstörung mittels Katheterablation angegangen werden.
Dafür ist ein spezieller Herzkatheter notwendig. Der übliche Zugang liegt in der Leiste. Der Arzt kann den Herzkatheter aber ebenso gut an der Arm- oder Halsvene einsetzen.
Um den linken Vorhof zu erreichen, punktiert der Arzt außerdem das Septum (Herzscheidewand). Der Arzt schiebt für die Punktion eine lange Nadel in den rechten Vorhof und durchstößt an der dünnsten Stelle die Herzscheidewand. Über die Öffnung im Septum kann der Herzkatheter dann vorgeschoben werden.

Herzrhythmusstörungen sind sehr gut auf einem Elektrokardiogramm (EKG) zu erkennen © Volker Werner / Fotolia
Dieser kann hier für eine kurze Zeit Hochfrequenzstrom abgeben. Mithilfe des Hochfrequenzstroms wird der erkrankte Bereich im Herzen „verödet“ und so das Herzrasen gestoppt. Im Falle von sogenannten kreisenden Tachykardien muss der Kreis durch ein oder mehrere Stromabgaben unterbrochen werden.
In allen Fällen vernarbt das verödete Gewebe allmählich und wird im Sinne der Erregungsleitung funktionslos.
Nach der Katheterablation versucht der Arzt, die Tachykardie erneut auszulösen, um den Erfolg der Operation zu kontrollieren. Dabei bedient er sich der direkten Stimulation durch den Herzkatheter oder aber durch bestimmte Medikamente, die intravenös gegeben werden.
Die Ablation ist beendet, sobald sich die Rhythmusstörung nicht mehr auslösen lässt.
Nach der Katheterablation werden die Herzkatheter herausgezogen. Die Zugangsstellen an der Leiste oder in der Armbeuge verschließt der Arzt mit einem Druckverband.
Der Patient muss danach 6 bis 24 Stunden strenge Bettruhe einhalten, damit der Zugang sich nicht wieder öffnet. Ansonsten können Nachblutungen entstehen.
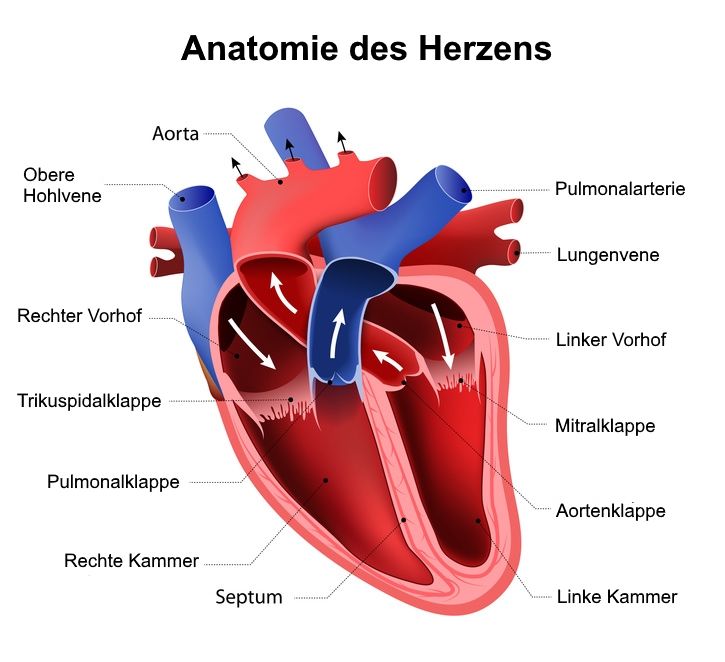
Verschiedene Bereiche des Herzens können bei Rhythmusstörungen betroffen sein © designua | AdobeStock
Die Kryo-Ablation
Bei der Kryo-Ablation wird flüssiges Gas durch eine Metallelektrode an die Spitze der Herzkatheter geführt. Dadurch friert die Metallelektrode am Muskelgewebe fest. Auf diese Weise kann der Herzkatheter während der Ablation nicht verrutschen.
Die Temperaturen von -80° C führen zu einer Kälteverödung von wenigen Millimetern Durchmesser.
Die Anwendung der Kryo-Ablation ist schmerzfrei.
Die AV-Knoten-Ablation
Auch die AV-Knoten-Ablation ist eine häufig durchgeführte Ablationsmethode.
Der AV-Knoten leitet ein Vorhofflimmern nur unregelmäßig weiter. Das führt zu erheblichen Arrhythmien der Herzkammern. Wird der AV-Knoten verödet, bricht die unregelmäßige Weiterleitung der Signale aus dem Vorhof ab.
Der AV-Knoten ist jedoch der "Taktgeber" des Herzens. Ohne den AV-Knoten muss ein Herzschrittmacher diese Funktion übernehmen - das ist der Nachteil der AV-Knoten-Ablation.
Der betroffene Patient ist zukünftig hundertprozentig auf den Schrittmacher angewiesen. Ohne seine Hilfe würden keine Impulse mehr von den Vorhöfen auf die Herzkammern übertragen.
Sollte der Herzschrittmacher ausfallen, muss der Patient dennoch nicht gleich sterben. Dann springt ein weiterer natürlicher Schrittmacher-Knoten innerhalb der Kammermuskulatur an. Dieser erzeugt einen Ersatzrhythmus von etwa 20 bis 40 Schlägen in der Minute und lässt die Herzkammern weiter „schlagen“.
Die Ablation des AV-Knotens und die Implantation des Herzschrittmachers führen meistens zu einer deutlichen Verbesserung der Lebensqualität.
Größter Nachteil der AV-Knoten-Ablation ist, dass der Herzschrittmacher ersetzt werden muss, sobald die Batterien erschöpft sind. Das bedeutet, dass im Laufe des Lebens mehrere Operationen notwendig sind.
Im Nachgang der Operation mittels Herzkatheter wird ein Druckverband angelegt und die Herztätigkeit durch
fortlaufend dokumentiert. Nach etwa 24 Stunden verlassen die Patienten im Normalfall die Klinik wieder.
Dennoch birgt der Herzkathetereingriff einige Risiken. Bei schweren Herzerkrankungen ist das Risiko für Komplikationen am größten. Das Einführen der Herzkatheter kann zu kleineren Gefäßverletzungen führen, die im Bereich des Herzens durchaus gefährlich werden könnten. Selten treten Infektionen oder Blutgerinnsel auf, die einen Herzinfarkt verursachen können.
Heute werden sowohl Vorhofarrhythmien als auch Kammertachykardien mit der Katheterablation behandelt. Die Erfolgsquoten hängen sehr stark mit dem Allgemeinzustand der Patienten zusammen.
Die Katheterablation ist bei den meisten Menschen mit Gefäßverengungen zu 90 % erfolgreich. Bei Herzvorerkankungen sinken die Erfolgsaussichten auf unter 50 % ab.
Patienten mit Kammertachykardien bekommen zusätzlich häufig einen Defibrillator (ähnlich einem Herzschrittmacher) implantiert.
Der Einsatz der Katheterablation bei Vorhofflimmern ist momentan ein boomender Zweig in der Herzforschung.
Bei dieser Tachykardieform gehört die Verödung mittels Hochfrequenzstrom noch nicht zu den anerkannten Standardtherapieformen. Bisher wird die Katheterablation nur dann angewendet, wenn alle anderen Therapiemöglichkeiten ausgeschöpft sind oder der Patient sehr stark leidet.
Beim Vorhofflimmern lässt sich kein klarer Entstehungsort finden. Daher ist die Therapie mittels Herzkatheter umso schwieriger. Meist müssen viele unterschiedliche Orte verödet werden, um das Vorhofflimmern zu beenden.
Durch Studien wissen Ärzte nun, dass das Vorhofflimmern sehr oft auf Störungen in den vier Lungenvenen zurückgeht. Dort verbinden kleine Herzmuskelzungen das Herzmuskelgewebe des linken Vorhofs mit den Venen. Diese Herzmuskelzungen zu veröden ist eine der Behandlungsstrategien bei Vorhofflimmern.
Die Kardiologen sprechen bei dieser Art der Herzkatheteruntersuchung auch von der „Pulmonalvenenisolation“. Die Pulmonalvenenisolation ist nur für Patienten möglich, die an anfallsartigem Vorhofflimmern leiden.
Die Erfolgschancen für diese Herzkatheteroperation liegen derzeit zwischen 50 % und 70 %. Manchmal ist eine zweite Behandlung nötig, in anderen Fällen kann das Vorhofflimmern nicht gänzlich gestoppt werden. Die Patienten sprechen nach der Katheterablation jedoch besser auf antiarrhythmische Medikamente an, die vorher oft wirkungslos geworden waren.
Ablation-Experten sind im Normalfall Kardiologen. Ein Kardiologe ist auf die Diagnose und Behandlung von Erkrankungen des Herz-Kreislaufsystems spezialisiert. Die Herzspezialisten haben nach ihrem Medizinstudium ein Facharztstudium der Inneren Medizin und Kardiologie absolviert.
Diese Fachausbildung zum ausgebildeten Kardiologen dauert insgesamt 6 Jahre.


















