Venenerkrankungen sind weit verbreitet in der Bevölkerung. Laut einer Studie der Deutschen Gesellschaft für Phlebologie leidet jede 2. Frau an leichteren Venenerkrankungen. Jede 5. Frau und jeder 6. Mann hat eine fortgeschrittenene und behandlungsbedürftige Venenerkrankung (Quelle: Bonner Venenstudie).
Venen transportieren das sauerstoffarme Blut zurück zum Herzen. Dabei passiert es die Leber, welche Schadstoffe herausfiltert. Das Blut wird danach durch das Herz zur Lunge gepumpt. Hier wird es mit frischem Sauerstoff gesättigt und gelangt im Anschluss durch die Lungenarterie wieder zum Herzen. Von hier wird es erneut in den großen Körperkreislauf gepumpt.
Arterien transportieren also sauerstoffreiches Blut zu den Organen und Geweben. Venen dagegen führen das Blut danach wieder zurück. Der Kreislauf beginnt erneut.
Aus Körperbereichen, die unterhalb des Herzens liegen, kann das Blut nur entgegen der Schwerkraft aufsteigen. Häufig machen daher die Beinvenen Probleme.
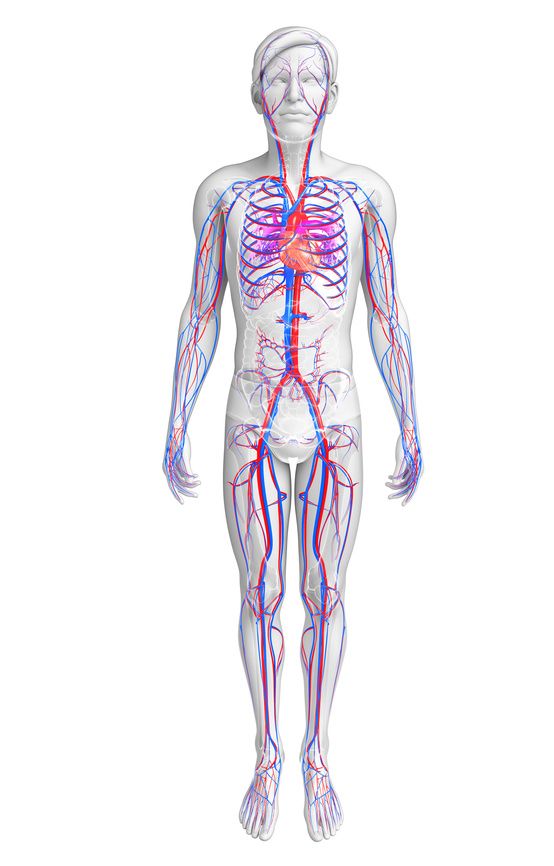
Die Arterien sind rot eingezeichnet, die Venen blau © pixdesign123 / Fotolia
Wo verlaufen die Venen?
Venen verlaufen zum Teil tief in den Muskeln, weshalb die Medizin von dem tiefen Venensystem spricht. Es gibt aber auch die so genannten oberflächlichen Venen, die dicht unter der Haut liegen. Die oberflächlichen Venen der Arme und insbesondere der Beine sind anfällig für Erweiterungen, da sie ständig gegen die Schwerkraft arbeiten müssen.
Das Venensystem ist in vier Körperregionen eingeteilt:
- Kopf- und Halsvenen mit innerer und äußerer Drosselvene (V. jugularis internaexterna)
- Armvenen mit Ellenvenen (Vv. ulnares), Speichenvenen (Vv. radiales), großer Armvene (V. brachialis), Achselvene (V. axillaris), Schlüsselbeinvene (V. subclavia). Zusammen mit den Kopf- und Halsvenen münden die Armvenen in die obere Hohlvene (Vena cava superior)
- Bauchvenen mit Pfortader (V. portae) und unterer Hohlvene (V. cava inferior), die in den rechten Herzvorhof führt.
- Beinvenen mit dem tiefen (V. femoralis, poplitea und Vv. crurales) sowie oberflächlichen (V. saphena magna und parva) Beinvenensystem und den Perforansvenen als Verbindung.
Was ist das besondere am Venensystem?
Die Gefäßwände der Venen und Arterien sind dreischichtig aufgebaut. Im Vergleich zu den Arterien, in denen ein höherer Druck herrscht, sind Venen allerdings dünnwandiger und weniger elastisch. Diese Eigenschaften machen sie anfällig für Venenschwäche.
Zudem muss in den Venen das Blut gegen die Schwerkraft nach oben Richtung Herz transportiert werden. Da im Venensystem ein niedrigerer Druck herrscht, hat der Körper mehrere Mechanismen, das Blut nach oben zu transportieren. Wichtigste Mechanismen sind die Gelenk- und Muskelpumpe, wodurch die Vene von außen zusammengedrückt und das Blut nach oben gedrückt wird. Dass das Blut nicht zurückfließt, wird durch Venenklappen gewährleistet. Diese lassen das Blut nur in eine Richtung fließen, öffnen sich also beim Transport nach oben und schließen sich, wenn das Blut zurückfließen würde.
Venen und Arterien arbeiten wie ein Rohrsystem © Giovanni Cancemi / Fotolia
Wie genau funktionieren die Gelenk- und Muskelpumpe?
Der Rücktransport des Bluts erfolgt entgegen der Schwerkraft. Durch das Heben und Senken des Brustkorbs beim Atmen entsteht ein minimaler Unterdruck in der Herzkammer. Dieser saugt das Blut aus den Venen. Der Effekt ist jedoch nicht stark genug, um den Blutaustausch bis in die peripheren Gefäße zu gewährleisten. Deshalb übernehmen Muskelkontraktionen diese Aufgabe.
Das als Muskelpumpe bezeichnete Zusammenziehen der Muskulatur übt Druck auf die Venen aus und presst das Blut aus den Blutgefäßen. Ein vergleichbarer Effekt entsteht durch die Bewegung des Sprunggelenks im Fuß.
Eine Art Schleusensystem verhindert den Rückstrom, wenn der Druck nachlässt. Venenklappen stoppen den venösen Rückfluss in die unteren Bereiche des Körpers. Sie öffnen sich dem von unten hochdrückenden Blut und verschließen sich, wenn das Blut von oben nach unten drängt.
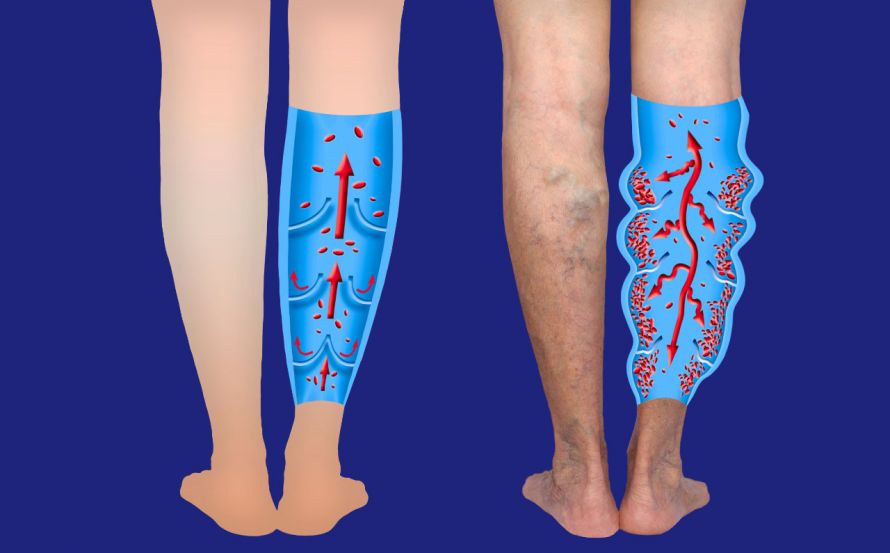
Gesunde Vene und Venenklappen (links) und erkrankte Vene mit Krampfadern (rechts) © Solarisys | AdobeStock
Es können sowohl die oberflächlichen, also direkt unter der Haut liegenden, sowie die tiefen Venen, welche zwischen der Muskulatur befindlich sind, erkranken.
Bei den oberflächlichen Venen handelt es sich meistens um Erkrankungen der Venenklappen, bei den tiefen Venen um die Entstehung von Gerinnseln, was auch unter dem Namen Thrombose bekannt ist.
Erkrankungen des oberflächlichen Venensystems:
Erkrankungen der tiefen Beinvene:
Typische Symptome von Venenerkrankungen der Beine sind:
- Bildung von Schwellungen (Ödemen)
- Hautveränderungen (bräunliche Verfärbungen)
- offenes Bein (große Wunden, meist am Unterschenkel)
Aber auch sichtbare Krampfadern, Besenreiser sowie Schmerzen über dem Verlauf der Vene sind typische Zeichen. Bei einer Thrombose bemerken die Patienten oft eine plötzliche Schwellung eines Beines mit Schmerzen und Spannungsgefühl. Meist geht eine längere Auto- oder Flugreise beziehungsweise eine Operation mit notwendiger Bettruhe voraus.
Regelmäßige Bewegung ist für die Venen unerlässlich:
- Bewegen Sie auf Langstreckenflügen die Zehen nach oben und unten, um die Wadenmuskulatur anzuspannen.
- Vertreten Sie sich auf langen Autofahrten bei einer Rast die Beine.
- Nutzen Sie im Büro die Pause für einen kurzen Spaziergang.
- Alle Ausdauersportarten wie Walking oder Radfahren unterstützen die Muskelpumpe beim Abtransport des venösen Bluts.
- Bei Personen mit diagnostizierter Venenschwäche oder familiärer Neigung zu Krampfaderbildung sind Venengymnastik und Kompressionsstrümpfe ratsam.

Bewegung ist gut für die Venen © Nastassia Yakushevic / Fotolia
Prinzipiell sind stehen und sitzen zu vermeiden, laufen und liegen tun den Venen gut. Fehlt regelmäßige Bewegung über lange Zeit, kommt es zu Aussackung der Vene. Die Venenklappen schließen nur noch teilweise und das Blut staut sich. Der betroffene Venenabschnitt weitet sich und das Gefäß kann von außen unter der Haut geschlängelt sichtbar werden.
Das in der Vene gestaute Blut gibt Wasser in das umgebende Gewebe ab und die Gliedmaßen schwellen an. Durch den Flüssigkeitsverlust verdickt das venöse Blut und es kann zur Bildung von Gefäßverschlüssen (Thrombosen) kommen.
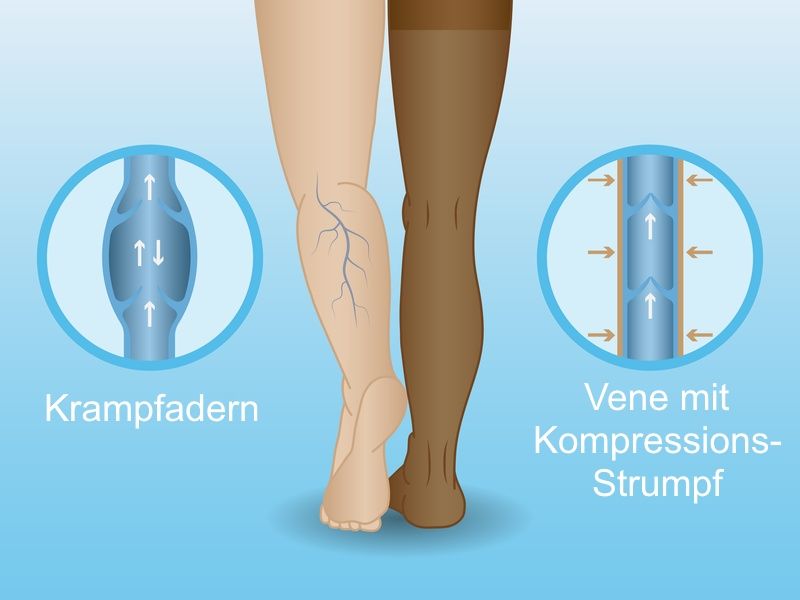
Kompressionsstrümpfe pressen die Venen zusammen, so dass die Venenklappen wieder richtig schließen können © antaya / Fotolia
Gibt es typische Warnsignale, die auf eine Venenerkrankung hinweisen?
Besenreiser und Krampfadern an den Beinen sind typische Symptome erkrankter Venen und weit verbreitet in der Bevölkerung.
In seltenen Fällen sind die Venenklappen nicht ordnungsgemäß angelegt. Hier kann ein genetisch bedingter Defekt vorliegen.
Wasserbildung und „schwere Beine“ sind erste Anzeichen einer Störung im Venensystem. Sie lassen sich durch Bewegung und das Hochlagern der Füße lindern.
Ungesundes Verhalten wie Rauchen führt zu Ablagerungen in den Venen und stört den Blutfluss unnötig.
- Alkoholkonsum,
- Übergewicht und
- das Tragen hochhackiger Schuhe
schaden den Venen ebenfalls. Allerdings kann es auch im Alter oder in der Schwangerschaft zu Venenerkrankungen kommen.
Viele ignorieren die ersten Symptome einer Venenerkrankung. Dennoch sind sie Vorboten einer sich kontinuierlich verschlechternden Venenfunktion. Je früher die Betroffenen mit Maßnahmen beginnen, desto besser sind die Aussichten auf Erfolg.
Informieren Sie Ihren Arzt, wenn Sie Beschwerden an den Beinen feststellen.
Für die Diagnose eines Venenleidens führt der Arzt zunächst ein Anamnesegespräch mit Ihnen. Dabei erfragt er die genauen Symptome und die Krankengeschichte. Von Bedeutung sind auch familiäre Vorerkrankungen im Zusammenhang mit Gefäßerkrankungen.
Danach untersucht er die betroffenen Körperbereiche und achtet insbesondere auf sichtbare Besenreiser, Aussackungen der oberflächlichen Venen und Schwellungen im Unterschenkel- und Fußbereich.
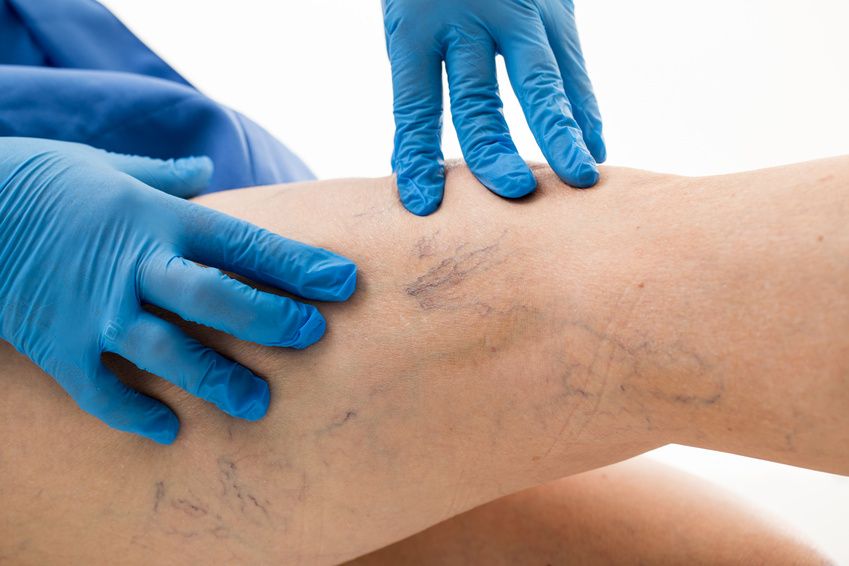
Untersuchung von Besenreisern © doroguzenda / Fotolia
Mit der Licht-Reflexions-Rheografie (LRR-Messung) unternimmt der Arzt einen Venencheck im Sitzen. Der Patient wippt mit dem Fuß, um die Muskelpumpe zu betätigen. Dabei erfassen Messsonden oberhalb des Knöchels die Zeit, bis sich die Vene wieder mit Blut füllt.
Um tiefer in das betroffene Gebiet zu schauen, kommt das Dopplerverfahren (Duplexsonografie) zum Einsatz. Der Venendoppler bildet mithilfe von Ultraschall das Geschehen in den Venen bildhaft und akustisch ab.
Der Arzt erkennt eventuelle Thrombosen, die Stärke der Venenwand und den Zustand der Venenklappen. Hochwertige Geräte stellen zusätzlich die Fließrichtung des Bluts farbig dar.
In aller Regel sind Venenerkrankungen harmlos, insbesondere da meistens die oberflächlichen Venen betroffen sind. Bei Thrombosen der tiefen Venen kann es allerdings im Extremfall zu eine Lungenembolie kommen, wenn Gerinnsel über den Blutkreislauf bis in die Lunge transportiert werden. Dies kann eine intensivmedizinische Behandlung notwendig machen. Außerdem kann eine massive Beinschwellung resultieren, die letztlich auch die Versorgung mit sauerstoffreichem Blut einschränkt und dann auch zu einer Gefährdung des Beines führt. Dies ist allerdings extrem selten, in den allermeisten Fällen lässt sich durch eine Kompressionstherapie und ein Hochlagern des Beines die Schwellung sehr gut in den Griff bekommen.























