Schilddrüsenkrebs ist eine seltene, bösartige Krebserkrankung. Sie entsteht durch entartete Zellen der Schilddrüse. Mediziner bezeichnen Schilddrüsenkrebs auch als Schilddrüsenkarzinom oder Struma maligna („bösartiger Kropf“).
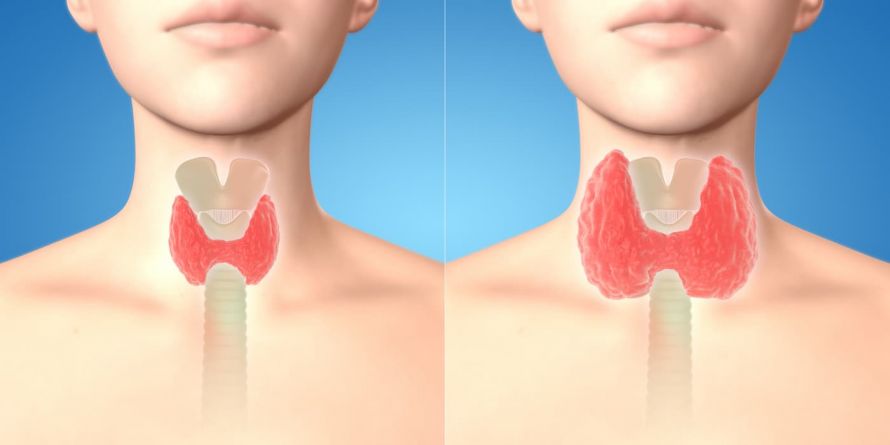
Nicht jede Veränderung an der Schilddrüse ist auch eine bösartige Krebserkrankung. Die meisten Vergrößerungen der Schilddrüse sind auf einen Jodmangel zurückzuführen. Auch bei
kann es zu einer Schilddrüsenvergrößerung (Kropf, Struma) kommen. Nur in seltenen Fällen handelt es sich tatsächlich um Schilddrüsenkrebs.
Bei Schilddrüsenkrebs kann es zu einer Schilddrüsenvergrößerung (Struma) kommen © amazing studio | AdobeStock
Mediziner unterscheiden beim Schilddrüsenkarzinom je nach Gewebe, von dem der Tumor ausgeht vier verschiedene Typen. Diese unterscheiden sich auch hinsichtlich ihrer Aggressivität, dem Verlauf und damit der Prognose:
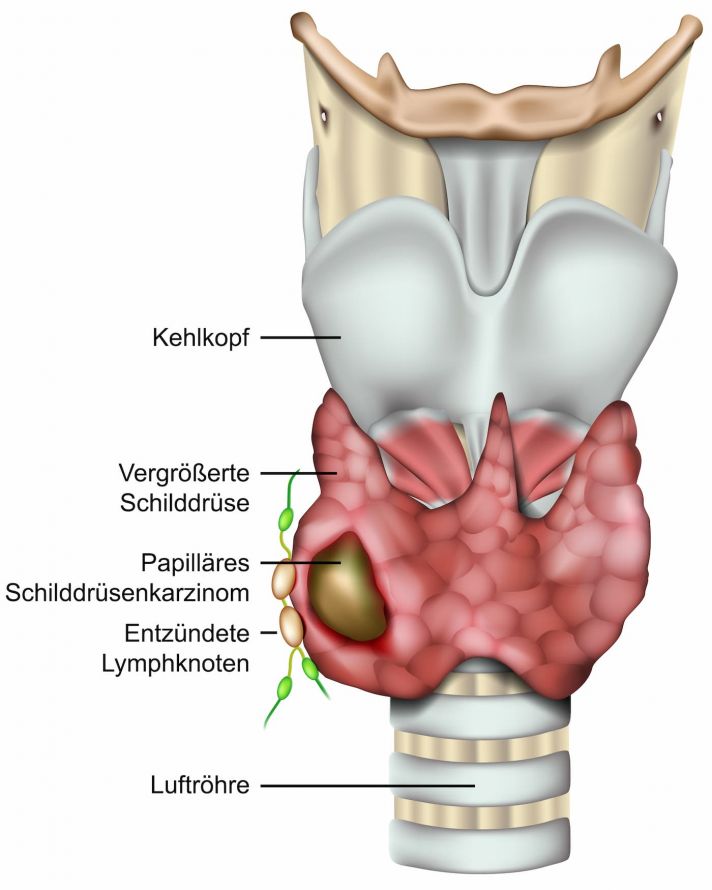
- Das papilläre Schilddrüsenkarzinom ist der häufigste bösartige Tumor der Schilddrüse. Der Altersgipfel liegt zwischen 40 und 50 Jahren. Die Heilungschancen sind sehr gut. Dieser Tumor bildet manchmal nicht nur einen Knoten, sondern mehrere Tumorherde in der Schilddrüse. Die Absiedlung von Tumorzellen geschieht primär über den Lymphweg.
- Das follikuläre Schilddrüsenkarzinom, das von den Follikelzellen ausgeht, kommt häufig im Alter zwischen 50 und 60 Jahren vor. Es ist ebenfalls sehr gut behandelbar. Dieser Tumor bildet meist nur einen einzelnen Knoten.
- Das anaplastische Schilddrüsenkarzinom ist selten. Es hat einen Altersgipfel jenseits der 60 Jahre, wächst sehr schnell und bildet bereits früh Metastasen.
- Das medulläre Schilddrüsenkarzinom (C-Zell-Karzinom), das von den Calcitonin-produzierenden C-Zellen ausgeht, ist ebenfalls deutlich seltener. Es wächst zwar langsam, befällt aber früh die Lymphknoten des Halses und später dann auch andere Organe.
Das papilläre Schilddrüsenkarzinom kommt am häufigsten vor © bilderzwerg | AdobeStock
In Deutschland erkranken pro Jahr zwischen 5000 und 6000 Menschen an Schilddrüsenkrebs. Etwa 700 bis 800 Menschen sterben daran. Damit sind 0,2 bis 0,3 Prozent der krebsbedingten Todesfälle durch Schilddrüsenkrebs bedingt.
Das Schilddrüsenkarzinom belegt bei Männern Platz 15 und bei Frauen Platz 14 der häufigsten Krebsneuerkrankungen. Frauen erkranken mehr als doppelt so häufig an Schilddrüsenkrebs wie Männer.
Das mittlere Erkrankungsalter liegt bei 55 Jahren. Weltweit nimmt die Häufigkeit von Schilddrüsenkrebs in allen Altersklassen zu.
Das Schilddrüsenkarzinom ist die Folge entarteter Schilddrüsenzellen. Zu den Zellen, die beim Schilddrüsenkrebs entarten können, gehören
- Zellen, die Schilddrüsenhormone bilden, und
- sogenannte C-Zellen, die um die schilddrüsenhormonbildenden Zellgruppen gelagert sind und das Hormon Calcitonin bilden.
Die Gewebeart ist für die Behandlung und Prognose von Schilddrüsenkrebs von großer Bedeutung.
Ein besonderes Augenmerk erfordern dabei knotige Schilddrüsenveränderungen. Sie stellen sich in der szintigraphischen Diagnostik als „kühle oder kalte Knoten“ dar. Darunter versteht man funktionsarmes oder funktionsloses Schilddrüsengewebe. Sie stehen gehäuft im Zusammenhang mit einem Schilddrüsenkrebs.
Die Ultraschalluntersuchung bildet die Knoten, die ein erhöhtes Risikopotenzial besitzen, oftmals wenig echogen dar.
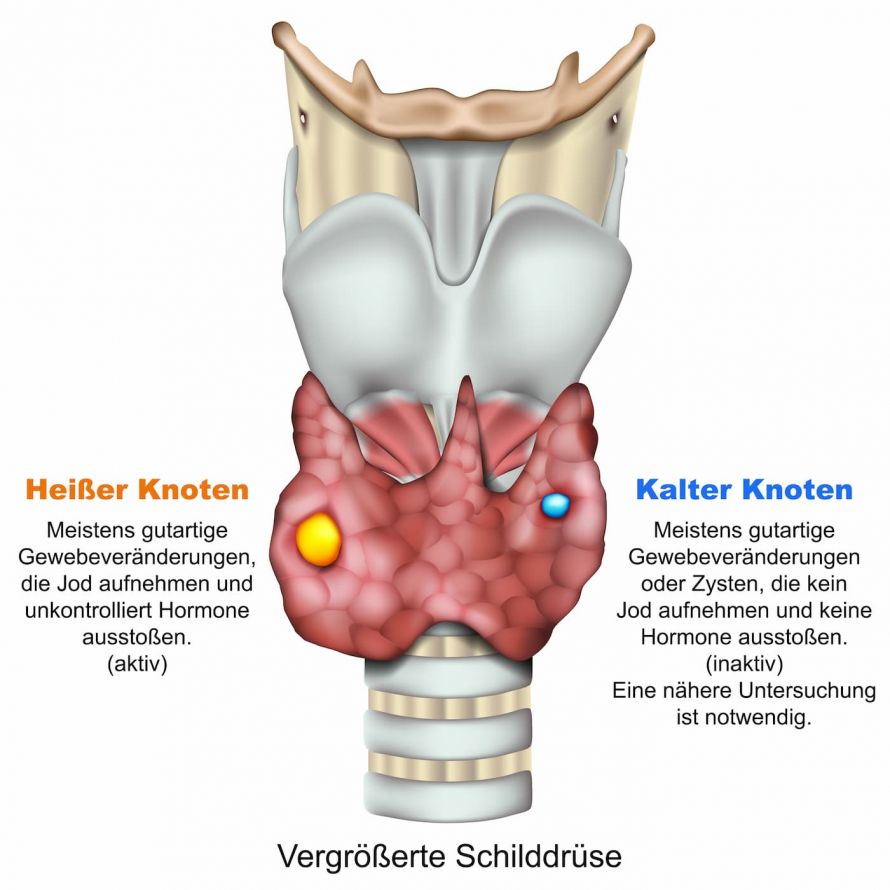
Bei sogenannten "kalten Knoten" ist eine nähere Untersuchung notwendig © bilderzwerg | AdobeStock
Schilddrüsenkrebs kann wie jeder bösartige Tumor in umliegendes Gewebe einwachsen. Außerdem können sich Tochtergeschwülste (Metastasen) bilden. Sie verbreiten sich über die Lymphgefäße und die Blutbahn. Bevorzugt entwickeln sich bei Schilddrüsenkrebs Lungenmetastasen und Knochenmetastasen.
Das medulläre Schilddrüsenkarzinom tritt in 1/4 bis 1/3 der Fälle familiär gehäuft auf. Außerdem kann es mit der Neubildung von Tumoren des Nebennierenmarks sowie der Nebenschilddrüsen vergesellschaftet sein.
Einen weiteren Risikofaktor stellt energiereiche Strahlung dar, wie sie beispielsweise bei der Röntgenuntersuchung auftritt. Als besonders problematisch gilt beispielsweise die Röntgenbestrahlung des Halsbereiches im Kindesalter.
Auch nach der Reaktorkatastrophe von Tschernobyl stellten Wissenschaftler in den besonders betroffenen Gebieten einen Zusammenhang zwischen der Intensität der Strahlung und der Häufung von Schilddrüsenkrebs bei Kindern fest.
Eine Vergrößerung der Schilddrüse ist allein betrachtet kein Risikofaktor für eine Krebsentstehung. Erst bei bestimmten Veränderungen des Gewebes oder Knotenbildungen ist spezielles ärztliches Handeln erforderlich.
Im Anfangsstadium verursacht Schilddrüsenkrebs meist keine Beschwerden.
Eine sofortiger Arztbesuch ist empfehlenswert, wenn eine Schilddrüsenvergrößerung innerhalb weniger Wochen entsteht und sich sehr derb anfühlt. Das gleiche gilt, wenn eine lange bestehende Struma plötzlich weiterwächst. Eine Zunahme des Halsumfanges lässt sich durch eine Messung feststellen. Meist fällt auf, dass sich der oberste Hemd- oder Blusenknopf nicht mehr schließen lässt.
Auch tastbare derbe Knoten im Halsbereich sind ein mögliches Symptom. Das können Lymphknotenvergrößerungen sein.
 Eine Schilddrüsenvergrößerung und tastbare Knoten sind mögliche Symptome von Schilddrüsenkrebs © medistock | AdobeStock
Eine Schilddrüsenvergrößerung und tastbare Knoten sind mögliche Symptome von Schilddrüsenkrebs © medistock | AdobeStock
In den meisten Fällen ist eine ärztliche Abklärung notwendig, um eine gutartige Struma von einem bösartigen Schilddrüsenkrebs zu unterscheiden. Einige Beschwerden erklären sich aus der Lage der krankhaft veränderten Schilddrüse auf der Luftröhre und der Nähe
- zum Kehlkopf,
- der Speiseröhre und
- dem Stimmbandnerv, der hinter der Schilddrüse verläuft.
Nicht zwangsläufig liegt bei
- einem Druckgefühl im Hals,
- Schluckbeschwerden,
- Luftnot oder
- Hustenreiz
eine bösartige Erkrankung vor. Eine sofortige Arztvorstellung sollte bei einer plötzlichen Heiserkeit erfolgen, um die Ursache dieses Symptoms abzuklären.
Wie bei jeder Krebserkrankung ist auch bei Schilddrüsenkrebs eine frühzeitige Erkennung und Therapie wichtig. Zunächst erhebt der Arzt im Rahmen eines Anamnesegesprächs Ihre Krankengeschichte. Wichtig sind dem Arzt Ihre Schilderung der Beschwerden und deren Dauer. Sehr nützlich sind Informationen zu Krebserkrankungen in Ihrer Familie oder eventuellen Belastungen mit ionisierender Strahlung aus der Kindheits- und Jugendzeit.
Zu den Untersuchungsmethoden zur Abklärung von Schilddrüsenkrebs gehören:
- Tastuntersuchung des Halses
- Ultraschalluntersuchung der Schilddrüse
- Szintigrafie der Schilddrüse
- Laboruntersuchungen
- Bildgebende Untersuchungsverfahren (Röntgen, CT, MRT)
- Feinnadelbiopsie
- genetische Analyse
Tastuntersuchung des Halses
Der Arzt ertastet mit den Fingern beider Hände die Schilddrüse. Dabei erhält er erste Informationen zur Größe und Oberfläche des Organs. Wichtig sind dabei die Prüfung der Schluckverschieblichkeit der Schilddrüse sowie eine Aussage, ob sich die Knoten besonders derb anfühlen.
Zudem tastet der Arzt die Halsregion nach auffälligen tastbaren Lymphknoten ab.
Ultraschalluntersuchung der Schilddrüse
Besteht nach Abtasten der Schilddrüse der Verdacht auf einen Tumor, folgt im nächsten Schritt eine Ultraschalluntersuchung. Die Ultraschalluntersuchung gibt Informationen zur
- Lage,
- Größe und
- Begrenzung
der Schilddrüse und eventuellen Knoten in der Schilddrüse.
Gewebeveränderungen reflektieren das Ultraschallsignal unterschiedlich. Daher lassen sich über die Information „echoarm“ oder „echoreich“ erste Aussagen zu den krankhaften Veränderungen treffen.
Eine definitive Klärung der Gut- oder Bösartigkeit der Knoten ist mit dieser Methode noch nicht möglich.
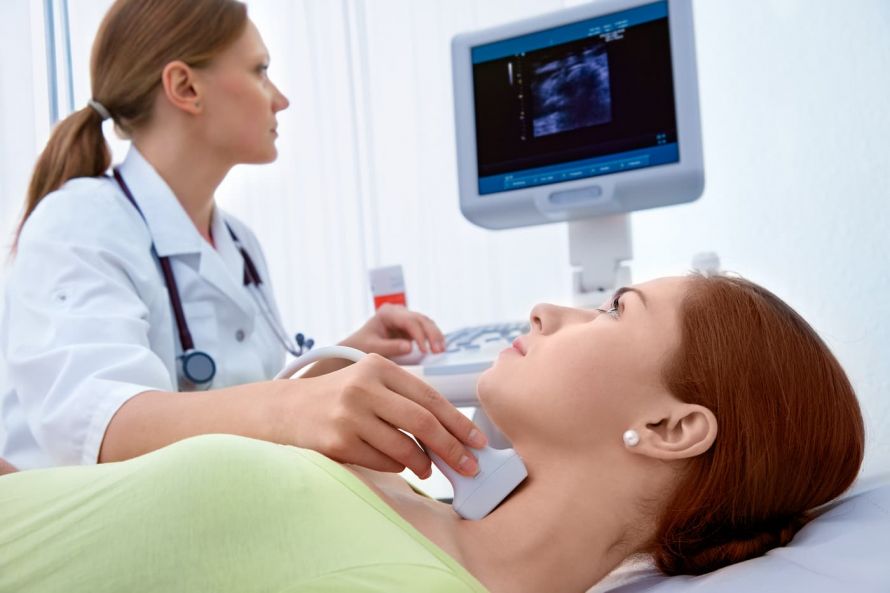 Untersuchung der Schilddrüse mittels Ultraschall © Alexander Raths | AdobeStock
Untersuchung der Schilddrüse mittels Ultraschall © Alexander Raths | AdobeStock
Szintigrafie der Schilddrüse
Mit der Schilddrüsenszintigraphie lassen sich kalte und heiße Knoten unterscheiden. Dazu verabreicht der Arzt eine schwach radioaktive Substanz (Technetium). Diese reichert sich im Schilddrüsengewebe an und ermöglicht eine Aussage zur Stoffwechselaktivität.
Knotige Areale mit reduzierter oder ohne Stoffwechselaktivität sind „kalte Knoten“. Sie erfordern eine besondere Kontrolle bzw. Abklärungspflicht.
Auch eine zusätzliche weitere spezielle Szintigraphie (MiBi) kann zur besseren Einordnung der verdächtigen Bezirke beitragen.
Laboruntersuchung
Eine Blutuntersuchung auf Schilddrüsenhormone kann weitere Hinweise liefern. Das Blut wird insbesondere auf Triiodthyronin (T3) und Tetraiodthyronin / Thyroxin (T4) kontrolliert. Sie ermöglichen Aussagen zu Erkrankungen der Schilddrüse und zu deren Aktivität.
Nur für eine Form des Schilddrüsenkarzinoms steht ein Tumormarker (Calcitonin) zur Verfügung. Er ermöglicht die frühzeitige Erkennung dieser Tumorart. Gegebenenfalls schließt sich noch ein Spezialtest zur Kontrolle dieses Wertes an.
Die meisten Formen von Schilddrüsenkrebs sind jedoch nicht durch Laboruntersuchungen feststellbar.
 Tastuntersuchung der Schilddrüse und Blutuntersuchung auf Schilddrüsenhormone © Peakstock | AdobeStock
Tastuntersuchung der Schilddrüse und Blutuntersuchung auf Schilddrüsenhormone © Peakstock | AdobeStock
Bildgebende Untersuchungsverfahren
Mithilfe bildgebender Verfahren kann der Arzt bei entsprechender Notwendigkeit zusätzliche Informationen zum Karzinom erhalten:
- Eine Röntgenaufnahme der Luftröhre- oder Speiseröhre gibt Auskunft über eine Einengung dieser Strukturen durch den Tumor.
- Die Röntgenaufnahme des Brustkorbes gibt Auskunft über das Wachstum der Schilddrüse in den oberen Brustkorbbereich. Außerdem dient sie bei Tumornachweis der Suche nach Tochtergeschwülsten in der Lunge.
- Mit Spezialuntersuchungen, wie Computertomographie und Magnetresonanztomographie, erhält der Arzt bei großen Tumoren detaillierte Informationen zum Einwachsen in umgebende Strukturen. Dies ist für die Therapieentscheidung wichtig.
Feinnadelbiopsie
Die Feinnadelbiopsie dient der Untersuchung des Gewebes auf bösartige Tumorzellen. Dabei punktiert der Arzt unter Ultraschallsicht verdächtige "kalte Knoten". Dadurch gewinnt er Zellen zur mikroskopischen Untersuchung. In einigen Fällen lässt sich damit schon vor der Operation die Art des Schilddrüsenkrebses bestimmen.
Dennoch hat diese Methode Grenzen, so dass nicht jede Untersuchung Schilddrüsenkrebs nachweisen oder sicher ausschließen kann. In diesen Fällen erfolgt die endgültige histologische Untersuchung nach der operativen Entfernung der verdächtigen Schilddrüse.
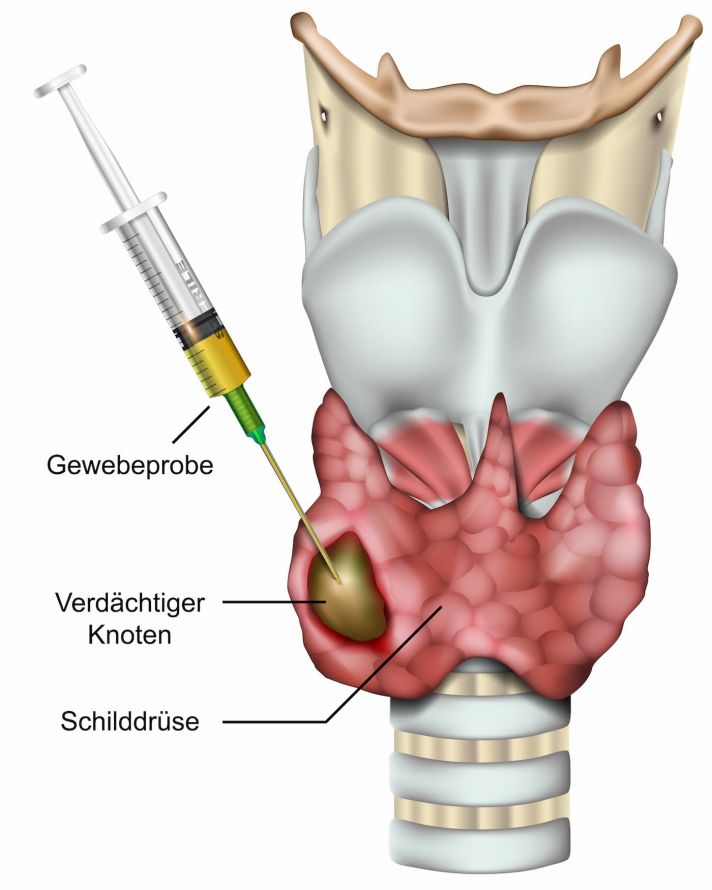
Feinnadelbiopsie der Schilddrüse zur Gewinnung einer Gewebeprobe für die anschließende mikroskopische Untersuchung © bilderzwerg | AdobeStock
Genetik
Das medulläre Schilddrüsenkarzinom ist oft genetisch bedingt. Durch eine genetische Analyse (Nachweis der RET-Protoonkogen-Mutation) ist eine Aussage zur familiären Häufung möglich. So können sich gefährdete Familienmitglieder speziell auf Schilddrüsenkrebs untersuchen lassen.
Manchmal hängt diese Krebsart auch mit anderen Erkrankungen zusammen. Dazu gehören Tumoren des Nebennierenmarkes bzw. der Nebenschilddrüse. Mit der genetischen Analyse lassen sich Informationen dazu gewinnen.
Für die Behandlung von Schilddrüsenkrebs stehen mehrere Therapien zur Verfügung.
Die wichtigste Behandlungsoption für Schilddrüsenkrebs ist die operative Entfernung der Schilddrüse (Thyreoidektomie). Im Rahmen dieser Schilddrüsenoperation entfernt der Chirurg in der Regel auch die Lymphknoten des Halses.
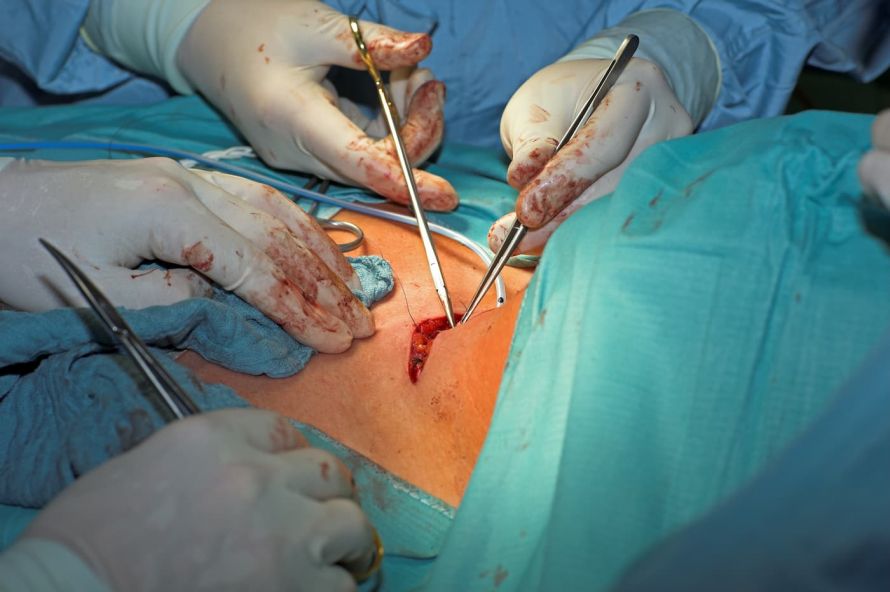 Im Rahmen einer Operation wird ein Teil der Schilddrüse oder diese vollständig entfernt © Bergringfoto | AdobeStock
Im Rahmen einer Operation wird ein Teil der Schilddrüse oder diese vollständig entfernt © Bergringfoto | AdobeStock
Das entfernte Gewebe wird im Labor histologisch untersucht. Bestätigt das Untersuchungsergebnis, dass es sich um einen bösartigen Tumor handelt, folgt ggf. einige Wochen später zusätzlich eine Radiojodtherapie. Dabei reichert sich radioaktives Jod in eventuell verbliebenem Schilddrüsengewebe an, wodurch dieses abstirbt.
Dieses Behandlungskonzept stellt die häufigste Therapieform bei einem Karzinom der Schilddrüse dar und ist sehr erfolgreich.
Da durch die Entfernung der Schilddrüse dem Körper wichtige Hormone fehlen, ist eine medikamentöse Hormontherapie notwendig. Die zugeführten Schilddrüsenhormone, wie L-Thyroxin, ersetzen nun die Schilddrüsenfunktion.
Eine Bestrahlung kommt infrage, wenn im Körper noch Reste von Tumorgewebe verblieben sind.
Das Schilddrüsenkarzinom ist meist nicht empfänglich für eine Chemotherapie. Die Chemotherapie kommt daher nur für das fortgeschrittene Stadium von Schilddrüsenkrebs, d.h. wenn bereits Metastasen vorliegen, in Betracht.
Die erfolgsversprechende Therapie hängt grundsätzlich davon ab, um welchen Typ von Schilddrüsenkrebs es sich handelt.
Papilläres Schilddrüsenkarzinom
Dies ist die häufigste Form von Schilddrüsenkrebs. Es können in der Schilddrüse ein oder mehrere Herde nachgewiesen auftreten. Sollte dieser Tumor Tochtergeschwülste bilden, erfolgt dies zuerst über die Lymphbahnen in die umgebenden Lymphknoten. Das papilläre Schilddrüsenkarzinom hat die besten Heilungschancen (Zehn-Jahres –Überlebensrate ca. 93 Prozent).
Bei einem einzelnen kleinen Tumor bis 1 cm Größe (Mikrokarzinom) ist keine vollständige Schilddrüsenentfernung und Entfernung der Halslymphknoten erforderlich.
![]()
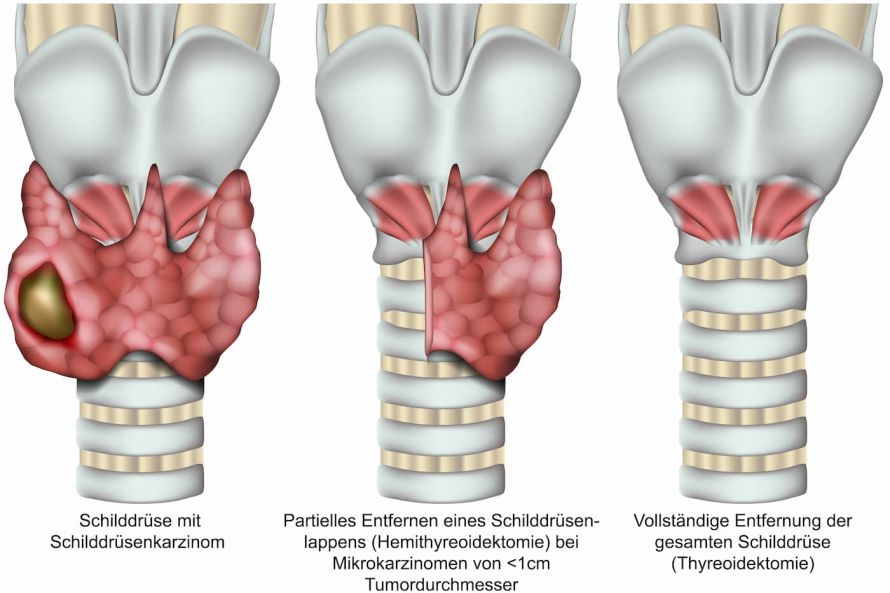 Die teilweise oder vollständige Entfernung der Schilddrüse © bilderzwerg | AdobeStock
Die teilweise oder vollständige Entfernung der Schilddrüse © bilderzwerg | AdobeStock
Bei größeren Tumoren oder Nachweis mehrerer Tumoren besteht die Therapie aus
- der operativen Entfernung der gesamten Schilddrüse mit der Entfernung der Halslymphknoten zwischen den beiden schrägen Halswendermuskeln und
- einer nachfolgenden Radiojodtherapie.
Ist der Krebsbefund ein Zufallsbefund nach einer normalen Schilddrüsenoperation, erfolgt schnellstmöglich die Nachoperation.
Follikuläres Schilddrüsenkarzinom
Diese Form von Schilddrüsenkrebs ist ebenfalls häufig. Auch hier gibt es sehr gute Heilungschancen (Zehn-Jahres-Überlebensrate ca. 85 Prozent). Die Prognose ist jedoch von einer weiteren Unterteilung in spezielle Untergruppen dieser Form von Schilddrüsenkrebs abhängig.
Bevorzugt treten Krebsabsiedlungen über den Blutweg in Lunge und Knochen auf. Die Lymphknoten können ebenfalls befallen sein.
Auch bei dieser Krebsform in einer bestimmten Subgruppe ist bei Nachweis eines „Mikrokarzinom“ keine ausgedehnte Schilddrüsenentfernung und Lymphknotenentfernung erforderlich.
Standardtherapie für alle anderen Tumoren ist auch hier
- die vollständige Schilddrüsenentfernung mit den umgebenden Halslymphknoten sowie
- die nachfolgende Radiojodtherapie.
Anaplastisches Schilddrüsenkarzinom
Dieser seltene Schilddrüsenkrebs ist sehr bösartig und tritt eher bei älteren Patienten auf. Aufgrund des sehr schnellen Tumorwachstums in die Umgebung sowie der Tochtergeschwülste ist eine heilende operative Behandlung nicht immer möglich.
Zur Vermeidung von Komplikationen durch das Karzinom erfolgt eine Strahlentherapie.
Medulläres Schilddrüsenkarzinom
Diese Form von Schilddrüsenkrebs ist selten. Sie ist die einzige Krebsform, für die ein Tumormarker (Calcitonin) zur Verfügung steht, der sich durch eine Blutabnahme bestimmt lässt.
Diese Krebsart bildet sich aus den sogenannten C-Zellen. Daher ist wegen fehlender Speicherung von Jod keine Radiojodtherapie möglich.
Die vollständige Entfernung der Schilddrüse ist deswegen die Methode der Wahl.
Aufgrund der frühzeitigen Lymphknotentochtergeschwülste ist auch
- eine umfangreichere Entfernung von Halslymphknoten und
- in einigen Fällen von Lymphknoten im Brustkorbbereich
erforderlich.
Nur bei fortgeschrittenen Tumoren werden umgebende Organe mitentfernt.
Die durchschnittliche Zehn-Jahres-Überlebensrate liegt bei 75 Prozent. Ausschlaggebend für die Prognose sind
- die schilddrüsenüberschreitende Tumorausbreitung und
- der Nachweis bzw. das Fehlen von Tochtergeschwülsten.
Bei dieser Form von Schilddrüsenkrebs ist eine genetische Analyse erforderlich. Sie dient der Abklärung, inwieweit eine familiäre Häufung bzw. die Kombination mit anderen Erkrankungen vorliegt.
Die Behandlung von betroffenen Familienangehörigen erfolgt durch ein individualisiertes Therapiekonzept. Dieses richtet sich nach der speziell festgestellten genetischen Veränderung.
Die Heilungsaussichten hängen in erster Linie von der Form und der vorliegenden initialen Ausbreitung des Schilddrüsenkrebses ab. Außerdem gilt die allgemeine Regel in der Krebsbehandlung: Je früher ein Karzinom festgestellt und behandelt wird, desto besser sind die Heilungsaussichten.
Der Befall der Lymphknoten scheint nur einen geringen Einfluss auf die Prognose zu haben.
Bei den häufigsten Formen von Schilddrüsenkrebs (papilläres und follikuläres Karzinom) bestehen in der Regel sehr gute Heilungsaussichten. Voraussetzung ist eine frühe Behandlung und die Durchführung des Behandlungskonzeptes von Operation und Radiojodtherapie.
Das papilläre Karzinom und das follikuläre Karzinom metastasieren selten. Daher können diese Patienten in 80 bis 90 Prozent der Fälle vollständig geheilt werden.
Wird das medulläre Karzinom früh erkannt, sind die Heilungschancen ähnlich gut. Bei Metastasen liegt die 5-Jahres-Überlebensrate bei 50 bis 60 Prozent.
Schwierig gestaltet sich die Heilung und Prognose bei den sehr schnell und sehr aggressiv wachsenden anaplastischen Schilddrüsenkarzinomen. Hier beträgt die 5-Jahres-Überlebensrate unter 10 Prozent.
Ein Schilddrüsenspezialist ist ein Facharzt der Onkologie. Er plant in einem interdisziplinären Team mit Fachärzten anderer Gebiete (z.B. Endokrine Chirurgie, Nuklearmedizin) die Behandlung und setzt sie um.
Patienten sollten sich in spezialisierten Kliniken für Schilddrüsenkrebs behandeln lassen. Dort ist eine hohe Qualität der Behandlung gewährleistet.
Außerdem können Patienten ggf. durch die Teilnahme an klinischen Studien von den neuesten Therapien profitieren.




























 Eine Schilddrüsenvergrößerung und tastbare Knoten sind mögliche Symptome von Schilddrüsenkrebs © medistock | AdobeStock
Eine Schilddrüsenvergrößerung und tastbare Knoten sind mögliche Symptome von Schilddrüsenkrebs © medistock | AdobeStock Untersuchung der Schilddrüse mittels Ultraschall © Alexander Raths | AdobeStock
Untersuchung der Schilddrüse mittels Ultraschall © Alexander Raths | AdobeStock Tastuntersuchung der Schilddrüse und Blutuntersuchung auf Schilddrüsenhormone © Peakstock | AdobeStock
Tastuntersuchung der Schilddrüse und Blutuntersuchung auf Schilddrüsenhormone © Peakstock | AdobeStock
 Im Rahmen einer Operation wird ein Teil der Schilddrüse oder diese vollständig entfernt © Bergringfoto | AdobeStock
Im Rahmen einer Operation wird ein Teil der Schilddrüse oder diese vollständig entfernt © Bergringfoto | AdobeStock Die teilweise oder vollständige Entfernung der Schilddrüse © bilderzwerg | AdobeStock
Die teilweise oder vollständige Entfernung der Schilddrüse © bilderzwerg | AdobeStock
