Der Begriff Refluxkrankheit fasst verschiedene Symptome zusammen. Ihnen ist gemeinsam, dass sie durch einen vermehrten Rückfluss von saurem Mageninhalt in die Speiseröhre entstehen.
Dieser Rückfluss ist durch einen gestörten Verschlussmechanismus des unteren Schließmuskels der Speiseröhre bedingt.
Risikofaktoren, die einen solchen Reflux begünstigen können, sind unter anderem
- Übergewicht,
- eine Schwangerschaft,
- übermäßiger Konsum von Nikotin und Alkohol und
- verschiedene Medikamente.
Als Ursachen für die Refluxkrankheit kommen vor allem zwei Auslöser infrage:
- Die Funktionsweise des unteren Speiseröhren-Schließmuskels ist unzureichend.
- Die Beweglichkeit der Speiseröhre ist reduziert.
Beide Auslöser können entweder
- primär - ohne konkrete Gründe, oder
- sekundär - im Zusammenhang mit anderen Erkrankungen oder Störungen
auftreten.
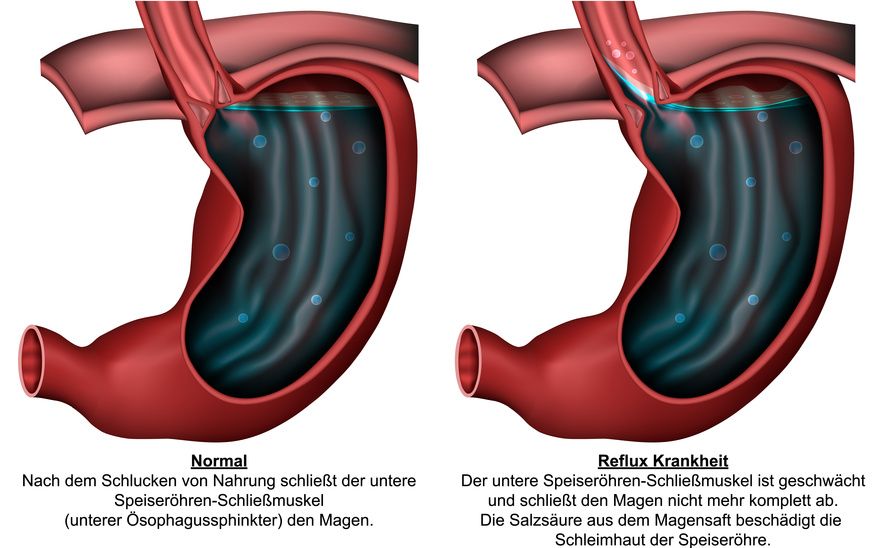
Die Speiseröhre und der Magen - links gesund, rechts mit Reflux © bilderzwerg / Fotolia
Das Leitsymptom bei der Refluxkrankheit ist in der Regel Sodbrennen. Fast jeder Mensch erlebt Sodbrennen zumindest einmal im Leben. Es handelt sich um einen brennenden Schmerz hinter dem Brustbein.
Dieser Schmerz kann in Kombination mit einem sauren Geschmack im Mund sowie häufigem Aufstoßen auftreten.
Weitere Symptome, die mit der Refluxkrankheit einhergehen können, sind:
- Übelkeit und Erbrechen
- häufige Hustenattacken
- Entzündungen im Kehlkopf- und Rachenbereich
- Beschwerden beim Schlucken
- Schmerzen im Oberbauch
- häufige Heiserkeit
Bezeichnend für die Refluxkrankheit ist, dass die genannten Beschwerden häufig
- nach dem Essen,
- nach dem Genuss von Alkohol oder
- nach dem Verzehr von süßen oder fettreichen Speisen
auftreten.
Zunächst erkundigt sich der Arzt im Anamnesegespräch nach
- den Symptomen des Betroffenen,
- den allgemeinen Lebensgewohnheiten und
- möglichen Begleiterkrankungen.
Im Anschluss findet dann eine gründliche körperliche Untersuchung statt.
Erhärtet sich der Verdacht auf einen Reflux, stehen dem Arzt verschiedene Untersuchungsmöglichkeiten zur Verfügung.
Endoskopie (Speiseröhrenspiegelung)
Als Endoskopie bezeichnet man eine Untersuchungsmethode, mit der sich das Innere von Organen beurteilen lässt. Dazu wird ein Endoskop, ein dünner Schlauch, durch eine natürliche Körperöffnung bis in das betroffene Organ vorgeschoben. Über die integrierte Kamera wird das Bild in Echtzeit vergrößert auf einem Monitor angezeigt.
Im Fall der Speiseröhrenspiegelung erfolgt der Zugang für das Endoskop durch den Mund und Rachen. Die Speiseröhrenspiegelung erlaubt die Beurteilung der Speiseröhrenschleimhaut.
Der Mediziner kann außerdem feststellen, ob und in welchem Ausmaß eine Entzündung der Schleimhaut vorliegt. Auch die die Entnahme einer Schleimhautprobe ist bei dieser Untersuchung möglich. Sie wird im Anschluss mit dem Ziel, Veränderungen des Gewebes zu identifizieren, im Labor ausgewertet.
pH-Metrie
Die pH-Metrie ist eine weitere Untersuchungsmöglichkeit, um einen Reflux zu diagnostizieren. Hierbei wird dem Patienten eine dünne Sonde über die Nase in die Speiseröhre geschoben. Sie verbleibt dort für bis zu 24 Stunden.
Ziel ist es, den Säuregrad innerhalb der Speiseröhre, also deren pH-Wert, über einen längeren Zeitraum kontinuierlich zu messen.
Mithilfe dieser Untersuchung lässt sich bestimmen, ob und in welchen Mengen Mageninhalt zurück in die Speiseröhre fließt.
Zur genauen Beurteilung des Schluckvorgangs beim Patienten ist in manchen Fällen eine Röntgenuntersuchung sinnvoll. Bei dieser muss der Patient einen Kontrastmittelbrei schlucken, den man im Röntgenbild erkennen kann.
Manche Symptome lassen auf eine Schädigung der Atemwege schließen. Dann ist zusätzlich eine Untersuchung durch einen Hals-Nasen-Ohren-Arzt empfehlenswert.
Faktor Ernährung
Im Rahmen der Refluxkrankheit leiden Betroffene oftmals unter Verdauungsstörungen. Diese lassen sich mit einer möglichst proteinreichen Nahrung eindämmen. Proteine regen den Magen zur Produktion des Hormons Gastrin an. Gastrin wiederum verbessert die Muskelspannung des Speiseröhrenschließmuskels, sodass dieser in der Folge wieder besser schließen kann.
Grundsätzlich lässt sich der Verlauf der Refluxkrankheit durch eine ausgewogene, gesunde Ernährung positiv beeinflussen. Empfohlen werden kleine und fett- sowie kohlenhydratarme Portionen.
Zudem ist es ratsam, die Mahlzeiten einige Stunden vor der Nachtruhe einzunehmen.
Faktor Genussmittel
Bei einer Refluxkrankheit sollten Sie auf den Konsum von Alkohol nach Möglichkeit vollständig verzichten. Alkohol führt zur Erschlaffung des unteren Ösophagusschließmuskels und zu einer direkten Schädigung der Magenschleimhaut.
Personen, die unter der Refluxkrankheit leiden, sollten grundsätzlich auf Nikotin verzichten. Nikotin führt zum Ansteigen der Magensäureproduktion.
Umstritten ist hingegen der Einfluss von Kaffee auf die Refluxkrankheit: Einerseits kann Koffein die Magensäureproduktion anregen, was zu einer weiteren Reizung der Schleimhaut führen kann. Andererseits verstärkt Koffein die Produktion von Gastrin, was die Funktionalität des Speiseröhrenschließmuskels begünstigt.
In der Regel verordnet der Arzt dem Reflux-Patienten zunächst eine konventionelle Therapie. Zu den genannten Selbsthilfemaßnahmen kommt unter Umständen eine begleitende medikamentöse Therapie.
Eine Operation (Antirefluxplastik) ist nötig, wenn
- sich die Symptome durch andere Maßnahmen nicht bessern oder
- der Patient die Medikamente schlecht oder gar nicht verträgt.
Konventionelle (nicht-operative) Verfahren
Im Rahmen der Reflux-Therapie sind Protonenpumpenhemmer das Medikament erster Wahl. Diese Medikamente zeigen sich allgemein als gut verträglich. Sie eliminieren bei 70-90 Prozent der Betroffenen die Beschwerden.
Sobald die Tabletten abgesetzt werden, kommt es jedoch bei der Hälfte der Patienten zu einem erneuten Auftreten der Symptome.
Auch magensäurereduzierende Medikamente - sogenannte Antazida - erweisen sich als sinnvoll.
Fundoplikatio
Die Fundoplikatio ist ein operativer Eingriff der Antirefluxplastik. Er ist beispielsweise dann sinnvoll, wenn die Refluxkrankheit immer wieder zu Entzündungen der Speiseröhre führt. In deren Folge kommt es zu Vernarbungen, durch die sich die Speiseröhre verengt.
Ziel der Fundoplikatio-Operation ist es,
- die Schließfunktion des unteren Endes der Speiseröhre zu verbessern und
- die Beweglichkeit der Speiseröhre zu unterstützen.
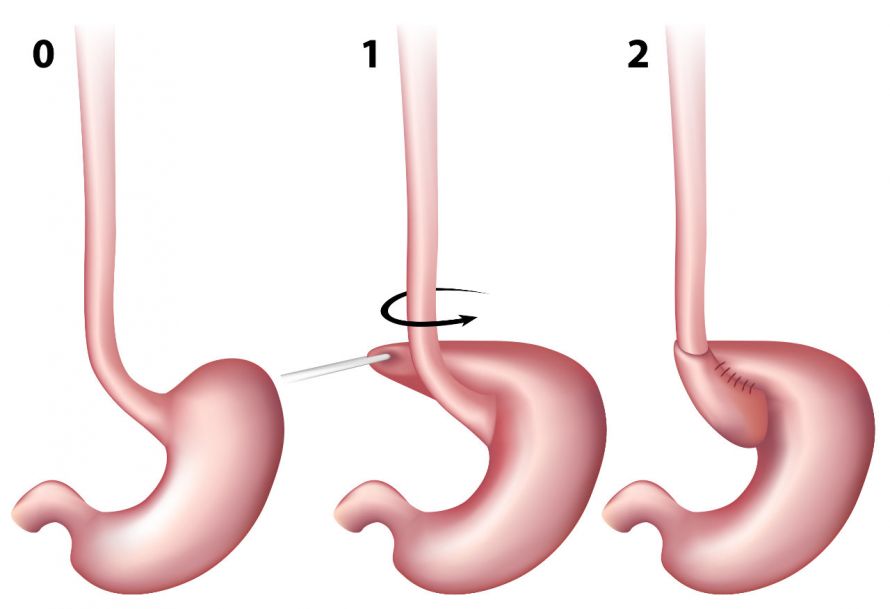
Bei der Fundoplikatio-OP wird der obere Teil des Magens um den Speiseröhrenausgang gelegt und vernäht © Alila Medical Media | AdobeStock
Magnetring-OP
Die Magnetring-Operation ist ein vergleichsweise neues schonendes operatives Verfahren der Antirefluxplastik. Hierbei legt der Arzt eine Kette aus Magnetperlen um den Ausgang der Speiseröhre.
Die magnetischen Perlen ziehen sich gegenseitig an und dichten durch das Zusammenziehen der Kette das Anti-Refluxventil ab. Beim Schluckvorgang können die Perlen auseinanderweichen und dadurch Speisen und Getränke hindurchlassen.
Die Vorteile gegenüber der herkömmlichen Refluxoperation sind, dass
- Erbrechen und Aufstoßen weiterhin möglich ist und
- seltener Völlegefühl und Blähungen auftreten.
Dieser chirurgische Eingriff kann in der Regel minimal-invasiv erfolgen. Die Operationsdauer beträgt etwa 20 Minuten.
Die Symptome einer Refluxerkrankung führen Patienten in der Regel zuerst zum Hausarzt. In schweren Fällen ergänzen Internisten und Gastroenterologen die individuelle Refluxtherapie.
Diese Fachärzte für Innere Medizin und Gastroenterologie sind Spezialisten für die Behandlung einer Refluxerkrankung. Nach dem Studium der Humanmedizin spezialisieren sie sich in einer mehrjährigen Facharztweiterbildung auf die umfassende Diagnostik und Therapie von Erkrankungen der inneren Organe, insbesondere der Organe des Verdauungssystems.
Die Refluxkrankheit ist vergleichsweise weit verbreitet. Sie lässt sich mithilfe von Selbsthilfemaßnahmen und unter Umständen einer begleitenden medikamentösen Therapie gut behandeln.
Ob eine chirurgische Therapie sinnvoll ist, beantwortet der Spezialist nach individueller Beratung und Befundbesprechung.


































