Während die Speiseröhre funktionell betrachtet ein recht einfaches Organ ist, ist sie aus chirurgischer Sicht eine komplexe Herausforderung. Sie ist hinter der Lunge nur schwer zu erreichen und es besteht die Gefahr, dass während des Eingriffs die Lunge, in der Nähe liegende große Blutgefäße, die Milz oder das Zwerchfell verletzt werden.
Die Speiseröhrenchirurgie (fachsprachlich Ösophaguschirurgie) gehört daher zum Bereich der hochspezialisierten Medizin und sollte aufgrund der Gefahr von Komplikationen in spezialisierten Zentren erfolgen – der Erfolg der Behandlung hängt maßgeblich von der Erfahrung des Operateurs ab.
Die Speiseröhre (Ösophagus) ist ein etwa 25 Zentimeter langer Muskelschlauch, verbindet den Mund mit dem Magen und dient dem Transport von Nahrung. Dieser Transport ist ein aktiver Vorgang und geschieht durch reflektorische wellenförmige Muskelkontraktionen.
Gleichzeitig verhindert der untere Schließmuskel den Rückfluss (Reflux) von Magensaft und Nahrungsbrei aus dem Magen in die Speiseröhre. Daneben gibt es noch einen Schließmuskel am oberen Ende zum Mund hin.
Die Speiseröhre gliedert sich in drei Abschnitte:
- Halsteil (zervikaler Bereich)
- Brustteil (thorakaler Bereich)
- Übergangsbereich Speiseröhre-Magen (ösophagogastraler Übergang)
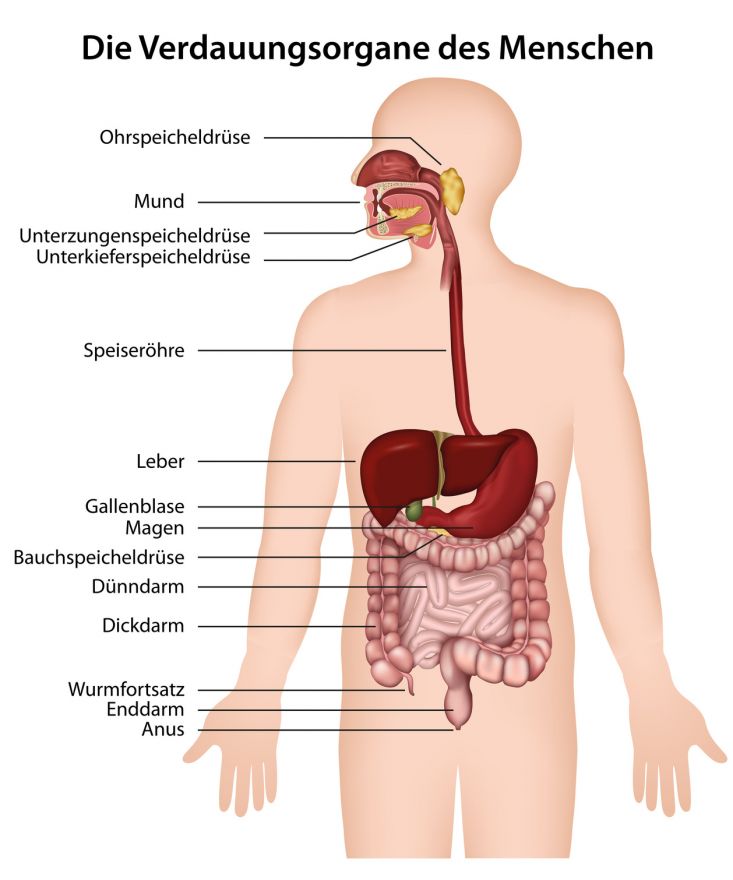
Abb.1 Schematische Anatomie der Speiseröhre (Ösophagus). Sie durchläuft Hals, Brustkorb und nach Durchtritt durch eine Zwerchfelllücke den Bauchraum.
Die Gründe für eine Operation an der Speiseröhre oder an benachbarten Strukturen wie dem Magen oder dem Zwerchfell sind vielfältig. Dazu gehören:
- Speiseröhrenfehlbildungen wie zum Beispiel die Ösophagusatresie, bei der die Speiseröhre entweder keine Verbindung zum Magen hat oder so stark verengt ist, dass keine Nahrung passieren kann, oder die angeborene oder erworbene ösophagotracheale Fistel, bei der eine Verbindung zwischen Speiseröhre und Luftröhre besteht
- Verletzungen zum Beispiel durch verschluckte Fremdkörper oder einen spontanen Speiseröhrenriss durch erzwungenes Erbrechen (emetogene Ösophagusruptur, Boerhaave-Syndrom)
- Hiatushernie: Beim Zwerchfellbruch treten Teile des Magens durch die Öffnung im Zwerchfell, durch die die Speiseröhre führt
- Achalasie: Unfähigkeit des unteren Schließmuskels (Sphinkter), sich für den Durchtritt der Nahrung in den Magen ausreichend zu öffnen
- Divertikel (Ausstülpungen) der Speiseröhre
- Speiseröhrenkrebs (Ösophaguskarzinom) wie das Plattenepithelkarzinom (von der Schleimhaut der Speiseröhre ausgehender Krebs) oder das Adenokarzinom des ösophagogastralen Übergangs (Barrett-Karzinom, Krebs der Übergangsregion von Speiseröhre und Magen, der von Drüsenzellen ausgeht)
- Leiomyome der Speiseröhre: gutartige Tumoren der Speiseröhrenmuskulatur, die sich in seltenen Fällen zu bösartigen Leiomyosarkomen entwickeln können
- Refluxkrankheit: Aufgrund einer Fehlfunktion des Schließmechanismus am Eintritt von der Speiseröhre in den Magen kann es durch einen Rückfluss von saurem Mageninhalt in die Speiseröhre zu chronischem Sodbrennen, Entzündungen (Barrett-Ösophagus), Geschwüren und Verengungen sowie längerfristig zu einem Barrett-Karzinom kommen
Früher wurden Operationen an der Speiseröhre in offener chirurgischer Technik durchgeführt, das heißt, der Bauchraum (Laparotomie) und Brusthöhle (Thorakotomie) mussten eröffnet werden. Das offen-chirurgische Verfahren kann mit einem hohen Operationstrauma und damit insbesondere pulmonalen (Lungen-) Komplikationen und erhöhtem Sterberisiko einhergehen.
Diese Komplikationsrisiken können mittels minimal-invasiver Chirurgie minimiert werden. Daher gelten heute die teilweise (Hybrid-Technik) oder komplett minimal-invasiven Eingriffe als Goldstandard in der Speiseröhrenchirurgie.
Verfahren, die in der Speiseröhrenchirurgie angewandt werden, sind zum Beispiel:
- Laparoskopische (das heißt mittels Bauchspiegelung) Korrektur einer Hiatushernie
- Offene oder minimal-invasive Eingriffe bei Zwerchfellhernien, oft unter Verwendung eines Kunststoffnetzes
- Endoskopische Weitung (sogenannte pneumatische Ballondilatation) des unteren Schließmuskelbereichs oder laparoskopische Spaltung der Muskulatur der unteren Speiseröhre und des Mageneingangs (Kardia; sogenannte Heller-Myotomie) bei Achalasie
- Endoskopische oder minimal-invasive, selten offene Behandlung von Divertikeln
- Ausschälen (meist minimal-invasiv) von Leiomyomen
- Oberflächliche Abtragung von Speiseröhrenkrebs in frühen Stadien (sogenannte Frühkarzinome) im Rahmen eine Speiseröhrenspiegelung
- Ösophagektomie (Speiseröhrenentfernung) bei fortgeschrittenem Speiseröhrenkrebs
- Antirefluxchirurgie bei gastroösophagealer Refluxkrankheit: Zerstörung des Barrett-Epithels (krankhaft veränderte Speiseröhrenschleimhaut) mittels Hitze im Rahmen einer Speiseröhrenspiegelung und Verstärkung der Speiseröhrenmündung mit Magengewebe während einer Bauchspiegelung (sogenannte laparoskopische Fundoplicatio)
Im Folgenden werden die Ösophagektomie und die Antirefluxchirurgie etwas genauer beschrieben.
Die Ösophagektomie (Speiseröhrenresektion), also die Entfernung der Speiseröhre, wird in der Regel zur Behandlung des Speiseröhrenkarzinoms durchgeführt.
Zwar wurde bereits 1913 die erste Speiseröhre bei einem Patienten mit Speiseröhrenkrebs entfernt, allerdings konnte erst in den 1980er-Jahren das Sterberisiko von ursprünglich 90 Prozent auf 20 Prozent gesenkt werden. Heute liegt dieses Risiko bei unter vier bis fünf Prozent – aber nur, wenn die Operation von einem ausgewiesenen Experten in einer Einrichtung erfolgt, an der jährlich eine hohe Anzahl an Speiseröhrenresektionen durchgeführt werden.
Grundsätzlich gibt es zwei Verfahren zur Entfernung der Speiseröhre:
- die transhiatale Ösophagektomie, das heißt, Entfernung über die Öffnung im Zwerchfell (Hiatus oesophageus), durch die die Speiseröhre in den Bauchraum führt; hierfür sind ein Bauchschnitt und ein Schnitt an der linken Halsseite erforderlich.
- die transthorakale Ösophagektomie, bei der Bauchhöhle und Brusthöhle eröffnet werden.
Beide Verfahren können offen-chirurgisch oder komplett minimal-invasiv durchgeführt werden, eine Kombination aus offen-chirurgisch und minimal-invasiv ist möglich und wird Hybrid-Technik genannt.
Die transhiatale Ösophagektomie wird meist als offen-chirurgischer Eingriff und hauptsächlich bei Patienten mit eingeschränkter Lungenfunktion durchgeführt. Sie ist insbesondere bei Tumoren, die sich im unteren Drittel der Speiseröhre befinden, eine Behandlungsoption. Aufgrund der etwas besseren Überlebenschance wird allerdings die transthorakale Ösophagektomie von vielen Zentren bevorzugt eingesetzt, insbesondere als minimal-invasiver Eingriff (thorakoskopisch-laparoskopische Speiseröhrenresektion), bei dem die Komplikationsrate im Vergleich zum offenen Verfahren geringer ist. In schwierigen Fällen kommt gerne die Hybrid-Technik zum Einsatz.
Die Funktion der Nahrungspassage wird nach Entnahme der Speiseröhre dadurch erreicht, dass ein Teil des Magens zu einem Schlauch umgeformt und mit der Restspeiseröhre verbunden wird. Musste auch der Magen entfernt werden, kann auch ein Teil des Dickdarms oder seltener des Dünndarms als Ersatz für die entnommene Speiseröhre dienen.
Die thorakoskopisch-laparoskopische Operation, das heißt ein minimal-invasiver Eingriff an Bauchhöhle und Brusthöhle, beginnt in Rückenlage. Mithilfe von speziellen endoskopischen Instrumenten werden über fünf kleine Hautschnitte am Bauch die untere Speiseröhre mit den umgebenden Lymphknoten freipräpariert und der Magen für die Wiederherstellung der Nahrungspassage vorbereitet.
Anschließend werden in Seitenlage, ebenfalls über fünf kleine Hautschnitte, endoskopische Instrumente in den Brustkorb eingeführt und die Speiseröhre bis knapp unterhalb vom Durchtritt in den Hals vom umgebenden Gewebe gelöst (Abb. 2).
Befindet sich der Tumor im Halsteil der Speiseröhre, muss auch der Hals freipräpariert werden. In den meisten Fällen muss aber der Halsteil der Speiseröhre nicht entfernt werden. Abschließend wird der hochgezogene Magenschlauch mit der Restspeiseröhre verbunden (Abb. 3) und die losgelöste Speiseröhre mit den Lymphknoten aus dem Körper entfernt.
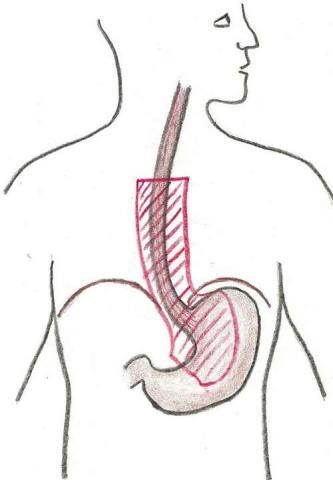
Abb.2 Ausmaß der Resektion beim Krebs der unteren Speiseröhre
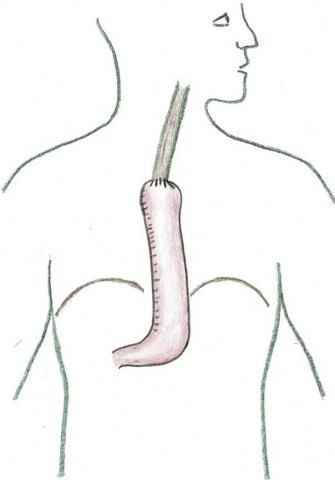
Abb.3 Rekonstruktion nach radikaler Speisröhrenentfernung mittels Magenschlauch
Die Ursache des Refluxes ist meist ein Zwerchfellbruch mit Hochgleiten des Mageneingangs in den Brustkorb, was den Ventilmechanismus stört. Folgerichtig besteht die Therapie in der chirurgischen Rekonstruktion der Zwerchfelllücke, was heute regelhaft minimal-invasiv erfolgen kann. Als Standardverfahren haben sich die drei folgenden laparoskopischen (mittels Bauchspiegelung) Methoden durchgesetzt, wobei die erstgenannte am häufigsten und die letztgenannte am weitaus seltensten durchgeführt wird:
- laparoskopische Fundoplicatio nach Nissen
- laparoskopische Fundoplicatio nach Toupet
- laparoskopische Fundoplicatio nach Dor
Bei diesen laparoskopischen Operationen wird im ersten Schritt die Zwerchfelllücke eingeengt (Hiatoplastik) und im zweiten Schritt die Magenkuppel in Form einer Manschette um den untersten Teil der Speiseröhre gewickelt (Fundoplicatio). Das soll die Speiseröhre so gestreckt halten, dass der Ventilmechanismus wieder funktioniert (Abb. 4. Die drei oben genannten Methoden unterscheiden sich nun darin, ob die Manschette vollständig (360°, nach Nissen), teilweise (230–270°, nach Toupet) oder nur im vorderen Bereich (nach Dor) angebracht ist.
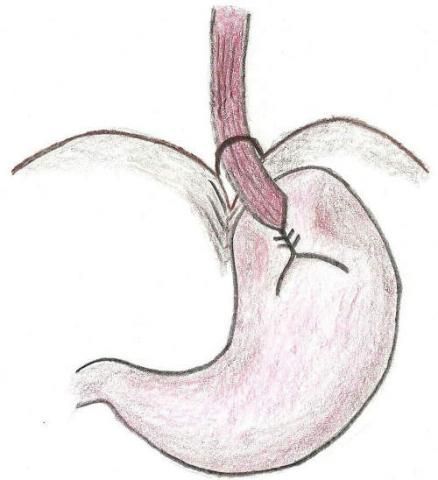
Abb.4: Laparoskopische Einengung der Zwerchfelllücke (Hiatoplastik) und Manschette der Magenkuppel um die Speiseröhre (Fundoplicatio)
Die Hiatoplastik erfolgt mit Nähten und gelegentlich bei größeren Lücken mit zusätzlicher Stabilisation durch ein künstliches Netz.
Die Operation ist erfolgreich und von Dauer. Sie sollte allen Patienten angeboten werden,
- die mit Medikamenten nicht beschwerdefrei werden oder diese lebenslang einnehmen müssen,
- die einen schweren Reflux von Mageninhalt haben, oder
- deren Säurereflux zu Reizungen von Kehlkopf und Bronchien führt.
Als alternative Behandlungsoptionen sind aktuell drei neue Verfahren vielversprechend und werden in klinischen Studien untersucht:
- Laparoskopisches Einbringen eines Magnetrings um den unteren Speiseröhrenschließmuskel
- Transorale inzisionslose Fundoplicatio, das heißt über den Mund und ohne Hautschnitte
- Implantation eines Elektrostimulationsgerätes zur Funktionsverbesserung des unteren Speiseröhrenschließmuskels
Operationen an der Speiseröhre im Rahmen der Ösophaguschirurgie sind eine große Belastung für die Patienten; die Komplikationsrate konnte in den letzten Jahrzehnten durch die minimal-invasiven Verfahren aber stetig verringert werden.
Nach der Speiseröhrenentfernung müssen die Patienten das Essen neu lernen. Der Hunger wird für einige Zeit ausbleiben, und die Nahrung muss auf mehrere kleine Einzelportionen verteilt werden. Prinzipiell gibt es keine Standarddiät, sondern jeder Patient probiert seine Möglichkeiten aus. Dazu ist eine mehrwöchige Reha-Behandlung geeignet. Die Lebensqualität wird aber an erster Stelle nicht durch die Operationsfolgen, sondern durch die mögliche Wiederkehr der Krebserkrankung bestimmt.