Eine Schenkelhernie ist ein Eingeweidebruch, vergleichbar mit einem Nabel- oder Leistenbruch. Bei einer Schenkelhernie treten Teile der Eingeweide aus dem Unterleib durch eine Lücke in den Oberschenkel ein. Meistens verursacht die Hernie Schmerzen, insbesondere, wenn Eingeweide in der Bruchpforte eingeklemmt werden. Meistens ist daher eine Operation notwendig. Hier finden Sie weiterführende Informationen sowie ausgewählte Schenkelhernien-Spezialisten und Zentren.
Empfohlene Spezialisten für Schenkelhernien
Kurzübersicht:
- Was ist eine Schenkelhernie? Wird das Gewebe unterhalb des Leistenbandes durchlässig, können Teile der inneren Organe durch diese Schwachstelle nach unten rutschen und an der Innenseite der Oberschenkel tastbar werden.
- Risikofaktoren: Meistens sind ältere Frauen betroffen, viele davon sind übergewichtig. Eine Bindegewebsschwäche erhöht ebenfalls das Risiko. Bei Männern ging meistens eine Leistenbruchoperation voraus.
- Symptome: Eine tastbare Auswölbung an den Oberschenkeln, die aber bei übergewichtigen Patienten oftmals nicht erkennbar ist. Dazu kommen oft diffuse Leistenschmerzen. Starke Schmerzen treten auf, wenn Organe eingeklemmt werden.
- Diagnose: Neben einer Tastuntersuchung kommt eine Ultraschalluntersuchung zum Einsatz.
- Behandlung: Nur eine Operation kann die Bruchpforte verschließen. Sollten Organe eingeklemmt sein, ist sie notfallmäßig erforderlich. Welche Methode dabei angewendet wird, hängt vom individuellen Fall ab.
- Prognose: Bei erfolgreicher OP und sorgfältiger Nachsorge treten nur bei einem bis zehn Prozent der Fälle später ein erneuter Schenkelbruch auf.
Artikelübersicht
Das passiert bei einer Schenkelhernie
Eine Schenkelhernie ist auch als Schenkelbruch oder Femoralhernie bekannt. Der Begriff bezeichnet den Zustand, wenn Gewebeschwachstellen unter unterhalb des Leistenbandes dem Druck im Bauchraum nicht mehr standhalten kann.
In der Folge bewegen sich Teile der Organe im Bauchreim durch die Schwachstelle nach außen. Es bildet sich ein sogenannter Bruchsack, der sich an der Innenseite des Oberschenkels neben der großen Vene befindet.
Meist fällt dabei das sogenannte Omentum majus in den Bruchsack, eine netzartige Struktur auf den Verdauungsorganen. Es können aber auch Teile des Darms oder der Eierstöcke betroffen sein.
Die Gefahr bei einem Bruch ist immer eine Einklemmung der Organe. Sie können dann ihre Funktion nicht mehr erfüllen. Die Lücke ist bei einem Schenkelbruch sehr eng und liegt in einem stark bewegten Körperbereich. Daher ist die Gefahr einer Einklemmung bei dieser Hernienart besonders hoch.
Aus den gleichen Gründen sind die Schmerzen bei einer Schenkelhernie meist stärker als beispielsweise bei einem Leistenbruch. Um Schäden an den Organen zu vermeiden und die Beschwerden zu behandeln, ist fast immer eine Operation nötig.
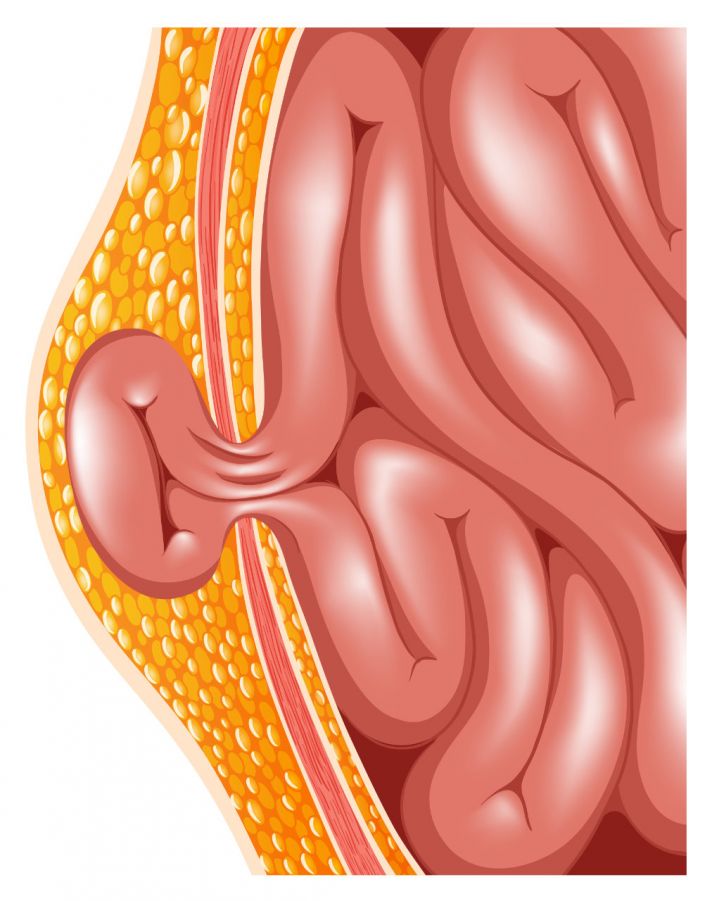
Darstellung eine Hernie (allgemein): Teile des Darms verlagern sich durch eine Gewebelücke nach außen © blueringmedia | AdobeStock
Wer ist von einer Schenkelhernie betroffen?
Einen Schenkelbruch erleiden in der Mehrzahl ältere Frauen, Männer sind nur sehr selten betroffen. Besonders gefährdet sind stark übergewichtige Frauen. Aber auch vorangegangene Schwangerschaften oder eine Bindegewebsschwäche erhöhen das Risiko.
Wenn Männer betroffen sind, ist meist eine vorangegangene Leistenbruchoperation die Ursache. Deshalb ist eine gute Nachkontrolle nach solchen Operationen notwendig.
Symptome und Diagnose einer Schenkelharnie
Ein typisches Symptom für einen Schenkelbruch ist eine tastbare Ausbeulung oder Schwellung am Oberschenkel. Allerdings ist diese Beule gerade bei Patientinnen mit starkem Übergewicht oft kaum zu erkennen oder kann sogar komplett ausbleiben. Dann wird die Diagnose schwieriger.
Nicht immer treten die gleichen Symptome auf. Manche Patienten haben über lange Zeit hinweg gar keine Beschwerden. Mögliche Symptome sind:
- diffuse Schmerzen in der Leiste
- unregelmäßiger Stuhlgang.
Wenn die vorgefallenen Organe eingeklemmt sind, treten meist starke Schmerzen auf. Diese strahlen von der Leiste in den Oberschenkel aus und werden bei Belastung schlimmer. Bei solchen Symptomen ist meist eine sofortige Operation nötig, um Schäden an den Organen zu vermeiden.
Für eine Diagnose setzt der Arzt neben der Befragung und Tastuntersuchung auch Ultraschalluntersuchungen ein. Diese erlauben meist ein klares Bild und helfen bei einer Abgrenzung gegen andere Probleme.
Nicht immer liegt aber eine Schenkelhernie vor. Auch ein geschwollener Lymphknoten kann ähnliche Symptome hervorrufen wie eine Schenkelhernie.
Behandlung einer Schenkelhernie
Ist ein Schenkelbruch aufgetreten, rät der Arzt meist zu einer Operation im Rahmen der sogenannten Hernienchirurgie. Wenn schon schwere Symptome vorliegen, ist die Operation dringend und meist notfallmäßig notwendig.
Aber auch wenn noch keine Beschwerden aufgetreten sind, sollte die Lücke im Gewebe möglichst schnell geschlossen werden. Das Ziel ist dann, das Einklemmen der vorgefallenen Organteile zu verhindern.
Verschiedene Operationsmethoden sind möglich. Welche im Einzelfall infrage kommen, hängt
- vom Behandler,
- vom genauen Befund und
- vom Zustand des Patienten
ab. Manche Operationsverfahren sind invasiv („offen“, es muss also ein Schnitt gesetzt werden“), andere minimal-invasiv (hier wird mit kleinsten Schnitten über die „Schlüssellochtechnik“ operiert).
In allen Fällen schieben die Ärzte bei der OP den Inhalt des Bruchsacks vorsichtig zurück an Ort und Stelle und schließen dann die Bruchpforte. Zur Verstärkung kann außerdem ein Kunststoffnetz eingesetzt werden. Auf diese Weise reduziert sich die Gefahr, dass später noch einmal eine Schenkelharnie auftritt.
Mögliche Komplikationen und Prognose nach einer Schenkelharnie
Schwerwiegende Komplikationen kommen bei der Operation kaum vor. Möglich sind – wie bei jeder OP – Wundinfektionen oder Blutungen. In seltenen Fällen können auch Embolien (Gefäßverschlüsse) auftreten, die bei Nichtbehandlung gefährlich werden können. Deshalb sollten Sie bei plötzlich auftretenden Beschwerden nach einer Operation immer sofort den behandelnden Arzt informieren.
Bei einer sorgfältigen Operation und Nachsorge bleibt die Schenkelharnie meist dauerhaft verschwunden. Nur in etwa einem bis zehn Prozent der Fälle entsteht der Schenkelbruch später noch einmal.
Zusammenfassung
Bei diffusen Schmerzen in der Leiste sollten Sie möglichst bald einen Arzt aufsuchen, um eine Schenkelharnie auszuschließen. Mit modernen Operationsmethoden ist das Problem meist schnell erledigt.
























