Empfohlene Spezialisten
Artikelübersicht
Unter einer Hepatitis versteht man eine Entzündung der Leber.
Allein in Deutschland leiden schätzungsweise zwei Millionen Menschen an einer chronischen Lebererkrankung. Die Leberzirrhose (narbige Leberveränderung) zählt bei Erwachsenen im Alter zwischen 30 und 50 Jahren zu den vier häufigsten Todesursachen. Neben Alkohol sind als Krankheitsursachen für chronische Lebererkrankungen vor allem die virusbedingte Hepatitis B und C zu nennen.
In Deutschland sind 30 bis 40 % der Virushepatitiden durch das Hepatitis-B-Virus verursacht. Etwa 0,5 % der deutschen Bevölkerung sind Träger des Hepatitis-B-Virus, das heißt, sie sind infektiös. Pro Jahr treten in Deutschland mehrere Tausend Hepatitis-B-Neuinfektionen auf.
Nach WHO-Schätzungen sind weltweit 300 bis 420 Millionen Menschen mit einer chronischen Hepatitis B infiziert. Ca. eine Million Menschen sterben jährlich an den Folgen dieser Erkrankung.
Die Leber
Die Leber ist mit einem Gewicht von etwa 1.500 g das größte innere Organ des menschlichen Körpers. Sie liegt im rechten Oberbauch und ist von einer bindegewebigen Kapsel umgeben.
Die Leber ist das zentrale Stoffwechselorgan des Körpers. Zu ihren Aufgaben gehört es, Giftstoffe abzubauen, bevor sie in den großen Blutkreislauf gelangen. Giftstoffe gelangen über den Darm in den Körper. Auch Nahrungsbestandteile, die über den Darm in die Leber gelangen, werden hier weiterverarbeitet.
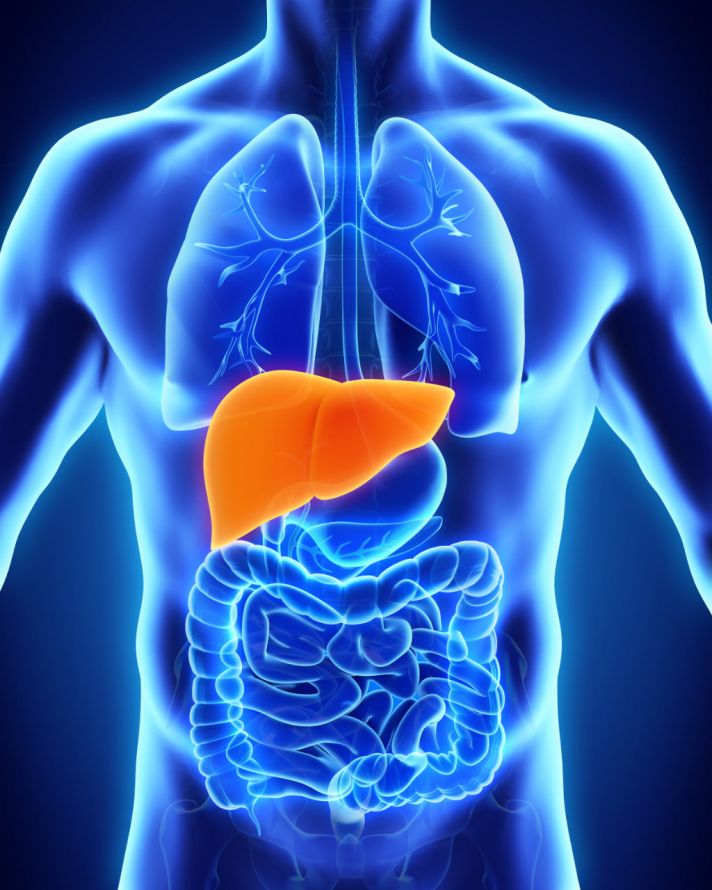
Die Leber hat einige lebenswichtige Aufgaben im menschlichen Körper © nerthuz | AdobeStock
Darüber hinaus stellt die Leber wichtige Eiweiße her, die zum Beispiel für die Blutgerinnung und die Infektabwehr nötig sind. Wichtig ist auch die Produktion von Gallenflüssigkeit, die über ein spezielles Gangsystem in den Zwölffingerdarm geleitet wird. Durch die Gallenflüssigkeit werden Abbaustoffe von roten Blutkörperchen entsorgt und die Fettverdauung ermöglicht. Mit der Galle werden auch verschiedene Giftstoffe aus dem Körper ausgeschieden.
Die Leber selbst besitzt keine Nervenfasern, die Schmerz weiterleiten können. Wenn die Leber aufgrund von Entzündungsvorgängen anschwillt oder vernarbt, können Schmerzen aber durch Spannung in der Bindegewebskapsel entstehen.
Definition: Was versteht man unter Virushepatitis B?
Die Hepatitis-B-Infektion ist die Infektion der Leber mit dem Hepatitis-B-Virus (HBV). Bei den meisten Patienten (über 90 %) kann der Körper die Erkrankung nach einem akuten Verlauf selbst heilen. Nicht selten bemerken die betroffenen Patienten die Infektion mit dem Virus gar nicht.
Bei weniger als 10 % der infizierten Patienten ist das körpereigene Abwehrsystem jedoch nicht in der Lage, das Virus erfolgreich zu bekämpfen. Wenn die Erkrankung länger als sechs Monate andauert, spricht man von einer chronischen Hepatitis B.
Der klinische Verlauf der chronischen Hepatitis B ist abhängig
- von der Menge der Viren im Körper und
- der Stärke der Immunabwehr des betroffenen Patienten.
Bei der chronischen Hepatitis B gibt es Verlaufsformen, bei denen im Körper
- nur wenige Viren produziert werden (niedrig-replikative Form der chronischen Hepatitis B) und
- andere, bei denen sehr viele Viren produziert werden (hoch-replikative Form).
Bei der niedrig-replikativen chronischen Hepatitis B kommt es in der Regel nicht zu einem raschen Fortschreiten der Erkrankung. In den meisten Fällen haben die Patienten normale Leberwerte. Bei diesen Patienten kann das HBs-Antigen nachgewiesen werden, das HBe-Antigen ist aber in der Regel nicht im Blut nachweisbar.
Bei der hoch-replikativen chronischen Hepatitis B lassen sich über 100 000 Viruskopien pro ml Blut nachweisen (dies entspricht ca. 20 000 IU/ml). Neben dem HBs-Antigen kann das HBe-Antigen nachweisbar sein. Bei vielen Patienten (ca. 50 %) mit einer hoch-replikativen Form der chronischen Hepatitis B ist allerdings das HBe-Antigen nicht nachweisbar.
Welche Verlaufsform der chronischen Hepatitis B bei einem bestimmten Patienten vorliegt, kann anhand von Bluttests unterschieden werden. Arzt kann sich anhand von
- der im Blut vorliegenden Antigene und Antikörper,
- der Menge der Viren im Blut (Viruslast),
- der Transaminasen und
- der feingeweblichen Untersuchung des Lebergewebes
ein genaues Bild von der Infektion seines Patienten machen.
Krankheitsmechanismus bei Hepatitis B
Bei einer chronischen Infektion werden durch die Hepatitisviren ständig neue Leberzellen infiziert. Die infizierten Leberzellen sterben ab und werden durch neue Leberzellen ersetzt.
Als Zeichen einer Entzündung wandern weiße Blutkörperchen in das Lebergewebe ein. Sie sorgen dafür, dass infizierte und abgestorbene Leberzellen vernichtet und abgeräumt werden. Das Virus selbst können sie dabei in der Regel nicht beseitigen. Die abgestorbenen Leberzellen können später durch Bindegewebe (= Narbengewebe) ersetzt werden.
Ist die Leber bindegewebig verändert, spricht man im Frühstadium von einer Leberfibrose, später von einer Leberzirrhose. Bindegewebe kann zumindest teilweise – bei erfolgreicher Behandlung der chronischen Hepatitis B – wieder abgebaut werden.
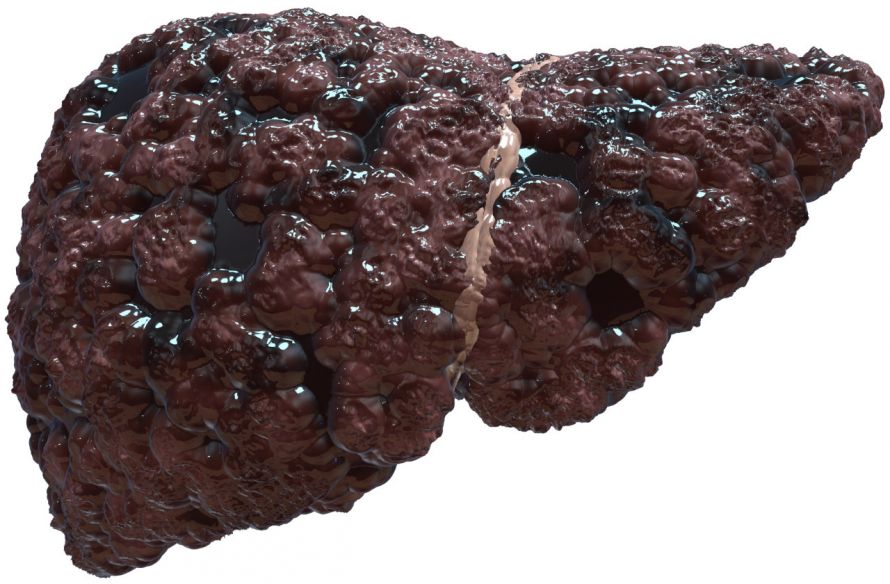
Bei Leberzirrhose vernarbt die Leber langsam und verliert ihre Funktion © SciePro | AdobeStock
Ansteckung mit dem Hepatitis-B-Virus
Die Übertragung des Hepatitis-B-Virus erfolgt zumeist über infiziertes Blut, sexuell oder während der Geburt. Dabei ist das Hepatitis-B-Virus sehr viel ansteckender als z.B. das AIDS-Virus (HIV) oder das Hepatitis-C-Virus.
Das Hepatitis-B-Virus wird nur von Mensch zu Mensch übertragen.
Sexuelle Übertragung
Die sexuelle Übertragung des Hepatitis-B-Virus ist, anders als beim Hepatitis-C-Virus, häufig. Patienten, bei denen Viren im Blut nachgewiesen werden können, sollten zum Schutz des Partners Kondome verwenden.
Eine Übertragung kann möglicherweise aber auch durch Speichel und andere Körperflüssigkeiten erfolgen. Daher ist eine Impfung des Sexualpartners wichtig.
Übertragung durch Blut
Die Übertragung des Hepatitis-B-Virus kann durch Blut oder Blutprodukte erfolgen. Die modernen Tests, die heute zur Kontrolle von Blut eingesetzt werden, sind sehr empfindlich. Daher ist das Risiko inzwischen sehr gering.
Daneben kann das Virus aber auch über verunreinigte Spritzen oder Nadeln übertragen werden. Risikofaktoren für die Infektion mit dem Hepatitis-B-Virus sind daher der Gebrauch von
- Drogen,
- Tätowierungen oder
- Körperpiercing.
Auch eine Übertragung des Hepatitis-B-Virus über
- offene Wunden,
- Rasierklingen oder
- Zahnbürsten
ist möglich.
Ansteckung von Neugeborenen
Die Gefahr einer Infektion des Neugeborenen durch eine infizierte Mutter ist während oder kurz nach der Geburt am größten. Das Risiko der Virusübertragung liegt bei der Entbindung zwischen
- 10 % (niedrig-replikative chronische Hepatitis B) und
- fast 100 % (hoch-replikative chronische Hepatitis B).
Daher muss das Neugeborene direkt nach der Geburt immer eine aktive und passive Immunprophylaxe erhalten. Das Neugeborene erhält daher eine gleichzeitige Impfung und Immunglobulingabe.
Ob eine Hepatitis-B-Infektion durch Stillen übertragen werden kann, ist nach wie vor umstritten. Es scheint einen Zusammenhang zwischen der Wahrscheinlichkeit einer Übertragung des Virus beim Stillen und der Viruslast der Mutter zu geben.
Folgeschäden der Hepatitis B
Leberzirrhose
Patienten mit chronischer Hepatitis B haben ein deutlich erhöhtes Risiko, in den folgenden Jahrzehnten eine Leberzirrhose zu entwickeln. Das Risiko für die Entstehung einer Leberzirrhose ist u.a. von der Krankheitsaktivität und der Krankheitsdauer abhängig.
Faktoren, die die Entwicklung einer Leberzirrhose weiter beschleunigen können, sind zusätzliche chronische Lebererkrankungen, z.B.
- mit anderen Hepatitis-Viren (z.B. eine zusätzliche Infektion mit dem Hepatitis-C-Virus) oder
- Substanzen, die die Leber schädigen. Hierzu zählt in erster Linie Alkohol.
Von einer Leberzirrhose spricht man, wenn ein großer Teil des Lebergewebes durch Bindegewebe ersetzt wurde. Die normale Struktur des Lebergewebes wird dadurch zerstört.
Durchblutung
Hierdurch kommt es zu Veränderungen der Durchblutung, die zu einem Bluthochdruck in der Pfortader führen können. Die Pfortader ist die Vene zwischen Darm und Leber. Durch einen Rückstau des Blutes kann es zur Ausbildung von erweiterten Venen (Varizen) in der Speiseröhre und im Magen kommen.
Wenn diese Gefäße platzen, kann es zu schweren Magen-Darm-Blutungen kommen. Verstärkt wird die Blutungsgefahr dadurch, dass die Gerinnungsfähigkeit des Blutes durch die Erkrankung eingeschränkt is. Grund dafür ist die verminderte Eiweißsynthese in der Leber und einer Verminderung der Anzahl der Blutplättchen (Thrombozyten).
Unter anderem wegen des Bluthochdrucks vor der Leber kann es auch zur Einlagerung von Körperflüssigkeit in die Bauchhöhle (Aszites) kommen.
Giftstoffe und Stoffwechsel
Bei fortschreitender Leberzirrhose funktioniert die Leber nicht mehr richtig. Sie kann die Giftstoffe, die aus dem Magen-Darm-Trakt in das Blut gelangen, teilweise nicht mehr abbauen. In der Folge gelangen sie in den Körperkreislauf. Hier können sie zu einer verstärkten Müdigkeit und Konzentrationsschwäche führen. Dieses Symptom bezeichnet man auch als hepatische Enzephalopathie, Encephalon = Gehirn.
Wegen der verminderten Eiweißproduktion kommt es auch zu einer Mangelproduktion von Stoffen, die für die Körperabwehr benötigt werden. Die Folge ist eine erhöhte Infektanfälligkeit.
Weitere Folgeschäden
Durch den Rückstau von Galle kommt es bei einer schweren Lebererkrankung häufig zu einer Gelbverfärbung der Augen und der Haut (Ikterus). Damit ist oft auch ein Juckreiz verbunden. Gleichzeitig kann es zu einer Dunkelfärbung des Urins kommen.
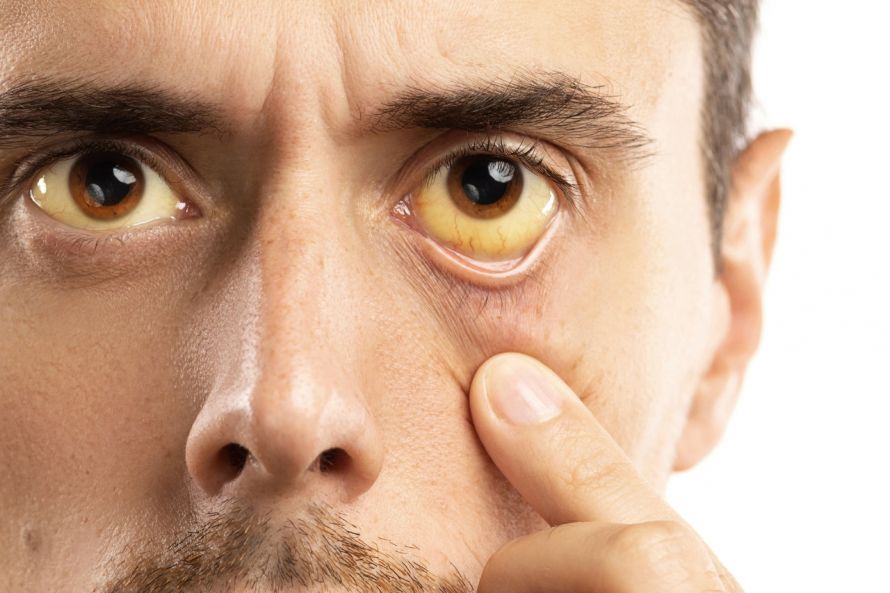
Gelbverfärbung der Augen ist ein Symptom eines Rückstaus von Galle infolge von Hepatitis B sein © blackday | AdobeStock
Nach einem langen Verlauf erhöht sich bei chronischer Hepatitis B auch die Gefahr der Entwicklung von Leberkrebs (hepatozelluläres Karzinom). Ein besonders hohes Risiko haben Patienten mit einer hohen Viruslast (HBV-DNA). Bei den meisten Patienten entwickelt sich das hepatozelluläre Karzinom auf dem Boden einer Leberzirrhose.
Auch für Patienten mit einer niedrig-replikativen Form der chronischen Hepatitis B ist das Risiko der Entwicklung eines Leberzellkarzinoms erhöht. Daher sind auch bei diesen Patienten regelmäßige Ultraschall- und Blutkontrollen notwendig.
In einigen Fällen nimmt die chronische Hepatitis B einen so schweren Verlauf, dass eine Lebertransplantation nötig werden kann.
Hepatitis D
Die Hepatitis D ist eine weitere Viruserkrankung der Leber. Auslösend ist das Hepatitis-D-Virus. Von einer Hepatitis D sind ausschließlich Patienten bedroht, die gleichzeitig eine Hepatitis B haben. Das liegt daran, dass das Hepatitis-D-Virus für seine Vermehrung bestimmte Eiweißstoffe des Hepatitis-B-Virus benötigt. Ohne diese Strukturen kann sich das Virus nicht vermehren.
Das Hepatitis-D-Virus kann eine schwerere Leberentzündung verursachen als eine chronische Infektion allein mit dem Hepatitis-B-Virus.
Das Hepatitis-D-Virus kommt vor allem in südlicheren Ländern vor (Mittelmeerländer, Südamerika, Afrika). Falls Sie an einer chronischen Hepatitis B erkrankt sind, sollten Sie sich bei Ihrem Arzt informieren, wie Sie sich vor dem Hepatitis-D-Virus schützen können. Prinzipiell sollten Sie es möglichst vermeiden, in Gebiete mit einem hohen Aufkommen von Hepatitis-D-Virus-Infektionen zu reisen.
Symptome von Hepatitis B
Die Inkubationszeit, d.h. die Zeit zwischen Infektion und dem Auftreten erster Symptome beträgt zwischen sechs Wochen und vier Monaten. Einige Patienten spüren nun
- grippeähnliche Symptome,
- Gelenkschmerzen und
- Abgeschlagenheit.
Nur ein Teil der Patienten entwickelt die „typischen“ Symptome einer schweren Lebererkrankung wie etwa
- eine Gelbsucht (Ikterus) mit entfärbtem Stuhl und braunem Urin sowie
- Oberbauchbeschwerden.
Etwa zwei Drittel der Patienten verspüren bei einer akuten Hepatitis B wenige oder keine Symptome.
Die Krankheitssymptome der chronischen Hepatitis B sind zumeist noch weniger deutlich ausgeprägt. Manche Patienten verspüren eine verstärkte Müdigkeit oder rechtsseitige Oberbauchbeschwerden. Viele Patienten bemerken die Erkrankung nicht.
Diagnose der Hepatitis B
Blutuntersuchungen im Rahmen der Hepatitis-B-Diagnostik
Grundlage der Diagnostik der Hepatitis B ist die Untersuchung von verschiedenen Antigenen und Antikörpern. Am wichtigsten ist der Nachweis der anti-HBc-Antikörper und des HBs-Antigens.
Ist das HBs-Ag positiv, sollten weitere Untersuchungen folgen, die Aufschluss über die Aktivität der Hepatitis geben. Das sind einerseits das HBe-Ag und anti-HBe und andererseits die direkte Bestimmung der Menge von Virus-DNA im Blut (Viruslast).
Die Leberwerte (GPT, GOT) geben mit Einschränkungen Auskunft über die entzündliche Aktivität der Hepatitis. Die Aktivität der Erkrankung und die bindegewebige Reaktion in der Leber kann sicher nur durch eine Lebergewebsprobe beurteilt werden.
Nicht-invasive Verfahren wie z.B. die Elastographie ermöglichen eine indirekte Abschätzung des Fibrosestadiums.
Patienten mit einer chronischen Hepatitis B haben ein höheres Risiko auf die Entwicklung von Leberkrebs. Daher sollte in halbjährlichen Abständen das Alpha-Fetoprotein (AFP) als Tumormarker von Leberzellkarzinomen bestimmt und die Leber mit Ultraschall untersucht werden.
Leberbiopsie (Leberpunktion) und Hepatitis B
Eine Leberpunktion ist erforderlich, um vor einer Therapie wichtige Erkenntnisse zum Grad der Erkrankung zu erhalten. Dazu gehören etwa der Anteil der Bindegewebsfasern und die Entzündungsaktivität in der Leber.
Bei einer Leberpunktion wird unter örtlicher Betäubung ein kleines Gewebsstück entnommen. Diese Probe wird unter dem Mikroskop feingeweblich (histologisch) untersucht. Um den Therapieerfolg beurteilen zu können, kann eine weitere Leberbiopsie nach Abschluss der Behandlung sinnvoll sein.
Nicht-invasive Verfahren (Laborparameter, Elastographie) können das Vorhandensein einer Leberzirrhose auch ohne Leberbiopsie recht sicher voraussagen.

Durch die Untersuchung einer Gewebeprobe können Mediziner wichtige Erkenntnisse über die Leberfunktion gewinnen © chokniti | AdobeStock
Therapie der chronischen Hepatitis B
Therapie mit Virostatika
In den vergangenen Jahren wurden zahlreiche Substanzen getestet, die die Virusvermehrung direkt hemmen können (Virostatika). Die Behandlung der chronischen Hepatitis B führt in der Regel nicht zur vollständigen Beseitigung des Virus aus dem Körper. Bei einem Teil der Patienten kann eine hoch-replikative Verlaufsform dauerhaft in eine niedrig-replikative Form überführt werden.
Ein Großteil der Patienten benötigt aber eine langjährige, z.T. dauerhafte Behandlung, um ein Voranschreiten der Erkrankung zu verhindern. Deshalb ist es besonders wichtig, nach Diagnosestellung die Therapienotwendigkeit und die Therapieziele sorgfältig zusammen mit dem Arzt abzusprechen.
Eine Behandlungsnotwendigkeit besteht in der Regel immer
- bei starker Leberentzündung und hohen Leberwerten,
- deutlichen Bindegewebsreaktionen in der Leber und
- bei einer hohen HBV-DNA-Konzentration (Viruslast) im Blut.
Die Virusvermehrung und die Aktivität der chronischen Hepatitis B kann mit folgenden Mitteln gehemmt werden:
- Lamivudin,
- Telbivudin,
- Entecavir,
- Adefovir bzw. Tenofovir.
Diese Substanzen werden als Nukleosid- bzw. Nukleotidanaloga zusammengefasst.
Wann wird eine Therapie mit Nukleos(t)idanaloga durchgeführt?
Grundsätzlich können alle Patienten mit chronischer Hepatitis B mit dien Substanzen behandelt werden. Auch Patienten sprechen darauf an, bei denen mit einer Interferon-Therapie keine ausreichenden dauerhaften Erfolgschancen bestehen.
Auch können Patienten,
- bei denen eine Therapie mit Interferon alfa nicht zum Erfolg geführt hat, oder
- die wegen einer anderen bestehenden Grundkrankheit (z.B. Immundefekt, nach Transplantation, HIV-Infektion u.a.) kein Interferon alfa erhalten können
mit Nukleos(t)idanaloga behandelt werden.
Lamivudin, Telbivudin, Entecavir, Adefovir und Tenofovir werden als Tabletten eingenommen. Die Dosis liegt bei:
- Lamivudin: 100 mg pro Tag,
- Adefovir: 10 mg pro Tag,
- Entecavir: 0,5–1,0 mg pro Tag,
- Telbivudin: 600 mg pro Tag,
- Tenofovir: 245 mg pro Tag.
Nebenwirkungen von Nukleos(t)idanaloga
Im Gegensatz zu einer Interferon-Therapie treten Nebenwirkungen bei einer Therapie mit Nukleos(t)idanaloga sehr selten auf.
Mögliche Nebenwirkungen sind
- Kopfschmerzen,
- Fieber,
- Hautausschlag,
- ein allgemeines Krankheitsgefühl,
- Magen-Darm-Beschwerden,
- Schlaflosigkeit,
- Husten und
- in einigen Fällen Bauchspeicheldrüsenentzündungen.

Ein allgemeines Krankheitsgefühl gehört zu den Nebenwirkungen bei der Behandlung mit Nukleos(t)idanaloga © Justlight | AdobeStock
Bei der Behandlung mit Adefovir und Tenofovir sollte die Nierenfunktion regelmäßig überwacht werden.
Bei der Therapie mit Lamivudin kommt es im Vergleich zu anderen Präparaten häufiger und schneller zu einer Entwicklung von Resistenzen gegen die Substanzen.
Erfreulicherweise sprechen
- Lamivudin- und Telbivudin-resistente Hepatitis-B-Viren auf Adefovir oder Tenofovir und umgekehrt
- Adefovir-resistente Viren auf Lamivudin, Telbivudin und Entecavir an.
Tenofovir-resistente Viren sind bislang klinisch noch nicht beobachtet worden.
Beim Auftreten von Resistenzen sollten zwei geeignete (nicht „kreuzresistente“) Medikamente unbedingt zusammen genommen werden (Kombinationstherapie).
Patienten, die nicht ausreichend auf das Medikament ansprechen, kann frühzeitig ein geeignetes zweites Präparat gegeben. Das vermeidet das Auftreten von Resistenzen vermieden.
Therapie mit (pegyliertem) Interferon alfa
Interferon alpha ist ein körpereigener Eiweißstoff, der unter anderem von den weißen Blutkörperchen produziert wird. Das geschieht insbesondere dann, wenn der Körper sich gegen Infektionserreger wehren muss.
Das zur Therapie der chronischen Hepatitis eingesetzte Interferon alfa ist biotechnologisch hergestellt. Interferon alfa muss in das Unterhautfettgewebe gespritzt werden. Neuere Interferone haben eine längere Wirkdauer und müssen nur einmal pro Woche gespritzt werden (sogenannte pegylierte Interferone).
Wie wird eine Therapie durchgeführt?
Aktuell werden die lang wirksamen pegylierten Interferone in einer Dosierung von
- 180 µg/Woche (Peg-Interferon alfa-2a) bzw.
- 50–100 µg/ Woche (Peg-Interferon alfa-2b)
eingesetzt. In Deutschland ist das Peg-Interferon alfa-2a für die Behandlung der chronischen Hepatitis B zugelassen.
Eine Therapie mit Peg-Interferon sollte 48 Wochen dauern. Die Ansprechrate auf eine Peg-Interferon-Therapie bei chronischer Hepatitis B liegt bei 30–35% der Patienten. Diese Zahlen gelten für Patienten, bei denen das HBe-Antigen nachgewiesen werden konnte.
Bei anderen Patienten, z.B. bei Patienten, die mit einer Variante des Hepatitis-B-Virus infiziert sind (sogenannte HBeAg-Minusmutante), liegt die dauerhafte Ansprechrate auf eine Peg-Interferon-Therapie bei 20%.
Ziel der Therapie ist, die Virusvermehrung zu hemmen. Eine hoch-replikative chronische Hepatitis B wird also in eine niedrig-replikative chronische Hepatitis B umgewandelt.
Im Idealfall (selten) kann nach einer Therapie mit Peg-Interferon auch das HBs-Antigen nicht mehr nachgewiesen werden, was einer Heilung gleichkommt.
Nebenwirkungen von pegyliertem Interferon alfa
Die Nebenwirkungen von Interferon alfa sind zu Beginn einer Therapie häufig und lassen im Laufe der Behandlung in der Regel deutlich nach.
Die häufigsten Nebenwirkungen sind grippeähnliche Symptome
- wie Fieber, Kopf-, Gelenk- und Muskelschmerzen,
- Müdigkeit,
- Appetitlosigkeit und Gewichtsverlust.
Gelegentlich kommt es auch zu Störungen der Schilddrüsenfunktion. Einige Patienten leiden während der Therapie an einem vorübergehenden Haarausfall. Auch Stimmungsveränderungen bis hin zu Depressionen können auftreten.
Wichtig sind außerdem Blutbildveränderungen, die vor allem die weißen Blutkörperchen betreffen. Pegylierte Interferone haben das gleiche Nebenwirkungsspektrum wie die Standard-Interferone.

Müdigkeit ist eine Nebenwirkung der medikamentösen Behandlung von Hepatitis B © kite_rin | AdobeStock
Kombinationstherapien
Erste Untersuchungen zur Kombinationstherapie pegylierter Interferone plus Nukleos(t)idanaloga (z.B. Lamivudin) verliefen enttäuschend. Die dauerhaften virologischen Erfolgsraten konnten dabei nicht verbessert werden.
Die Kombination zweier Virostatika (z.B. Lamivudin plus Adefovir) wirkt nicht besser antiviral als eines allein. Sie kann aber sinnvoll sein, um bei gefährdeten Patienten Resistenzentwicklungen zu verhindern (z.B. vor und nach Lebertransplantation).
Nach Auftreten von Resistenzen ist die Kombinationstherapie unverzichtbar.
Ernährung bei Hepatitis B
Solange die Leberfunktion nicht eingeschränkt ist, muss der Patient keine spezielle Diät einhalten. Bei Einschränkung der Leberfunktion sollte der Patient weniger Eiweiß (Fleisch-, Milchprodukte) und Salz zu sich nehmen. Dies sollte Ihr Arzt, eventuell gemeinsam mit einem Ernährungsspezialisten, mit Ihnen besprechen. Wichtig ist, dass Sie auf Alkohol verzichten.
Impfung gegen Hepatitis B
Eine Impfung gegen die Hepatitis B ist möglich. Sie gehört seit einigen Jahren zu den von der Ständigen Impfkommission (STIKO) empfohlenen Schutzimpfungen bei
- Säuglingen,
- Kleinkindern sowie
- Jugendlichen zwischen dem 11. und dem 15. Lebensjahr.
Die Kosten werden in diesen Altersgruppen von den Krankenkassen übernommen.
Weitere Personengruppen, die sich gegen Hepatitis B impfen lassen sollten, sind
- Menschen mit einem besonderen Ansteckungsrisiko in ihrem Beruf (medizinische und zahnmedizinische Berufe, Polizisten, Ersthelfer),
- Dialysepatienten,
- alle Patienten mit anderen chronischen Lebererkrankungen (z.B. mit chronischer Hepatitis C),
- Menschen mit engem Kontakt zu Patienten mit einer chronischen Hepatitis B und
- Neugeborene infizierter Mütter.
Für einen ausreichenden Schutz sind drei Impfungen nötig. Danach sind über 90% der geimpften Personen sicher vor einer Infektion geschützt.
Weitere Informationen zu Hepatitis B erhalten Sie auf den Seiten der Deutschen Leberhilfe e.V.










