Empfohlene Hepatitis C-Ärzte
Artikelübersicht
- Hintergrund: Die Leber
- Definition: Was versteht man unter Virushepatitis C?
- Symptome der Hepatitis C
- Diagnose der Hepatitis C
- Therapie der Hepatitis C
- Gibt es alternative Therapiemöglichkeiten?
- Zukünftige Therapiemöglichkeiten von Hepatitis C
- Kann man sich gegen Hepatitis C impfen lassen?
- Was muss ich bei meiner Ernährung beachten?
In Europa leiden viele Millionen Menschen an einer chronischen Lebererkrankung. Die Leberzirrhose ist eine (narbige Leberveränderung. Sie zählt bei Erwachsenen im Alter zwischen 30 und 50 Jahren zu den vier häufigsten krankheitsbedingten Todesursachen.
Neben Alkohol sind als Krankheitsursachen für chronische Lebererkrankungen vor allem die virusbedingte Hepatitis B und C zu nennen. Unter einer Hepatitis versteht man eine Entzündung der Leber.
In Europa rechnet man jährlich mit mehreren tausend Hepatitis-B- und -C-Neuinfektionen. Die Durchseuchung mit dem Hepatitis-C-Virus wird je nach Land auf 0,5–5% (5–50 von 1.000 Einwohnern) geschätzt.
Hintergrund: Die Leber
Die Leber ist mit einem Gewicht von etwa 1500g das größte innere Organ des menschlichen Körpers. Sie liegt im rechten Oberbauch und ist von einer bindegewebigen Kapsel umgeben. Die Leber ist das zentrale Stoffwechselorgan des Körpers.
Zu ihren Aufgaben gehört es, Giftstoffe abzubauen, bevor sie in den großen Blutkreislauf gelangen. Die Leberstellt wichtige Eiweiße her, die zum Beispiel für die Blutgerinnung und die Infektabwehr nötig sind.
Wichtig ist auch die Produktion von Gallenflüssigkeit, die über ein spezielles Gangsystem in den Zwölffingerdarm geleitet wird. Durch die Gallenflüssigkeit werden Abbaustoffe von roten Blutkörperchen entsorgt und die Fettverdauung ermöglicht. Mit der Galle werden auch verschiedene Giftstoffe aus dem Körper ausgeschieden.
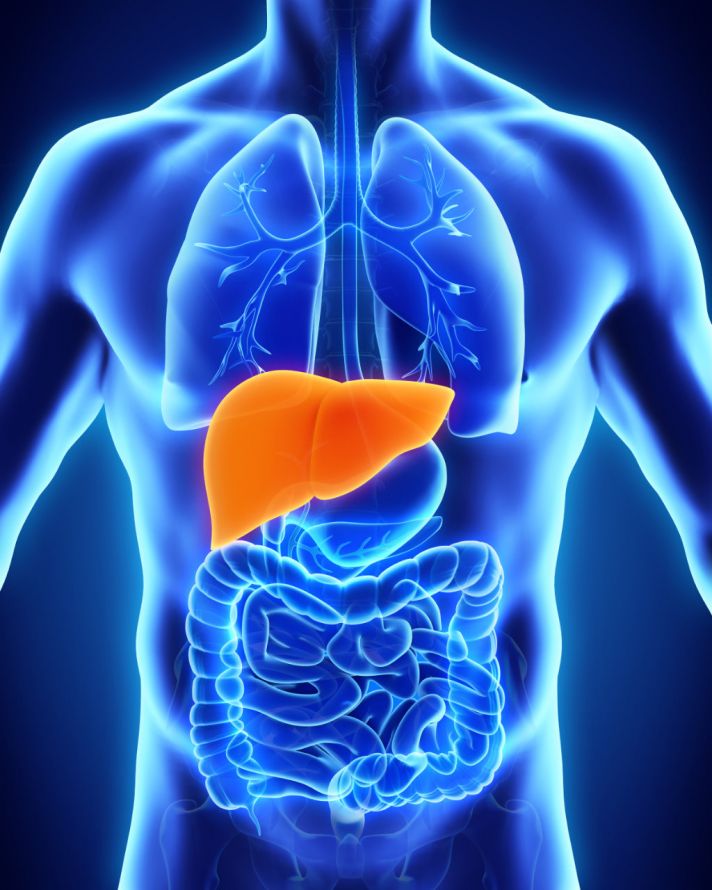
Die Lage der Leber im menschlichen Körper © nerthuz | AdobeStock
Die Leber selbst enthält keine Nervenfasern, die Schmerz weiterleiten könnten. Spannungen in der Bindegewebskapsel können aber zu Schmerzen führen. Das kann etwa der Fall sein, wenn die Leber aufgrund von Entzündungsvorgängen anschwillt oder vernarbt.
Definition: Was versteht man unter Virushepatitis C?
Die Hepatitis C ist eine Virusinfektion der Leber. Der Erreger ist das Hepatitis-C-Virus. Das Virus vermehrt sich in der Leber und wird von den Leberzellen in das Blut freigesetzt.
Bei etwa 60–80% der Patienten gelingt es dem körpereigenen Abwehrsystem nicht, das Virus erfolgreich zu bekämpfen. Die Hepatitis C nimmt dann einen chronischen Verlauf.
Bei den anderen 20–40% der Patienten heilt die Hepatitis C innerhalb eines halben Jahres nach der Infektion ohne eine Behandlung aus.
Krankheitsmechanismus bei Hepatitis C
Bei einer chronischen Infektion werden durch die Hepatitis-Viren ständig neue Leberzellen infiziert. Als Zeichen der Entzündung wandern weiße Blutkörperchen in das Lebergewebe ein. Sie sorgen dafür, dass infizierte und abgestorbene Leberzellen vernichtet und abgeräumt werden. Das Virus selbst vermögen sie dabei in der Regel nicht zu beseitigen.
Die abgestorbenen Leberzellen können später durch Bindegewebe (= Narbengewebe) ersetzt werden. Ist die Leber bindegewebig verändert, spricht man im Frühstadium von einer Leberfibrose, später von einer Leberzirrhose.
Der Körper kann zirrhotisches Narbengewebe nicht mehr in Lebergewebe umgewandeln. Die Leber vernarbt dadurch immer mehr und büßt schleichend ihre Leistungsfähigkeit ein.
Ansteckung mit Hepatitis C
Die Ansteckung mit dem Hepatitis-C-Virus erfolgt zumeist über direkten oder indirekten Blutkontakt (parenterale Übertragung).
Vor 1990 war die Ansteckung mit dem Hepatitis-C-Virus durch die Übertragung von Blut- und Gerinnungsprodukten nicht selten. Inzwischen lassen sich Hepatitis-C-positive Blutspender durch moderne Testverfahren identifizieren. Das Restrisiko einer Hepatitis-C-Infektion durch eine Bluttransfusion ist heute minimal.
Auch über verunreinigte Spritzen, z.B. beim Drogengebrauch, kann das Virus übertragen werden. Weitere Risikofaktoren für die Infektion mit dem Hepatitis-C-Virus sind Tätowierungen oder Piercing. Auch eine Übertragung über
- offene Wunden,
- Rasierklingen oder
- Zahnbürsten
ist denkbar.
Eine sexuelle Übertragung des Virus ist möglich. Das Risiko für Sexualpartner infizierter Patienten wird aber als gering eingeschätzt. Das Übertragungsrisiko ist vom Sexualverhalten abhängig.
Eine Übertragung des Virus über intakte Haut oder Speichel wurde bisher nicht beschrieben. Eine Infektion über Geschirr, Gläser oder Besteck ist also, solange keine Verschmutzung mit Blut vorliegt, nicht zu befürchten.
Folgeschäden der Hepatitis C
Leberzirrhose
Auf dem Boden einer chronischen Hepatitis entwickelt sich bei etwa 30 % der Patienten in den folgenden Jahren eine Leberzirrhose. Das Risiko für die Entwicklung einer Leberzirrhose ist unter anderem
- vom Alter des Patienten zum Zeitpunkt der Infektion und
- der Krankheitsdauer
abhängig. Die Erkrankung läuft oft rascher bei einer Infektion in einem höheren Lebensalter (über 40 Jahre)
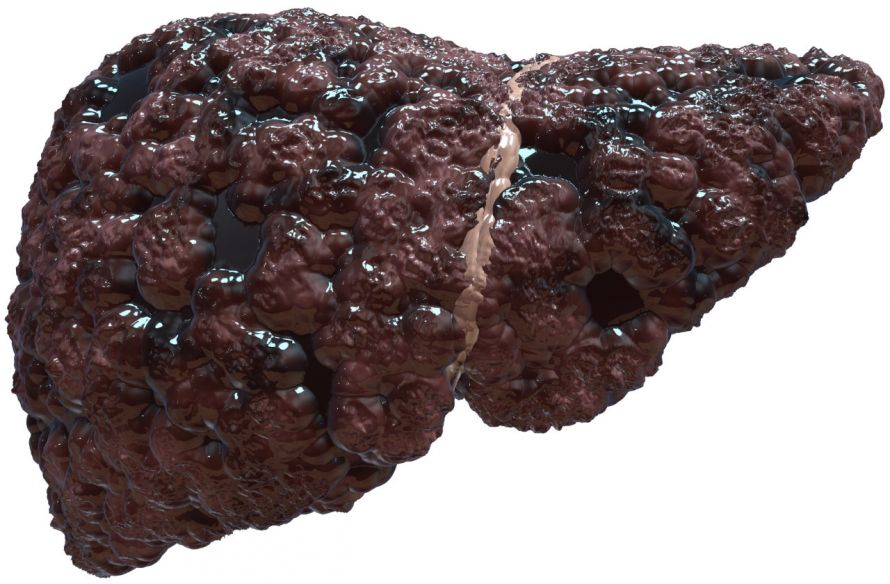
Darstellung einer stark zirrhotischen Leber © SciePro | AdobeStock
Risikofaktoren für die Entwicklung einer Leberzirrhose sind
- zusätzliche chronische Lebererkrankungen beispielsweise mit anderen Leberviren (z.B. eine zusätzliche Infektion mit dem Hepatitis-B-Virus) oder
- Substanzen, die die Leber auf andere Weise schädigen. Hierzu zählt in erster Linie der Alkohol.
Veränderungen an der Durchblutung
Von einer Leberzirrhose spricht man, wenn ein großer Teil des Lebergewebes durch Bindegewebe ersetzt wurde. Die normale Struktur des Lebergewebes wird dadurch zerstört. Hierdurch kommt es zu Veränderungen der Durchblutung. Diese wiederum können zu Bluthochdruck in der Pfortader (Vene zwischen Darm und Leber) führen.
Durch einen Rückstau des Blutes können sich erweiterte Venen (Varizen) in der Speiseröhre und im Magen ausbilden. Wenn diese Gefäße platzen, kann es zu schweren Magen-Darm-Blutungen kommen. Verstärkt wird die Gefahr der Blutungen dadurch, dass die Gerinnungsfähigkeit des Blutes eingeschränkt ist. Ursache dafür ist die verminderte Eiweißsynthese in der Leber und die Verminderung der Anzahl der Blutplättchen (Thrombozyten).
Unter anderem wegen des Bluthochdrucks vor der Leber kann es auch zur Einlagerung von Körperflüssigkeit in die Bauchhöhle (Aszites) kommen.
Weitere Schäden
Bei Vorliegen einer Leberzirrhose kann die Leber die Giftstoffe, die aus dem Magen-Darm-Trakt in das Blut gelangen, teilweise nicht mehr abbauen. Sie gelangen daher in den Körperkreislauf. Hier können sie zu verstärkter Müdigkeit und Konzentrationsschwäche (hepatische Enzephalopathie, Encephalon = Gehirn) führen.
Bei einer zirrhotisch umgebauten Leber kommt es zu einer verminderten Eiweißproduktion. Daraus folgt auch eine Mangelproduktion von Stoffen, die für die Körperabwehr benötigt werden. Für den Betroffenen bedeutet das eine erhöhte Infektanfälligkeit.
Eine schwere Lebererkrankung zeigt sich häufig an einer Gelbverfärbung der Augen und der Haut (Ikterus). Die Ursache dafür ist der Rückstau von Gallenflüssigkeit. Damit ist oft auch ein Juckreiz verbunden. Gleichzeitig kann sich der Urin dunkel färben.
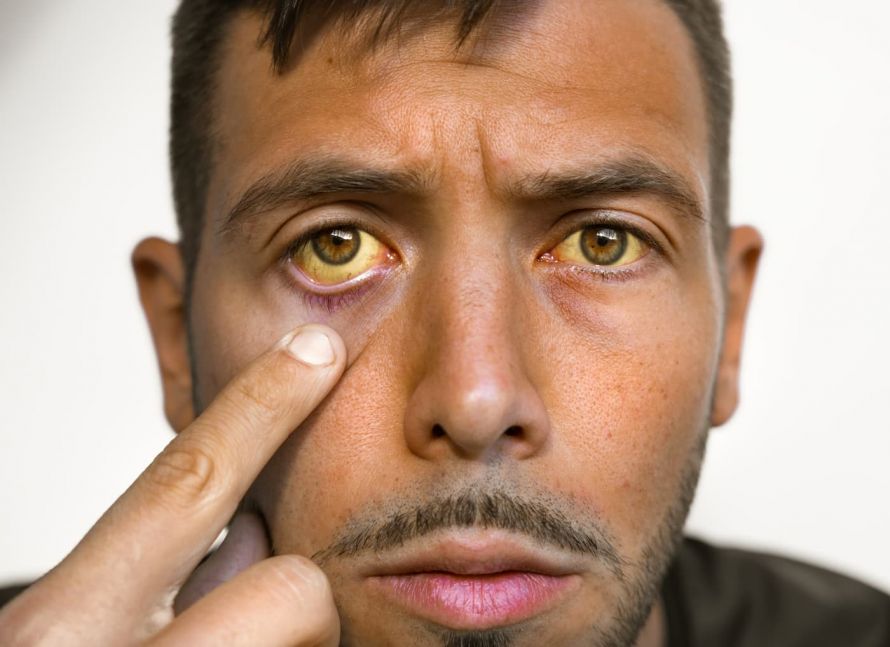
Häufig zeigt sich ein Leberschaden durch eine Gelbfärbung der Augen © Creative Cat Studio | AdobeStock
Nach einem langen Verlauf steigt auch Risiko für die Entwicklung von Leberkrebs (hepatozelluläres Karzinom). Bei den meisten Patienten entwickelt sich das hepatozelluläre Karzinom auf dem Boden einer Leberzirrhose. Daher sind regelmäßige Ultraschall- und Blutkontrollen sinnvoll.
In einigen Fällen nimmt die Hepatitis C einen so schweren Verlauf, dass eine Lebertransplantation nötig werden kann.
Eine feingewebliche (histologische) Untersuchung gibt genaueren Aufschluss über
- die Aktivität der Entzündung in der Leber
- das Ausmaß der Leberverfettung und
- das Ausmaß der bindegewebigen Veränderungen.
Hierzu muss Gewebe aus der Leber entnommen werden (Leberbiopsie). Indirekte Verfahren, wie z.B. die Elastographie, können das Ausmaß der Leberfibrose ebenfalls gut abschätzen.
Hepatitis C und Schwangerschaft
Das Risiko einer Übertragung des Hepatitis-C-Virus von der Mutter auf das Kind während der Schwangerschaft ist als gering einzuschätzen.
Eine Übertragung findet in der Regel erst während der Geburt statt. Die Wahrscheinlichkeit der Infektion des Neugeborenen mit dem Hepatitis-C-Virus liegt aber unter 5 %. Bei Patientinnen, die zusätzlich mit dem AIDS-Virus (HIV) infiziert sind, ist die Übertragungswahrscheinlichkeit höher.
Ob eine Hepatitis-C-Infektion durch Stillen übertragen werden kann, ist nach wie vor umstritten. Die meisten Kinderärzte raten aber HCV-infizierten Müttern nicht generell vom Stillen ab.
Symptome der Hepatitis C
Die Symptome der Hepatitis C sind sehr unscheinbar, die meisten Patienten bemerken die Infektion überhaupt nicht.
Manche Patienten
- verspüren eine verstärkte Müdigkeit,
- fühlen sich abgeschlagen und leistungsgemindert oder
- haben rechtsseitige Oberbauchbeschwerden.
Die Entwicklung einer Gelbsucht ist eher selten.
Diagnose der Hepatitis C
Blutuntersuchungen im Rahmen der Hepatitis-C-Diagnostik
Das Hepatitis-C-Virus kann im Blut
- direkt über seine Erbinformation (RNA) oder
- indirekt über die Antikörper, die von den weißen Blutzellen der Patienten gebildet werden
nachgewiesen werden.
Ein positiver RNA-Nachweis spricht für eine aktive Erkrankung. Nachgewiesene Antikörper gegen das Hepatitis-C-Virus (anti-HCV) können aber
- sowohl auf eine ausgeheilte Hepatitis-C-Infektion
- als auch eine einer weiter bestehende, chronische Infektion
hinweisen. Bei bereits geheilten Patienten können daher noch lange Antikörper, nicht aber HCV-RNA nachgewiesen werden.
Grundlage der Diagnostik der Hepatitis C ist der Hepatitis-C-Antikörpernachweis (anti-HCV). Ein Patient ist also anti-HCV-positiv, wenn er Hepatitis-C-Virus-Antikörper im Blut hat.
In diesem Fall sollte der direkte Virusnachweis z.B. mit einer sogenannten PCR (Polymerase-Kettenreaktion) erfolgen. Dies ist ein besonders empfindlicher Test zum Nachweis von Hepatitis-C-Viren im Blut.
Wird eine antivirale Therapie erwogen, ist zusätzlich die Bestimmung der Menge der Viren im Blut (Viruslast) und des Genotyps des Hepatitis-C-Virus sinnvoll.
Die Leberwerte geben mit gewissen Einschränkungen Auskunft über die entzündliche Aktivität der Hepatitis. Normale Leberwerte bedeuten allerdings nicht, dass eine chronische Hepatitis C ausgeschlossen werden kann. Die Leberwerte werden auch zur Verlaufskontrolle während einer Behandlung bestimmt.
Bei Patienten mit einer chronischen Hepatitis C ist das Risiko der Entwicklung von Leberkrebs erhöht. Daher sollte in regelmäßigen Abständen (6 bis 12 Monate) der Tumormarker des Leberzellkarzinoms im Blut bestimmt werden. Als Tumormarker dient das Alpha-Fetoprotein. In ähnlichen Zeitabständen sollte eine Ultraschalluntersuchung der Leber erfolgen.
Leberbiopsie (Leberpunktion) und Hepatitis C
Eine Leberpunktion ist sinnvoll zur Abschätzung
- des Anteils der Bindegewebsfasern,
- der Entzündungsaktivität und
- des Grades der Verfettung in der Leber.
Bei einer Leberpunktion wird unter örtlicher Betäubung ein kleines Gewebsstück entnommen. Im Labor wird es unter dem Mikroskop feingeweblich (histologisch) untersucht.
Eine vollständige histologische Begutachtung weist die entzündliche Aktivität (Grading) und das Fibrosestadium (Staging) getrennt voneinander aus.
Unter „gesunden“ Hepatitis-C-Virusträgern versteht man
- Viren im Blut nachweisbar,
- normale Leberwerte und
- normale Lebergewebsprobe
Sie kommen aber nur sehr selten vor.
Bei der Mehrzahl der Patienten lassen sich selbst bei normalen Leberwerten Zeichen einer chronischen Hepatitis im Lebergewebe nachweisen.
Therapie der Hepatitis C
Medikamentöse Therapie
Um den Verlauf der Erkrankung aufzuhalten, besteht die Möglichkeit einer Therapie mit Interferon alfa. Sie sollte nach Möglichkeit in Kombination mit Ribavirin durchgeführt werden.
Ribavirin ist eine Substanz, die über einen noch nicht näher geklärten Mechanismus Hepatitis-C-Viren hemmt. Sie wirkt nur in Kombination mit Interferon alfa und wird als Tablette oder Kapsel eingenommen. Ribavirin allein ist nicht gegen Hepatitis-C-Viren wirksam.
Interferon alpha ist ein körpereigener Eiweißstoff, der u.a. von den weißen Blutkörperchen produziert wird. Die Produktion erhöht sich insbesondere dann, wenn der Körper sich gegen Infektionserreger wehren muss.
Das zur Therapie der Virushepatitis eingesetzte Interferon alfa ist biotechnologisch hergestellt. Interferon alfa muss in das Unterhautfettgewebe gespritzt werden.
Ein wichtiger Faktor zur Beurteilung der Wirksamkeit eines Medikaments ist die Ansprechrate. Die Ansprechrate ist die Anzahl der Patienten, bei denen während der Therapie keine Viren mehr im Blut nachweisbar sind.
Eine optimierte Wirkung zeigt sich bei der Kopplung von Interferon alfa an Polyethylenglykol (PEG) (pegylierte Interferone alfa, PEG-Interferone alfa). Die so veränderten Interferone bleiben länger im Körper wirksam und müssen daher nur noch einmal wöchentlich gespritzt werden.
Das Polyethylenglykol umgibt das Interferon alfa wie ein „Schutzschild“ gegen frühzeitigen Abbau. Die für die Wirkung des Interferons wichtigen Stellen werden dadurch nicht blockiert. Somit kann ein gleichmäßiger Wirkspiegel aufrechterhalten und die Virusvermehrung konstant über längere Zeit unterdrückt werden.
Klinische Studien zeigen mit PEG-Interferonen alfa im Vergleich zur Therapie mit den Standard-Interferonen eine Verdopplung der Ansprechrate. Durch die Kombination von PEG-Interferonen alfa mit Ribavirin können die Ansprechraten noch weiter gesteigert werden. Diese Kombination ist der Kombination von Standard-Interferonen mit Ribavirin auch hinsichtlich der Verträglichkeit überlegen.
Dosierungen
Die Standarddosierungen der Interferone alfa sind folgendermaßen:
- Interferon alfa-2a: 3-6 Millionen Einheiten dreimal wöchentlich
- Interferon alfa-2b: 3-5 Millionen Einheiten dreimal wöchentlich
- PEG-Interferon alfa-2a: 180 µg einmal wöchentlich
- PEG-Interferon alfa-2b: 1,0-1,5 µg/kg Körpergewicht einmal wöchentlich
Auch die Ribavirin-Dosis sollte von Ihrem Arzt unter Berücksichtigung
- Ihres Blutbildes und
- Ihres aktuellen Körpergewichts sowie
- des HCV-Genotyps
individuell festgegelegt werden. Sie liegt zwischen 800 und 1200 mg täglich, verteilt auf zwei Gaben morgens und abends. Bei besonders schweren Patienten kann eine noch höhere Dosis erwogen werden.
Durchführung und Dauer der Behandlung
Hauptziel der Behandlung ist, dass das Hepatitis-C-Virus auch mit empfindlichen Methoden nicht mehr nachweisbar ist. Die Ansprechrate einer Therapie mit (PEG-)Interferonen alfa und Ribavirin liegt zunächst bei 60–90 %.
Sprechen Patienten zunächst auf ein Medikament an, bedeutet das nicht zwangsläufig einen Behandlungserfolg. Bei einigen Patienten kommt es noch während der Behandlung oder nach Absetzen der Medikamente zum Wiederauftreten der Viren.
Insgesamt liegt daher der Behandlungserfolg einer (PEG-)Interferon alfa- und Ribavirin-Therapie bei 50–60 %.
Von besonderer Wichtigkeit ist die regelmäßige Einnahme der Medikamente. Sollten unter einer (PEG-)Interferon-alfa/Ribavirin-Therapie starke Nebenwirkungen auftreten, können diese gegebenenfalls medikamentös behandelt werden. Zu den Nebenwirkungen zählen auch Depressionen.
Die Nebenwirkungen der (PEG-)Interferon-alfa/Ribavirin-Therapie bilden sich nach Therapieende rasch zurück. Daher kann die begleitende Therapie dann auch schnell wieder abgesetzt werden.
Besonders gute Behandlungserfolge lassen sich erzielen, wenn mit der Behandlung möglichst früh begonnen wird. Eine Chronifizierung einer akuten Hepatitis C lässt sich durch eine 24-wöchige Monotherapie mit (PEG-)Interferon alfa verhindern.
Die Behandlung ist bei jüngeren Patienten und kurzem Krankheitsverlauf erfolgreicher als bei älteren Patienten. Auch Patienten, die bereits das Stadium einer Leberzirrhose erreicht haben, sprechen nicht mehr so gut an. Nicht zuletzt hat die Dauer der Interferon-Therapie großen Einfluss auf den Behandlungserfolg der chronischen Hepatitis C.
Die deutschen Leitlinien zur Therapie der chronischen Hepatitis C (2004) empfehlen für Patienten mit dem HCV-Genotyp 2 oder 3 eine 24-wöchige Therapie. Bei Patienten mit dem HCV-Genotyp 1 oder 4 soll die Therapiedauer 48 Wochen betragen.
Ferner kann bei Patienten mit Genotyp 2 oder 3 eine niedrigere Ribavirin-Dosis eingesetzt werden als bei den Genotypen 1 oder 4. Aktuelle Studienergebnisse weisen auf die Möglichkeit einer verbesserten, individualisierten Therapie hin.
Die empfohlene Therapiedauer kann zwischen 12 und 72 Wochen variieren, abhängig
- vom HCV-Genotyp,
- der Viruslast vor Therapiebeginn und
- dem virologischen Ansprechen zu Woche 4 der Behandlung.
Prognosen zur Heilungschance
Bereits nach vier und zwölf Wochen ist eine Einschätzung zur Chance einer dauerhaften Virusbeseitigung möglich. Dazu wird der anfängliche Abfall der Viruslast im Blut herangezogen. Patienten mit einem bereits 99%igen Abfall der Viruslast in den ersten zwölf Wochen der Behandlung haben sehr gute Heilungschancen.
Neue Untersuchungen haben gezeigt, dass durch eine Behandlung mit Interferon alfa
- der Anteil der Bindegewebsfasern in der Leber abnimmt und
- die Häufigkeit der Entwicklung von Leberkrebs vermindert wird.
Das gilt auch für Patienten, bei denen das Virus während der Therapie nicht verschwunden war.
Die Deutsche Leberhilfe e.V. hält bei allen Patienten eine Behandlung mit (PEG-)Interferon alfa und gegebenenfalls Ribavirin für sinnvoll. Voraussetzung ist, dass keine zusätzlichen Erkrankungen oder andere Umstände vorliegen, die eine solche Therapie verbieten würden.
Die Entscheidung über die Dosis und Dauer einer Therapie sollte individuell vom behandelnden Arzt geprüft werden.
Nebenwirkungen bei einer Therapie mit (PEG-)Interferon alfa und Ribavirin
Zu Beginn einer Therapie mit (PEG-)Interferon alfa treten häufig Nebenwirkungen auf. Sie lassen im Laufe der Behandlung in der Regel deutlich nach.
Die häufigsten Nebenwirkungen sind grippeähnliche Symptome wie
- Fieber,
- Kopf-, Gelenk- und Muskelschmerzen,
- Müdigkeit,
- Appetitlosigkeit und
- Gewichtsverlust.

Müdigkeit und ein allgemeines Krankheitsgefühl gehören zu möglichen Nebenwirkungen der Hepatitis C-Therapie © Justlight | AdobeStock
Gelegentlich kommt es auch zu
- Störungen der Schilddrüsenfunktion,
- besonders trockenen Haut
- vorübergehendem Haarausfall
- Stimmungsveränderungen bis hin zu Depressionen
Wichtig sind außerdem Blutbildveränderungen, die vor allem die weißen Blutkörperchen betreffen.
Patienten sollten während der Therapie regelmäßig mit dem behandelnden Arzt sprechen und alle Nebenwirkungen genau angeben. Viele Nebenwirkungen lassen sich durch
- Dosisanpassungen oder
- durch die (vorübergehende) Verschreibung von weiteren Medikamenten
günstig beeinflussen. Bevor eine Therapie wegen Unverträglichkeit oder Nebenwirkungen komplett abgebrochen wird, sollten zunächst alle Möglichkeiten ausgeschöpft werden.
Allergische Erscheinungen können sowohl durch (PEG-)Interferon alfa als auch durch Ribavirin ausgelöst werden. Als häufige Nebenwirkung von Ribavirin ist eine vorübergehende Blutarmut (Anämie) bekannt. Regelmäßige Blutbildkontrollen sind daher unbedingt erforderlich.
Es ist keinesfalls auszuschließen, dass das Risiko für kindliche Fehlbildungen durch Ribavirin erhöht wird. Patienten, die eine Therapie mit Ribavirin erhalten, müssen daher während der Therapie und bis zu einem halben Jahr nach Therapieende eine sichere Art der Empfängnisverhütung durchführen.
Bei Frauen, die bereits vor Beginn einer Therapie schwanger sind, kann keine Therapie durchgeführt werden.
Was ist während einer Therapie mit (PEG-)Interferon alfa und Ribavirin zu beachten?
Während einer Therapie mit (PEG-)Interferon alfa sollten regelmäßige Kontrollen der
- Leberwerte (GPT, GOT),
- des Blutbildes und
- der Schilddrüsenwerte
erfolgen. Nach einer Therapiedauer von vier und zwölf Wochen sollte außerdem die Viruslast (HCV-RNA) im Blut gemessen werden.
Anhand des Ergebnisses wird entschieden, ob die Therapie erfolgreich sein kann und wie lange sie fortgeführt werden sollte.
Gibt es alternative Therapiemöglichkeiten?
Die aufgezeigte (PEG-)Interferon alfa-Therapie ist zurzeit die einzige Möglichkeit, das Virus aus dem Körper zu beseitigen.
Daneben werden immer wieder Erfolge mit sogenannten alternativen Substanzen beschrieben. Kontrollierte Untersuchungen, in denen die Wirksamkeit dieser Medikamente und Methoden untersucht wurden, gibt es allerdings nicht. Daher beruhen alle diesbezüglichen Informationen auf Erfahrungsberichten.
Substanzen, die zur Behandlung von Lebererkrankungen eingesetzt werden, sind zum Beispiel
- Mariendistelextrakte (Silibinin),
- Phyllanthus amarus, ein Mittel der ayurvedischen Medizin,
- Solanin oder
- der Äbrotanum-Tee.
Auch Glycyrrhizin, das vor allem in Südostasien zum Einsatz kommt, soll einen positiven Einfluss auf chronische Lebererkrankungen haben. Eine Wirksamkeit gegenüber den Hepatitisviren ist aber nicht bewiesen.
Auch pflanzliche Präparate können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten entwickeln.
Patienten sollten ihre behandelnden Haus- oder Fachärzte über zusätzlich eingenommene Präparate informieren. So kann ihr Arzt zur Verträglichkeit und eventuellen Risiken Stellung nehmen.
Zukünftige Therapiemöglichkeiten von Hepatitis C
Verschiedene Therapieansätze werden zurzeit klinisch geprüft, u.a.
- andere lang wirksame Interferone (z.B. Albinterferon)
- Hemmstoffe von HCV-spezifischen Enzymen, die für die Virusvermehrung verantwortlich sind (Protease- und Polymerase-Inhibitoren). Aufgrund erster klinischer Studien gelten diese Substanzen als besonders erfolgsversprechend
- Immunmodulatoren (z.B. so genannte Toll-like receptor (TLR)-Agonisten)
- therapeutische Vakzine, d.h. Impfstoffe. Sie sollen dem körpereigenen Immunsystem helfen, das Hepatitis-C-Virus zu beseitigen oder zumindest den Krankheitsverlauf zu verlangsamen.
Diese neuen Substanzen erhalten erst eine Zulassung, wenn umfassende Daten aus klinischen Studien zur
- Wirksamkeit,
- Verträglichkeit und
- Sicherheit
vorliegen. Außerhalb klinischer Prüfungen werden im günstigsten Fall weitere Medikamente gegen die Hepatitis C nicht vor 2011 allgemein verfügbar sein.
Kann man sich gegen Hepatitis C impfen lassen?
Eine Impfung ist nur gegen Hepatitis A und B, nicht jedoch gegen Hepatitis C möglich. Auch in absehbarer Zeit wird wahrscheinlich kein Impfstoff gegen die Hepatitis C zur Verfügung stehen.
Falls Sie bisher keine Hepatitis A oder B hatten, sollten Sie sich gegebenenfalls gegen diese beiden Viren impfen lassen. Besprechen Sie diese Frage unbedingt mit Ihrem Arzt. Eine akute Koinfektion mit dem Hepatitis-A- oder Hepatitis-B-Virus bei Patienten mit chronischer Hepatitis-C kann besonders schwer verlaufen.
Was muss ich bei meiner Ernährung beachten?
Solange die Leberfunktion nicht eingeschränkt ist, muss bei der chronischen Hepatitis C keine spezielle Diät eingehalten werden.
Bei Einschränkung der Leberfunktion kann eine Reduktion der Eiweiß- (Fleisch-, Milchprodukte) und der Salzzufuhr erforderlich werden. Dies sollte Ihr Arzt, eventuell gemeinsam mit einem Ernährungsspezialisten mit Ihnen besprechen. Wichtig ist, dass Sie auf Alkohol verzichten.










