Weiterführende apparative Untersuchungen sind im Rahmen der Hernien-Diagnostik in der Regel nicht notwendig. Ist eine Hernie auf den ersten Blick nicht erkennbar, greift der Arzt ggf. auf solche Verfahren zurück. Zum Einsatz kommen dann etwa
Diese Verfahren helfen auch dabei, im Rahmen der Differentialdiagnostik andere Krankheiten auszuschließen. Sie spielen auch eine wichtige Rolle zur Planung einer Hernien-Operation im Vorfeld.
Die Erhebung der Krankengeschichte (Anamnese) stellt den ersten Schritt in der Hernien-Diagnostik dar. Sie ist notwendig, um eine sichere Diagnose zu stellen und entsprechende Maßnahmen für eine gezielte Behandlung einleiten zu können. Deswegen muss der Arzt alle wichtigen Informationen über den Patienten, seine Beschwerden und die Krankengeschichte einholen.
Hierzu befragt der Arzt den Patienten in einem persönlichen Gespräch (Anamnesegespräch) zu seiner Krankengeschichte. Hierbei geht es unter anderem darum,
- ob weitere Erkrankungen bekannt sind,
- ob der Patient derzeit bestimmte Medikamente einnimmt oder
- ob er unter Medikamentenunverträglichkeiten oder Allergien leidet.
Vom Patienten mitgebrachte Unterlagen über frühere Untersuchungen und Behandlungen wie
- Arztbriefe,
- Röntgenbefunde oder
- Laborwerte
können dabei sehr hilfreich sein.
Desweiteren lässt sich der Arzt die vorliegenden Beschwerden genau beschreiben. So fragt er etwa,
- wann die Beschwerden auftreten,
- welcher Art die Beschwerden sind,
- ob sie dauerhaft bestehen, und
- was die Schmerzen auslösen kann.
Beschreibt der Patient dabei Symptome, die für eine Hernie typisch sind, ist dies ein erster Anhaltspunkt für den behandelnden Arzt.
Erhärtet sich der Verdacht auf eine Hernie, folgt im Anschluss daran eine körperliche Untersuchung. Diese umfasst in der Regel
- die genaue Begutachtung des Patienten,
- das Abtasten des Bauchraumes,
- das Abhören verdächtiger Bereiche mit dem Stethoskop.
Untersuchung des Bruchsacks
Bei Verdacht auf eine Bauchwandhernie überprüft der Arzt – meist am stehenden Patienten – ob im betroffenen Bereich
- eine Vorwölbung und
- gegebenenfalls Hautveränderungen
sichtbar sind. Ist die Vorwölbung, d.h. der Bruchsack, druckschmerzhaft, ist dies ein wichtiges Symptom. Darüber hinaus ertastet er
- die Bruchpforte,
- den Bruchkanal und
- den Bruchsackinhalt der Hernie.
Der Arzt prüft außerdem, ob sich der Bruchsack durch die Bruchpforte hindurch in seine ursprüngliche Lage im Bauchraum zurückverlagern lässt (Reponierbarkeit). Je nachdem, wo die Hernie lokalisiert ist, stülpt er hierfür die Haut an der betreffenden Stelle nach innen ein.
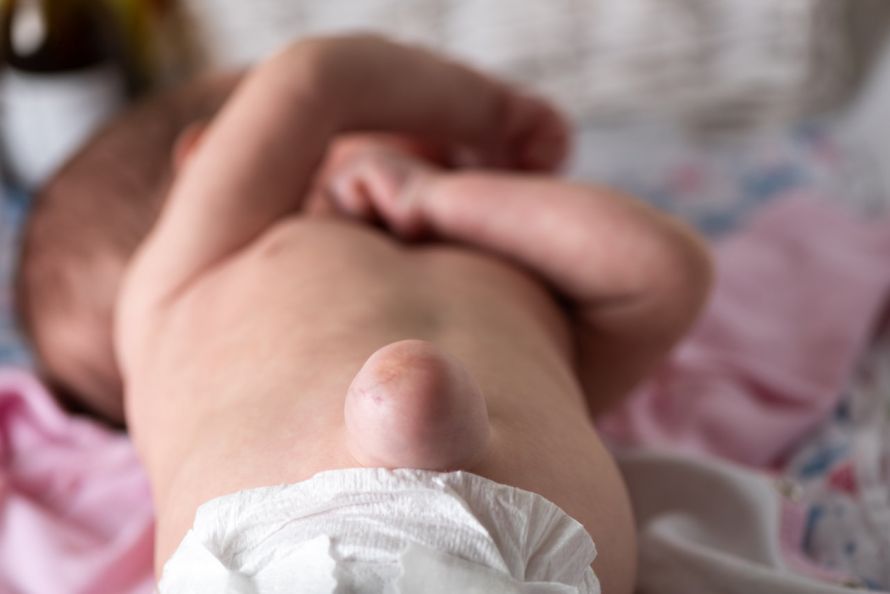
Diese ausgeprägte Nabelhernie bei einem neugeborenen Baby ist auf den ersten Blick zu erkennen © marritch | AdobeStock
Eine Hernie kann bei einer solchen körperlichen Untersuchung in der Regel leicht diagnostiziert werden. Die Vorwölbung ist meist gut zu sehen und die Bruchstelle leicht zu ertasten.
Damit ein an sich unauffälliger Bruchsack bei der Untersuchung deutlicher hervortritt und besser zu ertasten ist, kann der Arzt den Patienten auch bitten zu husten oder zu pressen.
Genauere Bestimmung
Danach gilt es festzustellen, ob sich im Bruchsack Darmschlingen befinden und ob diese gegebenenfalls eingeklemmt sind. Dazu hört der Arzt die verdächtigen Regionen mit dem Stethoskop ab. Hört er dabei Darmgeräusche, weist dies auf Darmschlingen und eine mögliche Einklemmung hin.
Im letzten Schritt tastet und klopft der Arzt noch den gesamten Bauch des Patienten ab. Auf diese Weise kann er sich einen Eindruck vom Gesamtzustand der Bauchwand machen. Manchmal fallen dabei zusätzliche Hernien auf.
Um was für eine Art von Hernie es sich handelt, bestimmt der Arzt anhand der Region, in der die Bruchpforte auftritt:
- Bei einer Hernie in der Leistenregion handelt es sich um einen Leistenbruch.
- Eine Hernie an der Innenseite des Oberschenkels wird als Schenkelhernie bezeichnet.
- Im Nabelbereich handelt es sich um eine Nabelhernie.
- Eine Hernie, die an der Mittellinie des Oberbauches auftritt, wird Epigastrische Hernie genannt.
Eine Ultraschalluntersuchung (Sonographie) kann ergänzend zur körperlichen Untersuchung durchgeführt werden. Damit lässt sich um deren Befund überprüfen bzw. bestätigen.
Sie ist vor allem dann notwendig, wenn es sich bei der Hernie um eine kleinere oder auch innere Hernie handelt. Diese sind bei der körperlichen Untersuchung auf den ersten Blick nicht gut zu erkennen oder kaum zu ertasten. Dies kann beispielsweise bei stark übergewichtigen Menschen oder bei einer kaum tastbaren Schenkelhernie der Fall sein.
Ultraschallgeräte liefern präzise Bilder aus dem Körperinneren, die selbst kleine Veränderungen an den Organen erkennbar machen.
Für den Patienten ist die Sonographie völlig schmerzfrei und zudem sehr schonend. Es kommen keine keine Röntgenstrahlen zum Einsatz.
Die Röntgenuntersuchung stellt ein bildgebendes Verfahren dar, bei dem das Gewebe mit Röntgenstrahlen durchleuchtet wird. Eine Röntenungersuchung macht kleinste Strukturen im Körperinneren sichtbar und kann so auch Hernien eindeutig nachweisen.
Bei manchen Röntgenuntersuchungen werden zusätzlich jod- oder bariumhaltige Kontrastmittel eingesetzt. Dies ist beispielsweise bei der nachfolgend beschriebenen Magen-Darm-Passage (MDP) der Fall.
Magen-Darm-Passage zur Diagnostik einer Hernie
Bei der Magen-Darm-Passage handelt es sich um eine kontrastmittelgestützte Röntgenuntersuchung des oberen Verdauungstraktes. Sie stellt den Magen und den Dünndarm dar und erleichtert die Identifizierung krankhafter Veränderungen in diesem Bereich. Auch Darmschlingen, die in einen Bruchsack vorgefallen sind, lassen sich so gut abbilden und diagnostizieren.
Die Magen-Darm-Passage hilft vor allem bei der Diagnose von Zwerchfellhernien und inneren Hernien.
Die Magen-Darm-Passage ist jedoch mit einer relativ hohen Strahlenbelastung verbunden. Daher kommt sie nur dann zum Einsatz, wenn keine alternativen Untersuchungsmethoden zur genauen Diagnose zur Verfügung stehen.
Durchführung einer Röntgenuntersuchung
Der Patient nimmt zunächst ein Kontrastmittel sowie ein gasbildendes Granulat oder Pulver ein. Letzteres dient dazu, die Organe des Verdauungstraktes mit Gas zu füllen. Dadurch entfalten sich deren Wandstrukturen und Unregelmäßigkeiten sind besser zu erkennen.
Im Anschluss daran werden fortlaufend Röntgenbilder aufgenommen. Der Patient nimmt hierfür verschiedene Körperpositionen ein, bis alle zu untersuchenden Abschnitte in den Röntgenbildern festgehalten sind. Der Arzt verfolgt die aufgenommenen Röntgenbilder parallel auf einem Monitor.
Aufgrund des Kontrastmittels kann der Patient kurzzeitig unter Durchfall und Blähungen leiden. Für die Untersuchung sollte der Patient nüchtern sein, da nur so ein gutes Untersuchungsergebnis erzielt werden kann.
Am Tag vor der Untersuchung sollte er keine blähenden Speisen essen. Am Untersuchungstag darf der Patient bis zum Abschluss der Magen-Darm-Passage keine Nahrung zu sich nehmen.
Zudem sollte er auf
- Kaffee,
- Milch und
- Rauchen
verzichten. Medikamente sollten in Absprache mit dem Arzt am Untersuchungstag erst später eingenommen werden.
Bei der Computertomographie, kurz CT genannt, handelt es sich um eine computergestützte, bildgebende Röntgenuntersuchung. Die CT stellt den menschlichen Körper in Querschnittsbildern Schicht um Schicht dar (Schnittbildverfahren).
Sie kommt vor allem bei der Diagnostik von
zum Einsatz. Ziel der Untersuchung ist die Bestimmung des Ausmaßes und die Schwere der diagnostizierten Hernie.
Während der Untersuchung liegt der Patient in einem röhrenförmigen Computertomographen. Die Röntgenstrahlen werden beim Durchdringen der verschiedenen Gewebe unterschiedlich stark abgeschwächt. Spezielle Detektoren erfassen diese Strahlenstärken und das Gerät berechnet daraus ein CT-Bild.
Eine herkömmliche Röntgenaufnahme erfasst nur grobe Strukturen und Knochen. Eine CT stellt auch Weichteilgewebe detailliert dar. Selbst kleinste Details sind auf diesen CT-Bildern sehr gut zu erkennen.
Die Magnetresonanztomographie wird auch auch Kernspintomographie genannt. Sie gehört wie die Computertomographie zu den sogenannten Schnittbildverfahren. Diese bilden den menschlichen Körper Schicht für Schicht ab.
Im Gegensatz zur Computertomographie arbeitet die Magnetresonanztomographie aber nicht mit Röntgenstrahlen, sondern mit starken Magnetfeldern und Radiowellen.
Metallhaltige Gegenstände wie
- Schmuck,
- Armbanduhren,
- Hörgeräte oder
- Brillen
muss der Patient deshalb vor der Untersuchung ablegen. Hat ein Patient einen Herzschrittmacher oder trägt er im Körper Metallgegenstände wie Platten, Schrauben und Nägel, sollte er den Arzt vor der Untersuchung unbedingt darüber informieren.
Die Magenspiegelung, auch Gastroskopie genannt, ist ein bildgebendes Untersuchungsverfahren. Damit lassen sich
von innen betrachten. Bei Bedarf können während einer Magenspiegelung mittels kleiner Instrumente auch Gewebeproben für die weitere Diagnostik entnommen werden.
Zum Einsatz kommt dabei ein Endoskop. Das ist ein dünnes, schlauchförmiges Untersuchungsgerät, an dessen Spitze sich eine Minikamera befindet. Der Arzt schiebt das Endoskop durch den Mund des Patienten bis zum Magen vor. Der Magen sollte deshalb für diese Untersuchung vollständig geleert sein. Die Bilder der Minikamera werden auf einen Monitor übertragen.
Die Magenspiegelung dient vor allem der Abklärung von Zwerchfellhernien: Sie ermöglicht es dem Arzt, zwischen
- einer Gleithernie mit Rückfluss von Magensäure in die Speiseröhre (Refluxkrankheit) und
- einer paraösophagealen Hernie, bei der ein Magenanteil in den Brustkorb hochrutscht,
zu unterscheiden. Diese Unterscheidung ist zwingend erforderlich, um ein optimales operatives Vorgehen planen zu können.
Bei der Magenspiegelung handelt es sich in der Regel um ein für den Patienten wenig belastendes Untersuchungsverfahren. Hat dieser dennoch Angst vor der Untersuchung, kann er auf Wunsch ein leichtes Beruhigungsmittel oder auch ein Betäubungsmittel verabreicht bekommen. Die Untersuchung verläuft dann meist entspannt und schmerzfrei.
In seltenen Fällen kann die Refluxkrankheit, sprich die Zwerchfellhernie (Hiatushernie) eder mittels Magen-Darm-Passage noch Magenspiegelung eindeutig diagnostiziert werden.
Hier muss zusätzlich eine sogenannte 24-Stunden-pH-Metrie durchgeführt werden. Dabei handelt es sich um die pH-Wert-Messung des Magensafts über einen Zeitraum von 24 Stunden.
Bei dieser Untersuchung wird während einer Magenspiegelung eine Sonde in die Speiseröhre eingelegt und dort für 24 Stunden belassen. Dabei kann bestimmt werden, wie viel Magensäure in die Speiseröhre aufsteigt.
Der pH-Wert in der Speiseröhre liegt unter normalen Bedingungen nur selten unter 4. Werden bei der Untersuchung pH-Werte gemessen, die für längere Zeit unter 4 liegen, so deutet dies auf eine Erkrankung hin.
























