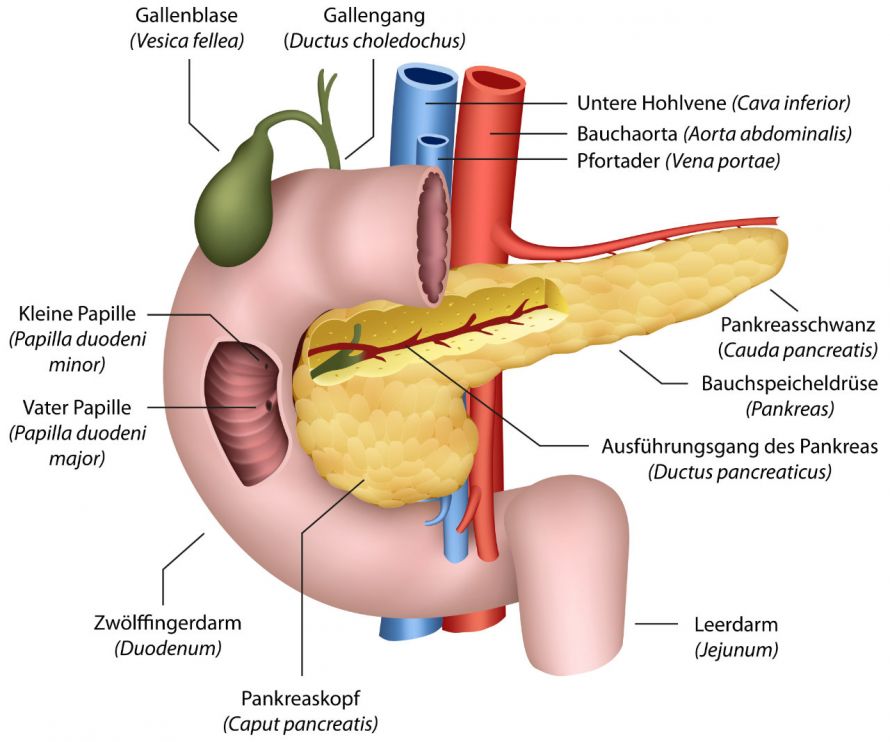
Wo liegt die Bauchspeicheldrüse genau?
Die Bauchspeicheldrüse (medizinisch Pankreas genannt) ist ein längliches Organ und liegt im Oberbauch zwischen Dünndarm und Milz. Sie befindet sich ca. handbreit oberhalb des Nabels und liegt vor der Wirbelsäule.
Welche Funktionen hat die Bauchspeicheldrüse?
Die Bauchspeicheldrüse produziert wichtige Verdauungssäfte, die Enzyme enthalten und dafür sorgen, dass Fette, Eiweiße und Kohlenhydrate gespalten sowie verdaut werden können.
Die Verdauungssäfte gelangen über einen zentralen Gang (Pankreasgang) in den Zwölffingerdarm. Der Pankreasgang hat eine gemeinsame Endstrecke mit dem Gallengang, über den die Gallensäfte in den Zwölffingerdarm geleitet werden.
Eine weitere wichtige Funktion der Bauchspeicheldrüse ist die Produktion der Hormone Insulin und Glukagon, die den Blutzuckerspiegel regulieren und als Gegenspieler betrachtet werden können. Sie werden in speziellen Zellen der Bauchspeicheldrüse produziert. Erkrankungen im Bereich der Bauchspeicheldrüse können eine Vielzahl von Ursachen haben.
- Entzündung (Pakreatitis)
- plötzlich (akut)
- länger bestehend (chronisch)
- Tumor (Karzinom)
- Zysten (flüssigkeitsgefüllte Hohlräume)
- Ausfall der Funktion (Pankreasinsuffizienz)
- Störung der Verdauung (Mangel an Verdauungssekreten)
- Zuckerkrankheit (Diabetes mellitus)
Wie entsteht die Bauchspeicheldrüsenentzündung?
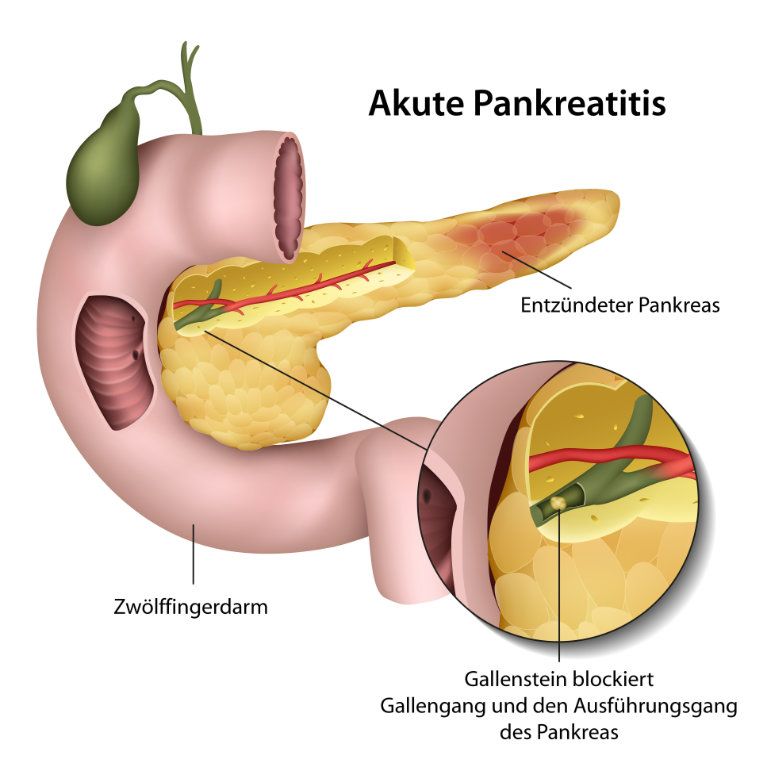
Die Bauchspeicheldrüsenentzündung (medizinisch Pankreatitis genannt) kann durch eine Abflussstörung der Verdauungssäfte entstehen. Häufigste Ursache hierfür ist beispielsweise ein Gallenstein, der den gemeinsamen Endgang von Bauchspeicheldrüse und Gallenblase verlegen kann. Aber auch durch eine starke Stimulation der Zellen (z.B. durch übermäßigen Alkoholkonsum), kann es passieren, dass die Verdauungsenzyme nicht in den Darm geleitet werden. Eine Überproduktion dieser Enzyme hat den gleichen Effekt: Ein Teil der Verdauungsenzyme verbleibt in der Bauchspeicheldrüse und schädigt oder zerstört dort deren Zellen.
Durch die daraus entstehende Entzündung kommt es zu einer Schwellung der Bauchspeicheldrüse, wodurch sich der Abfluss weiter verschlechtert.
Sofern die Entzündung der Bauchspeicheldrüse nicht gestoppt wird, breitet sie sich weiter aus und die aggressiven Verdauungssäfte können die Strukturen des Pankreas und darüberhinausgehende Strukturen der Umgebung angreifen und zerstören.
Besonders schwere Verlaufsformen einer akuten Bauchspeicheldrüsenentzündung (sogenannte nekrotisierende Pankreatitis) können sogar lebensbedrohliche Formen annehmen.
Wie wird die Bauchspeicheldrüsenentzündung behandelt?
Die Behandlung erfolgt zunächst konservativ, d.h. nicht operativ. Wichtig sind eine Nahrungskarenz (also Fasten), um die Sekretproduktion der Bauchspeicheldrüse nicht weiter zu stimulieren und eine ausreichende Zufuhr von Flüssigkeit, um den Kreislauf zu unterstützen.
Um einer Infektion von möglicherweise abgestorbenem Gewebe vorzubeugen, kann vorbeugend die Gabe eines Antibiotikums erwogen werden. Nur bei einer erkennbaren Infektion abgestorbener Gewebeareale oder wenn sich Pseudozysten bilden (wie sie weiter unten beschrieben werden), ist eine Bauchspeicheldrüsenoperation nötig.
Zudem muss nach der Ursache für die Entzündung gesucht werden, so dass diese beseitigt werden kann. Handelt es sich zum Beispiel um Gallensteine, müssen diese entfernt werden - unter Umständen kann auch die Entfernung der Gallenblase selbst erforderlich werden.
Wann entsteht eine chronische Entzündung der Bauchspeicheldrüse?
Eine akute Entzündung der Bauchspeicheldrüse kann folgenlos ausheilen oder zum Zelluntergang mit Bildung von funktionslosem Narbengewebe führen. Dieses Narbengewebe kann, sofern es zur Einengung des Pankreasganges führt, die Bauchspeicheldrüse für weitere Entzündungen anfällig machen. Von einer chronischen Pankreatitis spricht man bei einer lang andauernden, immer wiederkehrenden Entzündung der Bauchspeicheldrüse.
Mit jedem neuen Entzündungsschub kommt es zu Zelluntergängen und damit verbundenen Funktionseinschränkungen der Bauchspeicheldrüse, die nicht mehr genügend Verdauungsenzyme bilden kann. Dadurch gelangen vermehrt Nährstoffe in den Dickdarm, wo sie ein übermäßiges Bakterienwachstum anregen, was zu Durchfällen führt.
Zudem kommt es zu sogenannten ‚Fettstühlen’, weil die Enzyme zum Spalten der Fette fehlen. Weitere Beschwerden sind Oberbauchschmerzen, die in den Rücken ausstrahlen.
Im fortgeschrittenen Stadium kann es auch zur Zuckerkrankheit (Diabetes mellitus) kommen, da die den Blutzucker regulierenden Hormone (Insulin und Glukagon) nicht mehr in ausreichender Menge gebildet werden.
Die häufigste Ursache für eine chronische Pankreatitis ist in den westlichen Ländern der Alkohol, wobei es sich nicht in jedem Fall um zuviel oder exzessiven Alkoholgenuss handeln muss, da bei manchen Menschen schon geringe Mengen Alkohol genügen, um die Krankheit auszulösen.
Weitere wichtige Ursachen für eine chronische Pankreatitis sind:
- chronische Gallensteinleiden,
- Gendefekte,
- angeborene Fehlbildungen des Pankreasganges und
- Stoffwechselstörungen.
In einigen Fällen bleibt die Ursache auch unklar.
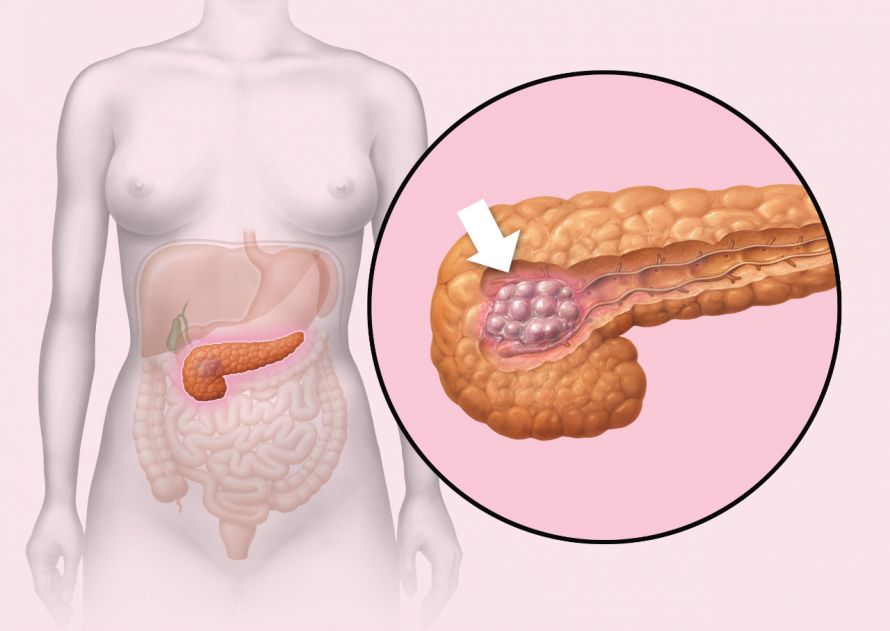
Wie entsteht Bauchspeicheldrüsenkrebs?
Das sogenannte Adenokarzinom des Pankreas (Drüsentumor) ist der häufigste Tumor der Bauchspeicheldrüse. Das Pankreaskarzinom ist besonders aggressiv, weil der Tumor schnell wächst und in Nachbargewebe einwachsen kann. Neben einer erblichen Komponente (genetische Disposition) gibt es eine Reihe von Risikofaktoren für das Entstehen des Pankreaskrebses. Risikofaktoren sind
- Nikotin,
- Alkohol,
- eine cholesterin- und nitrosaminreiche Ernährung sowie
- das Vorhandensein einer chronischen Pankreatitis.
Beschwerden treten meist erst in fortgeschritteneren Stadien auf und hängen von der Lage des Tumors ab. Befindet sich der Tumor im Pankreaskopf, führt dies mit zunehmender Größe zur Einengung des Gallengangs. Dadurch kommt es zu einem Rückstau der Galle und einer Gelbfärbung der Haut und Skleren (Gelbsucht).
Liegt der Tumor im mittleren Teil oder Schwanz der Bauchspeicheldrüse, kommt es oftmals zu Oberbauch- und Rückenschmerzen, weil hinter dem Pankreas gelegene Nervenzentren gereizt werden. Auch eine neu aufgetretene Zuckerkrankheit kann auf einen Tumor der Bauchspeicheldrüse verweisen.
Nach wie vor ist die Bauchspeicheldrüsenoperation die einzige Therapie, die dem Patienten die Chance auf Heilung bietet.
Durch ihre Lage ist die Bauchspeicheldrüse schwer einzusehen. In unmittelbarer Umgebung der Bauchspeicheldrüse liegen Magen, Dünndarm und Gallenblase samt Gallengängen. Dies erschwert oftmals die Untersuchung und macht eine Empfehlung für Früherkennungsuntersuchungen auf Tumoren bei beschwerdefreien Menschen wenig sinnvoll.
Handelt es sich um Bauchspeicheldrüsenkrebs, wird die Diagnostik dadurch erschwert, dass dieser erst sehr spät Beschwerden macht. Und da sich die Bauchspeicheldrüse unmittelbar vor der Wirbelsäule und den dort befindlichen Nervenplexus befindet, können Erkrankungen des Organs auch zu Rückenschmerzen führen, was die Erkennung weiter erschwert.
In der Regel erfolgt eine Blutuntersuchung, bei der die Enzyme der Bauchspeicheldrüse im Blut und bei Verdacht auf einen Tumor auch die Tumormarker (CEA, CA-19-9) bestimmt werden.
In jedem Fall wird ein Ultraschall der Bauchspeicheldrüse gemacht. In der Regel erfolgt - je nach Fragestellung - eine Computertomographie und eine MRCP (Magnetresonanzcholangiopankreatikographie), bei der die Gallenwege und der Pankreasgang dargestellt werden.
Wenn mit hoher Wahrscheinlichkeit therapeutische Eingriffe (wie etwa das Entfernen von Steinen aus dem Gallengang) nötig sind, ist die endoskopisch retrograden Cholangiopankreatikografie (ERCP) das Verfahren der Wahl, weil im Rahmen der Untersuchung gleich mitbehandelt werden kann.
Was wird bei der ERCP genau gemacht?
Bei der ERCP werden Gallenblase und Gallengänge sowie der Ausscheidungsgang der Bauchspeicheldrüse mit einem Kontrastmittel und unter Durchleuchtung mit Röntgenstrahlen dargestellt. Wenn sich hierbei Engstellen oder Verschlüsse durch Gallensteine zeigen, können Sie sofort mit entfernt werden. Eine Operation ist in solchen Fällen vorerst nicht notwendig. Allerdings empfiehlt sich nach Abklingen der Entzündung die Entfernung der Gallenblase, wenn diese Steine enthält. Andernfalls können Gallensteine aus der Gallenblase immer wieder abgehen und derartige Probleme verursachen. Ein Leben ohne Gallenblase ist problemlos möglich.
Wie ist das weitere Vorgehen bei Verdacht auf eine bösartige Pankreasgeschwulst?
Eine Sicherung einer Krebsdiagnose vor einer Bauchspeicheldrüsen-OP durch Punktion bzw. Gewebeentnahme ist in der Regel nicht anzuraten und zuweilen auch nicht möglich, da die Bauchspeicheldrüse sehr ungünstig liegt (weit hinten im Bauchraum). Außerdem kann es bei einer Punktion zu Blutungen und Fistelbildung kommen.
Deshalb ist die operative Freilegung des Pankreas und die vollständige Entfernung des Tumorherdes im gesunden Bereich im Rahmen einer Bauchspeicheldrüsen-OP anzustreben.
Wenn durch die Entzündung der Bauchspeicheldrüse Abflussstörungen von Bauchspeicheldrüsensekret entstehen, ist neben der konsequenten Alkoholkarenz, einer angemessenen Schmerztherapie und der Zufuhr von Verdauungsenzymen in Tablettenform, im Endstadium dennoch oft die Operation die einzige Möglichkeit, um Beschwerdefreiheit zu erreichen. Das Ziel der Operation ist eine Entfernung des narbigen Materials hauptsächlich im Pankreaskopfbereich sowie die Schaffung einer Abflussmöglichkeit für das Pankreassekret. Durch diese Operation lässt sich bei 60 bis 80 Prozent der Patienten eine deutliche Verminderung der Schmerzen erreichen. Zudem kann eine Verschlechterung der Zuckerkrankheit aufgehalten, bzw. eine Neuentwicklung verhindert werden.
Bei der Operation muss das abgestorbene Gewebe durch eine Bauchspeicheldrüsen-OP entfernt werden. Des Weiteren wird durch die Einlage einer Drainage der Raum um die Bauchspeicheldrüse ausgespült, um somit weitere Infektionen zu verhindern. Werden die Beschwerden und die Entzündung durch einen Gallengangsstein hervorgerufen, der die gemeinsame Einmündung von Galle- und Pankreassaft in den Zwölffingerdarm verstopft, wird man versuchen, den Gallengangsstein mittels ERCP zu entfernen. Nach Ausheilen der akuten Pankreatitis kann es unter Umständen erforderlich werden, die Gallenblase ganz zu entfernen.
Wenn sich flüssigkeitsgefüllte Hohlräume, sogenannte Pankreaspseudozysten, gebildet haben, sollte bei günstiger Lage der Zysten mittels Endoskopie ein Röhrchen zum Magen gelegt werden. Hierdurch wird der Zysteninhalt in den Magen abgeleitet (Drainage).Es handelt sich bei diesem Vorgehen um keine Operation, es bedarf also keines Bauchschnittes, sondern nur einer Magenspiegelung.
Die Drainage ist für etwa vier bis zwölf Wochen aktiv, was zur Ausheilung der Zyste in der Regel reicht.
Liegt die Zyste allerdings nicht in der Nähe des Magens, muß ein operativer Eingriff durchgeführt werden. Hierbei wird eine Dünndarmschlinge ausgeschaltet (es fließt also kein Darminhalt mehr hinein) und auf die Zyste aufgenäht. Hiermit wird der Zysteninhalt in den Darm abgeleitet, ohne dass Darminhalt in die Bauchspeicheldrüse gelangen kann.
Wie läuft die Bauchspeicheldrüsen-OP bei Bauchspeicheldrüsenkrebs ab?
Beim Krebs (Karzinom) der Bauchspeicheldrüse verspricht die Bauchspeicheldrüsenkrebsoperation die einzige Chance auf Heilung. Eine Heilung ist allerdings nur möglich, wenn eine Absiedlung (Metastasierung) in andere Organe noch nicht stattgefunden hat.
Bei der Operation wird der vom Tumor betroffenen Anteil der Drüse und Teile des Magens und Dünndarms entfernt. Außerdem müssen alle Lymphknoten der Umgebung mitentfernt werden, sonst ist das Risiko eines Rezidivs (also Wiederauftreten des Karzinoms) sehr groß.
Zuweilen ist es auch erforderlich, die Milz zu entfernen, sofern diese vom Tumorwachstum infiltriert wurde. Ein Leben ohne Milz ist möglich, allerdings sind Menschen ohne Milz empfindlicher gegenüber bakteriellen Infektionen, da die Milz eine wichtige Rolle in der Immunabwehr spielt.
Zudem kann es nach einer Milzentfernung zu einem Anstieg der Blutplättchen kommen, was unter Umständen eine vorübergehende medikamentöse Thromboseprophylaxe nötig werden lässt.
Zum einen ist es wichtig, dass teilweise nach der Operation bei Bauchspeicheldrüsenkrebs noch eine Chemotherapie notwendig ist, um das Rezidivrisiko so gering als möglich zu halten. Eine Chemotherapie ist für den Körper sehr belastend, sollte auf Empfehlung der behandelnden Ärzte im Bedarfsfall aber unbedingt durchgeführt werden. Sie dauert in aller Regel 10-12 Wochen und besteht aus mehreren sogenannten Zyklen. Dazwischen müssen Pausen eingehalten werden, da es sonst eine zu große Belastung für den Körper wäre.
Unabhängig von einer möglicherweise noch notwendigen Chemotherapie müssen einige Besonderheiten beachtet werden. So müssen nach der Teilentfernung von Abschnitten des Pankreas mit den Mahlzeiten Pankreasenzyme eingenommen werden. Die Dosierung erfolgt individuell, je nachdem, welche Teile in welchem Ausmaß entfernt wurden und wie es den Betroffenen nach der Bauchspeicheldrüsenoperation geht.
Wurde im Rahmen der Bauchspeicheldrüsen-OP die Milz entfernt, müssen die Blutplättchen (Thrombozyten) regelmäßig kontrolliert werden. Sollte es zu einem Anstieg der Bluttplättchen kommen, kann eine Thromboseprophylaxe erforderlich sein.
Auch wenn zum Zeitpunkt der Bauchspeicheldrüsen-OP und kurz danach keine Zuckerkrankheit diagnostiziert ist, ist es dennoch sinnvoll, regelmäßig den Zuckerstoffwechsel zu überprüfen, weil sich eine solche in der Folge einer Bauchspeicheldrüsen-OP entwickeln kann. Die Kontrolle kann beispielsweise durch ein ein- bis zweimal im Jahr durchgeführtes Blutzuckertagesprofil oder durch einen sogenannten oralen Glukosetoleranztest erfolgen.
Sollten trotz der verbesserten Operationsverfahren, bei denen der Magen nicht mehr entfernt wird, Ernährungsprobleme auftreten, kann eine Ernährungsberatung hinzugezogen werden. Handelt es sich um einen Pankreastumor, der durch die Pankreaschirurgie entfernt wurde, so sind regelmäßige Nachsorgeuntersuchungen erforderlich. Neben einer körperlichen Untersuchung wird dabei eine Ultraschalluntersuchung des Oberbauches durchgeführt. Ebenso werden die Tumormarker CEA und CA 19-9 im Blut durch regelmäßige Blutentnahmen kontrolliert.
Die Kontrolle bei Menschen, die eine Bauchspeicheldrüsenoperation aufgrund eines Tumors hatten, erfolgt zunächst in dreimonatigen Abständen. Im Verlauf können die Intervalle entsprechend der Leitlinien und in enger Absprache mit den behandelnden Ärzten gestreckt werden. Eine weitere Behandlung im Sinne einer Chemotherapie sollte ebenfalls in enger Absprache mit einem Onkologen durchgeführt werden.





























