Bei einem Bandscheibenvorfall verlieren die Bandscheiben in der Wirbelsäule ihre schützende Form. Der defekte äußere Faserring (Anulus fibrosus) kann den Kern der Bandscheibe dann nicht mehr in seiner zentralen Lage halten. Durch den Druck tritt der Kern nach außen in den Rückenmarkskanal. Dort drückt er auf empfindliche Nervenwurzeln und verursacht schwere Schmerzen.
Ursachen für einen Bandscheibenvorfall sind häufig unter anderem zunehmendes Alter und eine Überbelastung des Rückens. Auch Übergewicht erhöht das Risiko auf einen Bandscheibenvorfall.
Bandscheibenvorfälle treten am häufigsten im Bereich der Lendenwirbelsäule auf. Eher seltener ist dagegen die Halswirbelsäule betroffen.
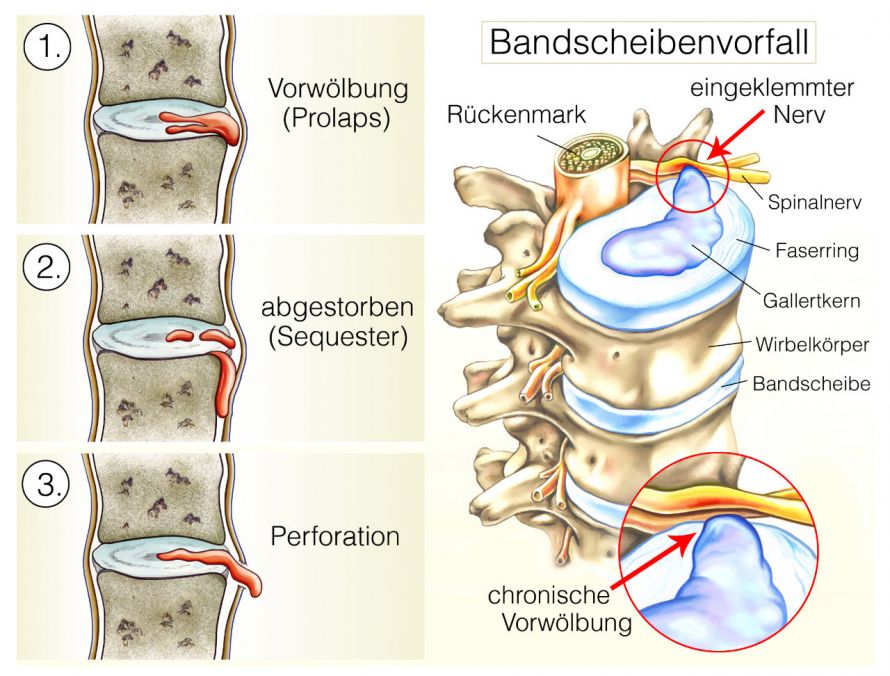
Der Bandscheibenvorfall und seine verschiedenen Formen © Henrie | AdobeStock
Die bei einem Bandscheibenvorfall auftretenden Symptome sind vielfältig. Je nach Lage des Bandscheibenvorfalls können unterschiedlich starke, plötzlich entstehende, stechende Rückenschmerzen auftreten.
Viele Betroffene berichten auch über eine Sensibilitätsstörung im Bereich der Beine oder der Arme. Diese macht sich in Form eines Kribbelns bemerkbar und verstärkt sich beim Husten oder Niesen. Im weiteren Verlauf der Krankheit kann sich diese Gefühlsstörung bis auf die Geschlechtsorgane und den After ausbreiten. Betroffene können dann Körperausscheidungen nicht mehr kontrollieren.
Die Art der Behandlung eines Bandscheibenvorfalls richtet sich nach dem Schweregrad und der Lage der Schädigung. Die Therapie eines Bandscheibenvorfalls kann konservativ, minimal-invasiv oder offen operativ erfolgen.
Die konservative Therapie zielt darauf ab, die Schmerzen durch Krankengymnastik und medikamentöse Therapie zu beheben.
Sind konservative Maßnahmen nicht mehr ausreichend, raten Ärzte zu einem operativen Eingriff. Meistens liegt in diesem Krankheitsstadium eine schmerzhafte Nervenquetschung durch die vorgefallene Bandscheibe (Discus intervertebralis) zugrunde. Das lässt sich nur durch einen operativen Eingriff beheben.
Der Einsatz einer Bandscheibenprothese bei Verschleiß der Bandscheibe kann dazu beitragen, die Bewegungsfähigkeit der Wirbelsäule zu erhalten.
Bei frischen und unkomplizierten Bandscheibenvorfällen ist es möglich, den operativen Eingriff minimal-invasiv durchzuführen.
Als minimal-invasive Operationstechnik bezeichnen Mediziner die sogenannte „Schlüssellochtechnik“. Chirurgen beheben dabei Schäden mittels eines kleinen Hautschnittes, bei dem also nur sehr wenig Gewebe verletzt wird.
Im Gegensatz zur klassischen Operationstechnik haben die minimal-invasiven Operationstechniken einige Vorteile. Sie lassen sich in der Regel ambulant und mit lokaler Anästhesie durchführen und vermeiden somit längere Krankenhausaufenthalte.
Die minimal-invasive Operation kann bei einem Bandscheibenvorfall allerdings nur bei relativ einfachen und neu entstandenen Schädigungen zur Anwendung kommen.
Heutzutage stehen mehrere minimal-invasive Operationstechniken bei einem Bandscheibenvorfäll zur Verfügung. Hierzu gehören:
Minimal-invasive Bandscheiben-OP mittels Chemonukleolyse
Unter Chemonukleolyse versteht man das Verflüssigen und das anschließende Absaugen des inneren Gallertringes der Bandscheibe.
Hierbei führt der Operateur eine Kanüle zwischen die zwei Wirbel der betroffenen Bandscheibe ein. Über diese Kanüle bringt er ein Enzym in den Raum ein. Das Enzym verflüssigt den Gallertring. Die Masse wird anschließend über die Kanüle abgesaugt.
Die Chemonukleolyse wird relativ selten als minimal-invasive Methode bei einer Bandscheiben-OP eingesetzt.
Haben sich bereits Sequester (abgelöstes Bandscheibengewebe) gebildet, kann das Verfahren nicht mehr zur Anwendung kommen. Das Enzym darf nicht in die Umgebung der Bandscheibe gelangen.
Minimal-invasive Bandscheiben-OP mittels Laserabtragung
Ein weiteres Verfahren der minimal-invasiven Operation eines Bandscheibenvorfalls stellt die Laserabtragung der Bandscheibe dar. Auch diese Methode der minimal-invasiven Bandscheiben-OP kann nur bei frischen und unkomplizierten Bandscheibenvorfällen zur Anwendung kommen.
Mit einem medizinischen Yttrium-Aluminat-Granat Laser erzielt der Operateur eine Volumenreduktion der Bandscheibe. Er führt den Laser mit einer Kanüle zwischen die betroffenen Wirbel an die Bandscheibe heran.
Durch die Bestrahlung mit dem Laser verdampft der überschüssige Gallertring.
Ein Chirurg führt eine minimal-invasive Bandscheiben-OP durch © romaset | AdobeStock
Minimal-invasive Bandscheiben-OP mittels perkutaner Nukleotomie
Bei der Methode der perkutanen Nukleotomie führt der Operateur zwischen die betroffenen Wirbel in das Bandscheibenfach ein.
Anders als bei der Chemonukleose und Laserabtragung wird hier der Bandscheibenvorfall mechanisch entfernt. Der Gallertkern wird anschließend abgesaugt.
Die perkutane Nukleotomie kommt bei unkomplizierten Bandscheibenvorfällen zum Einsatz.
Minimal-invasive Operationen eines Bandscheibenvorfalls gelten als risikoarme Eingriffe. Bereits vor der OP erhält der Betroffene ein Antibiotikum, um Wundinfektionen zu vermeiden. Als mögliche weitere Komplikationen können Nachblutungen oder Schwellungen auftreten.
Nach der minimal-invasiven Bandscheiben-OP sollten sich Betroffene 2 bis 4 Wochen körperlich schonen. In Einzelfällen raten Ärzte zum Tragen eines Korsetts.
Minimal-invasive Bandscheibenoperationen werden meistens ambulant durchgeführt. Das bedeutet, dass der Patient noch am gleichen Tag wieder nach Hause gehen kann. Nach der OP bleibt der Patient jedoch noch mehrere Stunden unter Beobachtung.
Betroffene sollen sich nach dem Aufwachen im Bett bewegen. Nach Abklingen der Narkose können Betroffene mit Hilfestellung über die Bauchlage aus dem Bett rollend aufstehen. In den nächsten Monaten sollten sie diese Art des Aufstehens beibehalten.
In den nächsten Wochen sind leichte Rückenschmerzen normal und Ärzte raten zur Einnahme von Schmerzmitteln. Sitzen und eine gebückte Haltung sollten die Patienten nach Möglichkeit vermeiden. In dieser Position ist der Druck auf die Bandscheibe am größten. Besser ist es, Mahlzeiten im Liegen oder im Stehen einzunehmen.
Mit der konservativen Therapie (Krankengymnastik) beginnt der Patient intensiv etwa vier Wochen nach der minimal-invasiven Bandscheiben-OP.
Es sollte auch die Kontrolltermine beim Arzt wahrnehmen. Hierbei überprüft der Arzt, wie sich der Heilungsverlauf gestaltet.
















































