Bei einer Subarachnoidalblutung (SAB) handelt es sich um eine Hirnblutung. Sie tritt im sogenannten Subarachnoidalraum zwischen der weichen Hirnhaut und der Spinnengewebshaut auf. Pro Jahr erleiden 8 bis 9 von 100 000 Menschen eine Subarachnoidalblutung. Meist sind die Betroffenen zwischen 55 und 60 Jahre alt. Aneurysmen in den Hirnschlagadern sind dabei die häufigste Ursache für eine Subarachnoidalblutung. Hier finden Sie weiterführende Informationen sowie ausgewählte Spezialisten und Zentren für Subarachnoidalblutungen.
Spezialisten für Subarachnoidalblutungen
Artikelübersicht
- Definition: Subarachnoidalblutung (SAB)
- Häufigkeit von Subarachnoidalblutungen
- Ursachen für eine Subarachnoidalblutung
- Symptome einer Subarachnoidalblutung
- Diagnose einer Subarachnoidalblutung
- Behandlung einer Subarachnoidalblutung durch das Gefäßsystem
- Behandlung einer Subarachnoidalblutung durch eine offene Operation
- Begleiterkrankungen einer Subarachnoidalblutung
- Nachsorge nach einer Subarachnoidalblutung
- Sport und andere Aktivitäten nach einer Subarachnoidalblutung
- Heilungsaussichten bei einer Subarachnoidalblutung
Definition: Subarachnoidalblutung (SAB)
Die Subarachnoidalblutung (SAB) ist eine Form der Hirnblutung, die sich im Subarachnoidalraum ausbreitet. Dieser Raum liegt zwischen der weichen Hirnhaut (Pia mater) und der Spinnengewebshaut (Arachnoidea). Er umgibt das Gehirn und ist normalerweise mit Hirnwasser gefüllt.
Von der Subarachnoidalblutung zu unterscheiden sind andere Hirnblutungen, wie z.B.
- Blutungen in das Gehirn, sogenannte Hirnparechymblutungen sowie
- subdurale und epidurale Blutungen, die im Bereich der harten Hirnhäute (Dura mater) auftreten.
Häufigkeit von Subarachnoidalblutungen
Frauen sind etwas häufiger von einer Subarachnoidalblutung betroffen als Männer und der Altersgipfel liegt bei 55 bis 60 Jahren.
Subarachnoidalblutungen treten bei 8 bis 9 Personen pro 100 000 Personen pro Jahr auf.
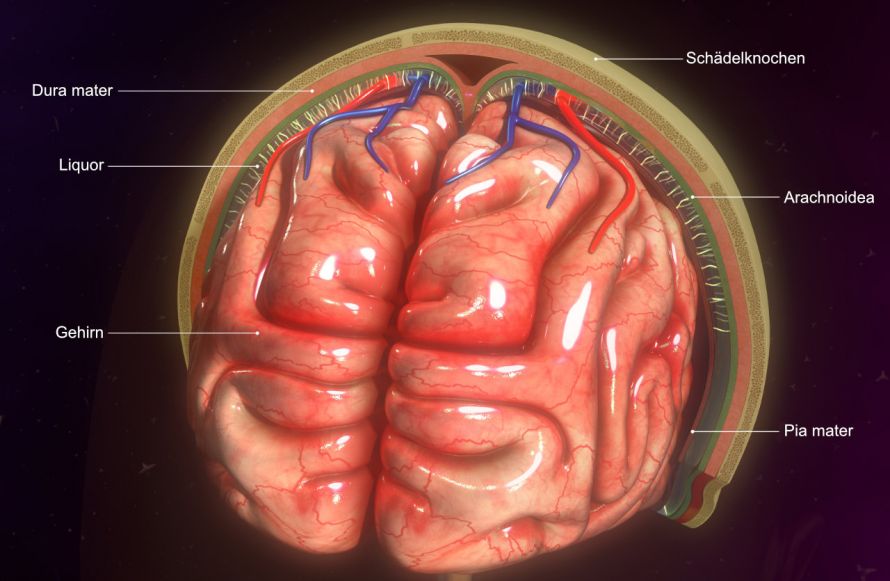
Überblick über die Lage des Gehirns im Schädel © 7activestudio | AdobeStock
Ursachen für eine Subarachnoidalblutung
Bei einer Subarachnoidalblutung kann man zwischen traumatischen und nicht traumatischen Blutungen unterscheiden.
Traumatische Subarachnoidalblutungen treten z.B. im Rahmen eines Unfalls auf. Dabei werden kleinere Gefäße im Subarachnoidalraum verletzt und bluten in diesen Raum ein. Diese Blutungen liegen häufig an der Hirnoberfläche. Daher sind sie gut von den nicht traumatischen Subarachnoidalblutungen zu unterscheiden.
Bei den nicht traumatischen Subarachnoidalblutungen findet man in ca. 15 Prozent der Fälle keine Ursache. Meistens, in 85 Prozent der Fälle kann aber eine eine Blutungssquelle nachgewiesen werden. Am häufigsten, und zwar in ca. 85 Prozent der Fälle, sind Aneurysmen die Ursache.
Aneurysmen als Ursache für eine Subarachnoidalblutung
Aneurysmen sind Aussackungen der Hirnschlagadern, die auch als Blutbläschen bezeichnet werden. Sie können unter Umständen platzen. Die Aneurysmablutung ergibt sich meist ausschließlich in den Subarachnoidalraum. Seltener sind zusätzlich oder ausschließlich das Hirnparenchym (funktionelle Gewebe des Gehirns) betroffen.
Aneurysmen können angeboren sein und mit bestimmten Erkrankungen, wie z.B. polizystischen Nierenerkrankungen oder
- Bindegwebserkrankungen wie Ehlers-Danlos-Erkrankungen,
- Marfan Syndrom oder
- Fibromuskulärer Dysplasie (FMD)
zusammen auftreten.
Degenerative Veränderungen wie
- Arteriosklerose,
- Rauchen und
- Hypertonie
können ebenfalls die Entwicklung eines Aneurysma fördern.
Aneurysmen befinden sich
- in 38 Prozent der Fälle und damit am häufigsten an der vorderen Hirnarterie (Arteria cerebri anterior) und dort wiederum am häufigsten an der Verbindung der beiden vorderen Hirnarterien (Arteria oder Ramus communicans anterior),
- in 28 Prozent der Fälle in der inneren hirnnahen Halsschlagader (Arteria carotis interna),
- in 22 Prozent der Fälle in der mittleren Hirnarterie (Arteria cerebri media),
- in ca. 8 Prozent der Fälle an der hinteren Zirkulation mit der Hirnstammarterie (Arteria basilaris).
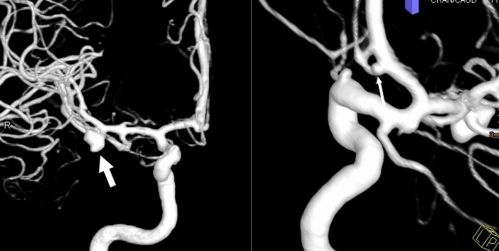
38 Jahre alte Patientin mit SAB HH Grad 2. Das Aneurysma an der mittleren Hirnarterie rechts ist mit dickem Pfeil gekennzeichnet. 3D Rekonstruktionen und angiographische Bilder vor und nach Coliembolisation.
Arteriovenöse Gefäßmissbildungen als Ursache für eine Subarachnoidalblutung
Seltenere Ursachen für eine Subarachnoidalblutung können arteriovenöse Gefäßmissbildungen wie
- durale AVF (arteriovenöse Fistel) oder
- AVM (arteriovenöse Malformation)
sein. Es handelt sich hierbei um Kurzschlussverbindungen zwischen Schlagadern und Venen.Bei den Fisteln liegt der Kurzschluss im Bereich der harten Hirnhäute und bei den AVMs innerhalb des Hirngewebes.
Diese Gefäßmissbildungen bluten eher seltener nur in den Subarachnoidalraum. Wenn, dann auch zusätzlich in das Hirngewebe, wo sie eine Parenchymblutung verursachen.
Weitere Ursachen für eine Subarachnoidalblutung
Selten kann eine Subarachnoidalblutung vom Rückenmark der Wirbelsäule ausgehen. Hier sind
- Tumoren,
- Gefäßfehlbildungen und
- Aneurysmen
- Sinus- und Hirnvenenthrombosen
als mögliche Ursachen zu nennen. Im Gegensatz zu den Aneurysmablutungen, die an der Schädelbasis ihren Schwerpunkt haben, liegen die Hirnvenenthrombosen an der Hirnoberfläche.
Symptome einer Subarachnoidalblutung
Die Hirnblutungen sind ursächlich für ca. 15 bis 20 Prozent der Schlaganfälle verantwortlich. Symptome eines Schlaganfalls sind vielfältig, dazu gehören:
- Lähmungserscheinungen,
- Sprach- und Sehstörungen,
- Übelkeit und Erbrechen,
- Krampfanfällen und
- Bewusstseinsverlust.
Eine Aneurysma-bedingte Subarachnoidalblutung geht in 26 Prozent der Fälle mit Bewusstseinsverlust einher. Eine nicht-Aneurysma-bedingte Subarachnoidalblutung ist in 2 bis 4 Prozent der Fälle mit Bewusstseinsverlust assoziiert.
Das Hauptsymptom bei der Subarachnoidalblutung ist der akut und plötzlich auftretende massive Kopfschmerz. Er wird von vielen Betroffenen als Vernichtungskopfschmerz beschrieben und mit einem plötzlichen Gewitter mit Blitz und Donner verglichen. Dieser Kopfschmerz unterscheidet sich in Intensität und Schmerzcharakter erheblich von anderen bekannten Kopfschmerzen.
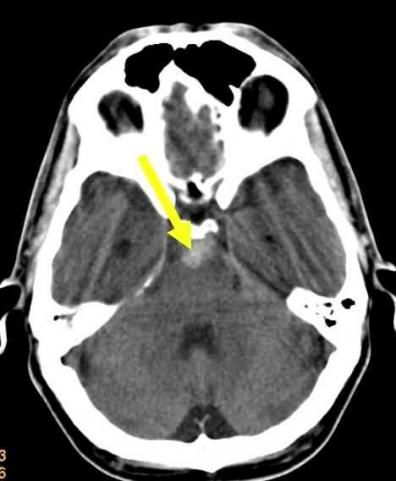
ACT (Computertomographie) des Schädels eines 54 Jahre alten Patienten mit SAB (Subarachnoidalblutung). Die Blutung ist umschrieben und nur vor dem Hirnstamm lokalisiert (Pfeil). Bei dieser präpontinen Blutung findet man in der Regel keine Blutungsquelle, insbesondere nicht ein rupturiertes Aneurysma.
Diagnose einer Subarachnoidalblutung
Die Diagnose einer Subarachnoidalblutung wird in der Regel mit Hilfe der Computertomographie (CT) gestellt. Frisches Blut stellt sich weiß dar. Falls im CT kein Blut nachzuweisen ist und ein nachvollziehbarer Vernichtungskopfschmerz vorliegt, erfolgt eine Hirnwasseruntersuchung. Sie erfolgt durch Punktion des Wirbelkanals in Höhe der Lendenwirbelsäule und kann eine Subarachnoidalblutung nachweisen oder ausschließen.
Auch eine Kernspintomographie (MRT) kann eine Subarachnoidalblutung erkennen. Allerdings kann dies bei einer sehr frischen Subarachnoidalblutung mitunter sehr schwierig sein. Die CT-Untersuchung des Kopfes stellt daher die Standarduntersuchung dar.
Gefäßdarstellung zur Abklärung einer Subarachnoidalblutung
Bei einem klinischen Verdacht auf Subarachnoidalblutung (SAB) muss zeitnah eine bildgebende Abklärung erfolgen. In der Regel ist das ein Schädel-CT.
Liegt eine Subarachnoidalblutung vor, muss der Arzt zeitnah die Blutungsquelle identifizieren. Dies ist z.B. mittels CT-Angiographie möglich und dient einer frühen Orientierung, ob ein Aneurysma nachzuweisen ist.
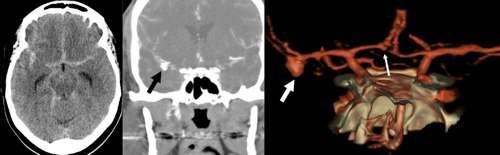
ACT des Schädels und CT-Angiographie mit 3D-Rekonstruktion: 38 Jahre alte Patientin mit SAB HH Grad 2 und Nachweis eines gebluteten Mediaaneurysma rechts (Pfeile, Media = mittlere Hirnarterie) und eines Zweitaneurysma der A. cerbri anterior (vordere Hirnarterie, kleiner Pfeil)
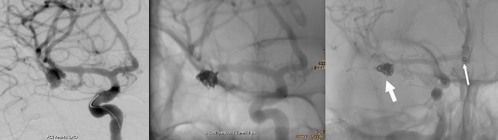
Bleibt die CT-Angiographie negativ und damit ergebnislos, kommt die konventionelle Angiographie (Gefäßdarstellung) zum Einsatz. Sie ist wesentlich genauer.
Dabei wird ein Katheter über ein kleines, kurzes Plastikröhrchen in eine der beiden Leistenarterien eingebracht. Der Arzt schiebt ihn nun bis in die hirngefäßversorgenden Arterien vor und kann diese vom Hals aus selektiv darstellen.
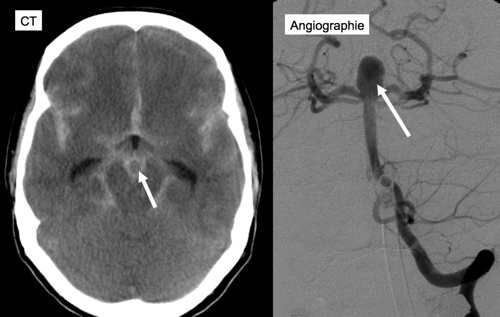
A45 Jahre alter Patient mit in der Computertomographie (CT) nachgewiesener ausgedehnter sich weiß darstellender SAB und Nachweis eines Basilariskopfaneurysma. Der Pfeil markiert das Basilariskopfaneurysma im CT und der Angiographie.
Im Anschluss an die Gefäßdarstellung wird ein interdisziplinäres Gespräch mit den Neurochirurgen gesucht. In Abstimmung mit den beteiligten Spezialisten und dem Patienten kann nun eine passende Therapie erarbeitet werden.
Behandlung einer Subarachnoidalblutung durch das Gefäßsystem
Die Behandlung einer Subarachnoidalblutung durch das Gefäßsystem kann Vorteile gegenüber der offenen, operativen Versorgung mit einem Gefäßclip haben. Eine internationale Studie (ISAT-Studie) konnte dies bei bestimmten Aneurysmen, die geblutet hatten, nachweisen.
Daher werden in großen Zentren mit einer Interventionellen Neuroradiologie und Neurochirurgie 60 - 90 Prozent der gebluteten Hirnaaneurysmen durch das Gefäßsystem behandelt. Die Behandlungen erfolgen in Vollnarkose.
Über das Gefäßsystem wird ein winziger Katheter in die betroffene Halsschlagader vorgeführt. Darüber navigiert der Operateur koaxial einen Mikrokatheter bis in das Aneurysma. Anschließend stopft er das Aneurysma in der Regel mit Platinspiralen regelrecht von innen aus.
Manchmal sind zusätzliche Maßnahmen unter Zuhilfenahme eines Stents (Metallgitternetz oder Gefäßprothese) oder Ballons notwendig. Ansonsten könnten z.B. die Platinspiralen in das Trägergefäß vorfallen dieses dadurch unter Umständen verschließen.
Behandlung einer Subarachnoidalblutung durch eine offene Operation
Bei der Behandlung einer Subarachnoidalblutung durch eine offene Operation wird der Schädelknochen geöffnet (Trepanation). Anschließend sucht der Chirurg das Aneurysma unter dem Mikroskop und schaltet es und unter Sicht mit einem Gerfäßclip aus.
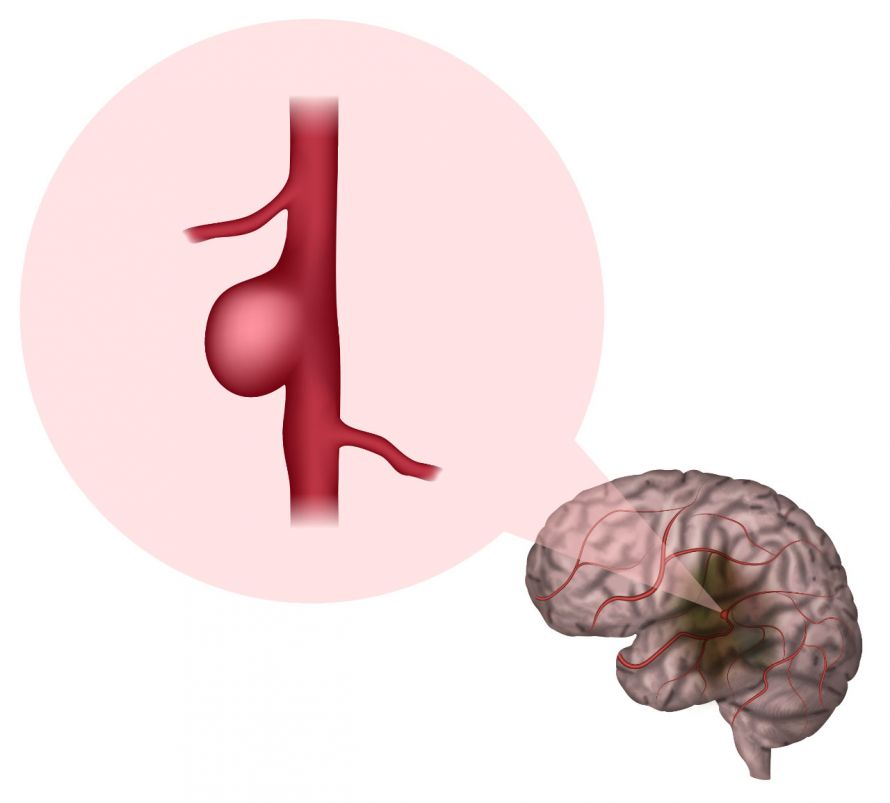
Ein Hirnaneurysma ist eine Aussackung an einer Hirnarterie © maniki | AdobeStock
Begleiterkrankungen einer Subarachnoidalblutung
Begleiterkrankungen, die durch die Subarachnoidalblutung regelhaft auftreten sind:
- Hydrocephalus („Wasserkopf“)
- Vasospasmus (Gefäßkrämpfe)
Hydrocephalus als Begleiterkrankung einer Subarachnoidalblutung
Täglich werden ca. 150 ml Hirnwasser (Liquor) produziert. Aufgrund der Blutungslokalisation verkleben die Liquorräume, so dass die normale Liquorzirkulation nicht in gewohnter Weise erfolgen kann.
Der Liquor kann nicht zu den Bereichen gelangen, wo er vom Blutgefäßsystem wieder aufgenommen wird. Darurch erweitern sich die inneren Hirnwasserräume und können zu einem Hydrozephalus („Wasserkopf“) führen.
Bei 50 bis 55 Prozent der Patienten mit aneurysmabedingter Blutung findet sich ein solcher Hydrozephalus. Er wird akut mit einer von außen eingebrachten Drainage behandelt. Die Methode ist als externe Ventrikeldrainage (EVD) bekannt. Auch ein Plastikkatheter im Lendewirbelsäulenbereich ist möglich, dann spricht man von einer Lumbaldrainage.
Bei nicht-aneurysmabedingten Subarachnoidalblutungen beträgt das Risiko für eine EVD-Anlage lediglich 14 Prozent. Nach ca. zwei Wochen entscheidet sich in der Regel, ob eine dauerhafte Drainage im Sinne eines Shunts erfolgen muss. Der Shunt leitet den Liquor aus den Hirnkammern des Kopfes meistens in den Bauchraum, seltener zum Herzen hin ab.
Vasospasmus (Gefäßkrämpfe) als Begleiterkrankung einer Subarachnoidalblutung
Vasospasmen sind für die hohe Sterblichkeit in der Zeit nach der Behandlung einer Subarachnoidalblutung verantwortlich. In der Regel treten die Vasospasmen vier Tage nach dem Blutungsereignis auf und halten bis zum Tag 10 bis 12 an.
Verursacht werden die Vasospasmen durch Blutabbauprodukte. Die Maßnahmen liegen in erster Linie in der Verbesserung der Hirndurchblutung. Das kann u.a. durch zum Teil exzessives Anheben des Blutdrucks erreicht werden.
Falls alle Maßnahmen fehlschlagen, kann man die betroffenen Gefäßsegmente mechanisch oder medikamentös durch das Gefäßsystem lokal aufdehnen. Dabei ist die medikamentöse Behandlung leider meist nur vorübergehend effektiv und muss ggf. wiederholt werden.
Manchmal belässt man auch einen Mikrokatheter vor Ort, um über einen längeren Zeitraum lokal Medikamente zu verabreichen. Für all diese Maßnahmen gibt es keine gesicherten Studiendaten.
Allerdings kommen diese Maßnahmen erst dann infrage, wenn der Patient gefährdet ist, einen großen Schlaganfall zu erleiden. Dieser könnte zu einem schweren neurologischen Defizit oder zum Tod führen.
Nachsorge nach einer Subarachnoidalblutung
Nach operativer oder endovaskulärer Aneurysmabehandlung nach einer Subarachnoidalblutung sollte eine Kontrolluntersuchung erfolgen.
Eine diagnostische Angiographie mittels Katheter stellt dabei immer noch die Methode mit der besten Detailauflösung dar. Diese wird abhängig vom Befund einmalig oder mehrmals durchgeführt. Meistens erfolgt diese einmalig und nach ca. sechs Monaten.
Gleichzeitig erfolgt eine Untersuchung mittels Kernspintomographie und MR-Angiographie. Die dabei erstellten Bilder werden mit der konventionellen Untersuchung abgeglichen. Sie können darüber hinaus als als Vergleich für weitere Untersuchungen herangezogen werden.
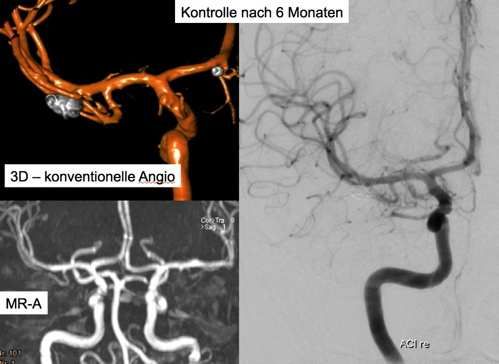
Diese Nachuntersuchungen sind aus zwei Gründen wichtig:
- um den Lokalbefund mit der Frage nach einem Rezidiv (erneutes Auftreten/Wachsen des ursprünglichen Aneurysma) zu kontrollieren, und
- um die anderen Hirngefäße zu überwachen, da das Risiko, ein weiteres Aneurysma zu entwickeln bei ca. 9 bis 10 Prozent liegt.
Bei ca. 20 Prozent der Patienten mit einem Aneurysma kann man von vornherein schon ein weiteres Aneurysma nachweisen. Häufig treten gleich mehreren Aneurysmen gleichzeitig auf, weshalb entsprechende Maßnahmen zur Diagnosesicherung ergriffen werden sollten.
Die Blutungswahrscheinlichkeit eines Zweit-, Dritt- oder weiteren Aneurysms ist auch höher einzuschätzen als ein Aneurysma, das noch nicht geblutet hat.
Aktuell bestehen Empfehlungen (ISUIA-Studie), dass ein Aneurysma ab einer Größe von 7 mm behandelt werden soll. Dies gilt nicht bei Zweitaneurysmen, die aufgrund der hohen Blutungswahrscheinlichkeit wenn möglich alle behandelt werden sollten.
Bei 86 Prozent des eigenen Patientenguts mit gebluteten Aneurysmen waren diese kleiner als 7 mm. Somit müssen bezüglich der Behandlungsindikation bei nicht gebluteten Aneurysmen nicht nur die Größe, sondern auch
- die Morphologie des Aneurysma,
- die Begleiterkranken des Patienten und
- das Alter des Patienten
mit in die Diskussion einbezogen werden.
Sport und andere Aktivitäten nach einer Subarachnoidalblutung
Falls ein Aneurysma vorliegt, sollten sportliche Aktivitäten vermieden werden, die zu einem hohen Blutdruck führen. Dies gilt ebenso für kurzfristigen Anstieg des Hirndrucks wie z.B. beim Pressen beim Stuhlgang oder dem Hochheben sehr schwerer Lasten. Ausdauersport ohne relevanten Blutdruckanstieg ist normalerweise in Ordnung.
Sehr starke Blutdruckanstiege können auch beim Sexualverkehr auftreten, so dass immer wieder Patienten beim Sexualverkehr eine Subarachnoidalblutung erleiden.
Das Fliegen in kleinen Maschinen sollte prinzipiell unterlassen werden, da rasche Druckdifferenzen ein Platzen des Aneurysma fördern könnte. Diese hohen Druckdifferenzen sind in modernen Großraumflugzeugen eher nicht zu erwarten, so dass die Gefahr hierfür sicher als gering einzuschätzen ist. Bei kleineren Flugzeugen kommt das durchaus vor und sollte daher unterlassen werden.
Heilungsaussichten bei einer Subarachnoidalblutung
Eine Subarachnoidalblutung hat bei Vorliegen eines Aneurysma auch heute noch eine hohe Sterblichkeit von 40 bis 50 Prozent. Die Wahrscheinlichkeit, wieder nachzubluten, beträgt
- innerhalb der ersten 24 Stunden ca. 4 Prozent,
- innerhalb von 14 Tagen 20 Prozent und
- innerhalb eines Jahres 50 Prozent.
Da jedes Blutungsereignis mit einer hohen Sterblichkeit einhergeht, sollte zeitnah eine Versorgung des Aneurysma angestrebt werden. Die Behandlungsresultate gehen z.B. bei müdem Behandler mit einer höheren Komplikationsrate einher. Deshalb sollten Eingriffe nur unter bestimmten Gesichtspunkten in der Nacht erfolgen.
Etwa ein Drittel der Patienten überlebt die initiale Blutung nicht. Ca. 15 Prozent sterben an den Folgen der Subarachnoidalblutung und der Behandlung. Das Sterberisiko während der Behandlung beträgt jedoch nur ca. 1 Prozent und tritt dabei in den Hintergrund.
Ungefähr vier Tage nach einer Subarachnoidalblutung entwickeln die Patienten aufgrund der entstehenden Blutabbauprodukte Gefäßkrämpfe (Vasospasmen). Sie können zu Hirndurchblutungsstörungen mit mehr oder weniger großen Schlaganfällen führen.
Von den Überlebenden sind ungefähr 50 Prozent der Patienten mehr oder weniger stark behindert. Ca. 40 Prozent dieser Patienten kehren in ihren Beruf zurück.
Quellen
- Berlis A. Kap. 19. Interventionen Kopf (Therapie). In: Referenz-Reihe Radiologie (RRR) – Neuroradiologie. Hrsg. Jansen, Forsting, Sartor. Georg-Thieme Verlag, 4. Aufl., 2008, S.337- 370.
- Berlis A, Schumacher M. Subarachnoid hemorrhage due to isolated spinal arteries: Rare cases with controversy about the treatment strategy. AJNR Am J Neuroradiol 27:726-727, 2006.
- Weyerbrock A, Woznica M, Rosahl S, Berlis A. Aneurysmal and non-aneurysmal SAH – is initial computed tomography predictive? Röfo, 181:881-7, 2009.
- Woznica M, Rosahl S, Berlis A, Weyerbrock A. Outcome correlates with blood distribution in subarachnoid haemorrhage of unknown origin. Acta Neurochirurgica, 152:417-422, 2010.
















