Das menschliche Rückenmark in der Wirbelsäule wird am unteren Ende dünner und kegelförmiger. An der Spitze dieses als Conus medullaris oder Markkegel bezeichneten Bereichs läuft das Rückenmark fadenförmig aus.
Dieser Endfaden kann durch
- pathologisches (krankhaftes) Fettgewebe,
- Bindegewebe oder
- Narben
an der Wand des Rückenmarkskanals oder am umliegenden Gewebe angeheftet sein. So verursacht es einen zu hohen Zug auf die Nervenfasern. Das kann verschiedene Folgen haben.
In manchen Fällen sind kaum Symptome zu bemerken und der Patient bleibt über lange Zeit oder sogar dauerhaft beschwerdefrei. Häufiger treten aber neurologische, motorische und/oder orthopädische Probleme in unterschiedlicher Ausprägung auf. Kommt es zu Symptomen, spricht man vom „Tethered-Cord-Syndrom“.
Auch der Verlauf der Krankheit ist von Patient zu Patient verschieden. In den meisten Fällen nehmen die Symptome jedoch im Lauf der Zeit zu.
Mögliche Krankheitszeichen sind zum Beispiel:
- Gefühlsstörungen an den Innenseiten der Oberschenkel bis hin zu völliger Gefühllosigkeit in diesem Bereich,
- Reflexanomalien,
- Probleme beim Wasserlassen, Harninkontinenz (mit möglichen Schädigungen der Nieren im weiteren Verlauf),
- sexuelle Störungen, Potenzstörungen,
- Skoliose (Wirbelsäulenverkrümmung),
- Schmerzen in den Beinen oder im unteren Rückenbereich,
- deformierte Füße, Knie- oder Hüftgelenke,
- Spastiken (Lähmungen durch Muskelverkrampfungen) in den Beinen und
- motorische Störungen bis hin zu Lähmungen.
Begleitend können bei einem angeborenen Tethered Cord auch auffällige Hautsymptome auftreten. Dazu gehören zum Beispiel starke Behaarung oder ausgeprägte Muttermale in den Bereichen der Anheftung.
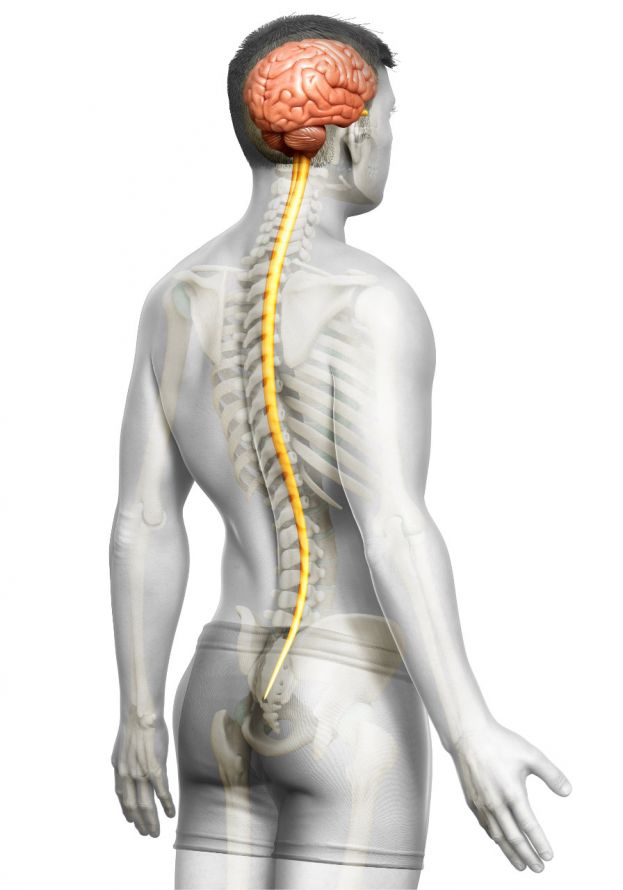
Beim Tethered Cord-Syndrom ist der untere Bereich des Rückenmarks (hier in Gelb dargestellt) an anderen Strukturen angeheftet © pixdesign123 | AdobeStock
Auch deutliche Größenunterschiede der Füße kommen vor.
Desweiteren kann es zu einer Fehlbildung des Großhirns kommen. Folgen sind zum Beispiel ein Hydrocephalus („Wasserkopf“) oder eine Fehllage bestimmter Hirnteile. Das kann in späteren Jahren zu unterschiedlichen Problemen wie
- Schmerzen,
- neurologischen Ausfällen oder
- Störungen der Vitalfunktionen
führen.
Unter einem primären Tethered Cord versteht man nur Anheftungen, die durch angeborene Fehlbildungen entstehen. So kann das Krankheitsbild zum Beispiel Teil der Rückenmissbildung Spina bifida (offener Rücken) sein.
Als sekundäres Tethered Cord bezeichnet man Zustände, die erst im Verlauf des Lebens entstanden sind. Gründe dafür können Operationen oder Unfälle sein. So kann Tethered Cord auch erst beim Verschließen der oben erwähnten Fehlbildung Spina bifida auftreten oder durch Verwachsungen nach Verletzungen bedingt sein.
Der Verdacht auf Tethered Cord kann bereits in der Schwangerschaft aufkommen. So können auffällige Befunde bei Fruchtwasser- oder Ultraschalluntersuchungen auf Tethered Cord hinweisen.
Nach der Geburt sind drei unterschiedliche diagnostische Methoden möglich.
- die Sonographie, also eine Ultraschalluntersuchung (diese Diagnoseform kommt vor allem bei Neugeborenen infrage),
- die Myelographie, eine besondere Form der Computertomographie, die speziell für die Darstellung des Rückenmarkskanals und der umgebenden Strukturen gedacht ist
- die Magnetresonanztherapie (MRT).
Der Aussagewert dieser Verfahren ist etwa gleichwertig. Damit lassen sich auch weitere Fehlbildungen oder eine mögliche Beteiligung des umliegenden Gewebes feststellen.
Nur mittels Operation lässt sich ein Tethered Cord wirklich ursächlich behandeln. Im Rahmen der OP löst der Chirurg möglichst alle Verwachsungen und Verklebungen, sodass der Zug auf die Nervenfasern verschwindet. Dadurch bessern sich die neurologischen, motorischen und orthopädischen Probleme, bzw. sie verschlechtern sich zumindest nicht weiter.
Das Operationsverfahren wird Myelolyse genannt, was übersetzt „Lösung des Rückenmarks“ bedeutet.
Für wen die Operation infrage kommt, wird unterschiedlich beurteilt. Bei Kindern führt man die Operation häufig vorbeugend durch, damit größere Probleme während des Wachstums gar nicht erst entstehen. Manche Ärzte vertreten jedoch die Ansicht, dass eine OP nur erfolgen sollte, wenn behandlungsbedürftige Symptome auftreten.
Die Myelolyse ist eine zeitaufwändige Operation, die je nach individueller Ausprägung des Tethered Cord mehrere Stunden dauern kann.
Der Chirurg befreit und isoliert in einem mikrochirurgischen Eingriff das Rückenmark vollständig mitsamt seinen Wurzeln. Der Endfaden wird durchtrennt. Dann entfernt er sämtliche überflüssigen Gewebebestandteile, wie zum Beispiel
- Vernarbungen,
- pathologisches Bindegewebe oder
- Fettgewebeeinlagerungen.
Um neue Verwachsungen zu verhindern, sollte sich das Rückenmark in einem möglichst großen Liquorraum bewegen können. Der Liquorraum ist der Bereich, der mit Rückenmarksflüssigkeit gefüllt ist.
Die Erfolgschancen der Operation sind vorher nur schwer abzuschätzen, da der Nutzen sich oft erst im weiteren Verlauf zeigt. In den meisten Fällen verhindert die OP eine weitere Verschlechterung. Es kann aber durchaus auch vorkommen, dass sich bestehende Probleme deutlich verbessern. Die Chancen hierfür sind besonders hoch, wenn die Operation im frühen Kindesalter durchgeführt wird.
Allerdings gibt es auch Fälle, in denen sich Beschwerden durch die Operation verschlimmern.
Eine Myelolyse-Operation ist immer mit einem stationären Aufenthalt im Krankenhaus verbunden. Er dauert zwischen sieben und 12 Tagen. An diesen Krankenhausaufenthalt schließt sich eine häusliche Erholung von etwa 14 bis 28 Tagen an.
Insgesamt beläuft sich die Zeit der Arbeits- bzw. Schulunfähigkeit auf durchschnittlich 32 Tage.
Es dauert je nach Einzelfall sechs Wochen bis drei Monate, bis der Patient seinen gesundheitlichen Zustand von vor der OP wieder erreicht. In dieser Zeit unterzieht er sich meistens physiotherapeutischen Maßnahmen. Sie können den Heilungsprozess und die Endergebnisse deutlich verbessern.









































