Traditionell erfolgten Hüft-Operationen bis vor einigen Jahren zumeist über recht große Hautschnitte seitlich oder hinten am Hüftgelenk. Der große Nachteil dieser Techniken besteht in der Notwendigkeit von Verletzung oder Schädigung von Weichteilstrukturen und Muskulatur. Nicht selten kam es zu Blutungen oder Wundheilungsstörungen im Operationsgebiet.
Minimal-invasive Operationen an der Hüfte haben sich über die vergangenen zehn Jahre stetig weiterentwickelt und sind insbesondere durch eine kleine Schnittführung und die vollständige Schonung der so wichtigen Muskelstrukturen charakterisiert.
Die am meisten verwendete minimal-invasive Technik am Hüftgelenk ist die sogenannte Hüftspiegelung bzw. Hüftarthroskopie. Man spricht hierbei auch von einer Schlüssellochtechnik unter Zuhilfenahme einer Kamera. Über einen kleinen Hautschnitt führen die Chirurgen endoskopische Sonden und Operationsbestecke ein. An der Spitze des Endoskops befindet sich eine Lichtquelle. Das Bild der Kamera wird live und vergrößert auf einen Monitor übertragen.
Dabei kann beispielsweise überschüssiger Knochen entfernt werden oder Verletzungen der Gelenklippe behandelt werden. Das Einbringen eines künstlichen Hüftgelenkes ist jedoch über die Schlüssellochtechnik so nicht möglich. Dennoch haben sich in der modernen Endoprothetik ebenfalls besonders weichteil-schonende Verfahren entwickelt.
Minimal-invasive Zugänge beim Gelenkersatz am Hüftgelenk finden heute, im Gegensatz zu früher, zumeist von vorne (AMIS) oder von vorne-seitlich (ALMIS) statt. Hier finden sich sogenannte Muskellücken oder Intervalle. Die Muskulatur wird nicht mehr durchtrennt oder beschädigt um Zugang und Sicht zum Gelenk zu erhalten, sondern spezielle Haken werden genutzt, um die Muskulatur zur Seite zu drängen. So lässt sich über einen kleinen Hautschnitt und ohne Muskeltrauma gewebeschonend operieren.
Der Vorteil dieser Methode ist, dass der große Schnitt wegfällt und die Operationswunde deutlich kleiner ist. Die Muskulatur wird nicht geschädigt. Das bedeutet
- weniger Schmerzen für den Patienten,
- eine schnellere Heilung und
- ein geringeres Infektionsrisiko.
Nach einer minimal-invasiven OP kann der Patient meist direkt nach dem Eingriff mobilisiert werden, schon früh selbstständig aufstehen und rasch mit einer Physiotherapie beginnen.
Besonders geeignet ist eine minimal-invasiv durchgeführte OP für
- jüngere, noch berufstätige Patienten und
- ältere Menschen, die schneller wieder mobil sein möchten.
In diesen Techniken spezialisierte Chirurgen operieren heute nahezu alle Patienten über minimal-invasive Zugänge.
Die häufigste Ursache für Schäden am Hüftgelenk sind altersbedingte Verschleißerscheinungen: Ab etwa dem 30. Lebensjahr nutzt sich das Hüftgelenk immer stärker ab. Bei der sogenannten Hüftarthrose (Coxarthrose) kommt es zum starken Verschleiß der dünnen Gelenkknorpelschichten im Hüftgelenk.
Dieser Verschleißprozess beschleunigt sich durch
- Sportschäden,
- Unfälle,
- Haltungsschäden sowie
- Überbelastungen der Gelenke.
Am Ende dieses Abbauprozesses stehen starke Schmerzen bei der Bewegung sowie zunehmende Bewegungseinschränkungen.
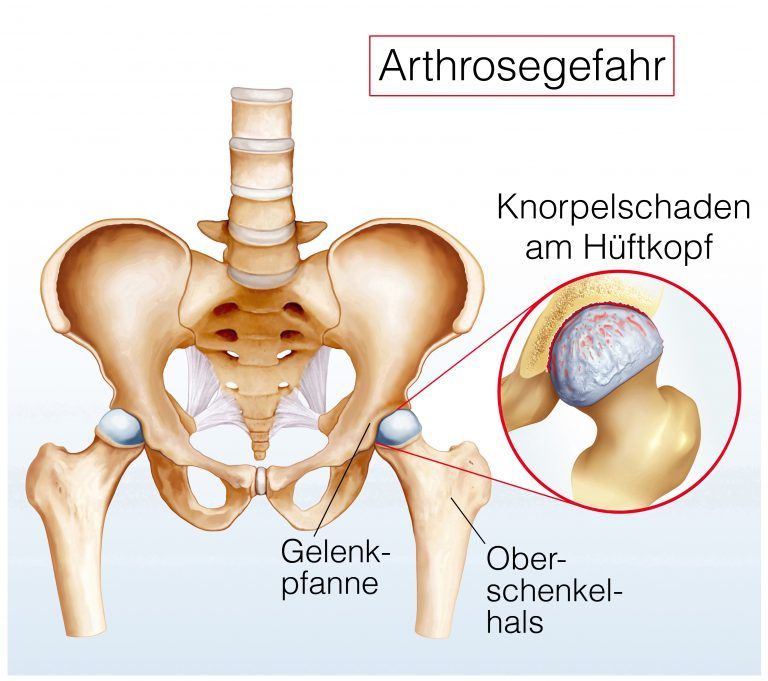
Hüftarthrose gehört zu den häufigsten Gründen für eine minimal-invasive Hüft-OP © Henrie | AdobeStock
Starke Hüftgelenkschmerzen lassen sich in der Regel eine Zeit lang mithilfe von schmerzlindernden Medikamenten kontrollieren. Auch Physiotherapie und alternative Heilverfahren, wie beispielsweise die Akupunktur, helfen in erster Linie dabei, Schmerzen zu lindern.
Wirken solche konservativen Therapien jedoch nicht mehr, steigt der Leidensdruck der Patienten. Dann sollte auch der Einsatz eines künstlichen Hüftgelenks (Hüft-Endoprothese, Hüft-TEP) erwogen werden.
Gemäß aktueller Leitlinie sind Sie für eine Operation zum Einsatz eines künstlichen Hüftgelenks geeignet, wenn:
- ein erheblicher Strukturschaden im Hüftgelenk vorliegt (Coxarthrose mindestens Kellgren/Lawrence Grad 3 oder Hüftkopfnekrose mindestens ARCO III c),
- konservative Behandlungsversuche (Schmerzmittel, Bewegungstherapie, Gewichtsreduktion) nach einer mindestens dreimonatigen Phase zu keiner ausreichenden Verbesserung geführt haben,
- trotz konservativer Therapiemaßnahmen ein hoher Leidensdruck besteht, der sich in hüftbezogenen Beschwerden, Bewegungseinschränkungen sowie in einer verringerten gesundheitsbezogenen Lebensqualität äußert.
Kontraindikationen, also Gründe, die gegen eine OP sprechen, sind gemäß Leitlinien:
- aktive Infektionen und Entzündungen,
- akute oder chronische Begleiterkrankungen mit höherem Sterblichkeitsrisiko,
- sowie ein Body-Mass-Index (BMI) von > 40.
Im Zusammenhang mit diesen Faktoren besteht ein erhöhtes Risiko für Wundheilungsstörungen und Komplikationen nach der OP. Die Ärzte lehnen dann eine OP ggf. zunächst ab und beraten hinsichtlich einer Gewichtsreduktion. Das gleiche gilt für die minimal-invasive Methode.
In den vergangenen Jahren gewann die minimal-invasive Hüft-OP bei Patienten an Beliebtheit und wird auch immer öfter nachgefragt.
Allerdings eignet sich die minimal-invasive Hüftgelenk-Operation nicht für jeden Patienten. Ob eine minimal-invasive Hüft-OP infrage kommt, hängt
- vom gesundheitlichen Zustand des Patienten,
- von der Art der Verankerung der Endoprothese im Knochen und
- dem Ausmaß des Schadens im Hüftgelenk
ab.
Weniger geeignet ist die minimal-invasive Hüft-OP vor allem bei Patienten mit
- Voroperationen am Hüftgelenk,
- Knochendeformitäten,
- Vernarbungen im Bereich des Operationsgebietes,
- extremem Übergewicht.
Die minimal-invasive Hüft-OP wird unter Narkose durchgeführt.
Anders als bei der konventionellen Hüftgelenk-OP schneidet der Chirurg nun nicht einfach lang durch Haut und Muskeln. Stattdessen schiebt er Muskeln, Sehnen und Nervenbahnen so weit wie möglich zur Seite, um das Hüftgelenk zu erreichen. Beim minimal-invasiven Operationsansatz müssen also keine Muskelstränge durchtrennt werden. Das Muskeltrauma bleibt für den Patienten also klein.
Über den kleinen Hautschnitt wird das Gelenk dargestellt. Der Chiurug durchtrennt den Schenkelhals und entfernt den verschlissenen Hüftkopf.
Nun bearbeitet er die Hüftpfanne und den Oberschenkelknochen so, dass ein künstliches Hüftgelenk eingesetzt werden kann. Dazu werden Gelenkpfanne und Schaft implantiert.
Diese bestehen bei zementfreien Implantaten in der Regel aus Titan. Bei Gelenkanteilen, die sich gegeneinander bewegen (Gleitpaarungen), kann zwischen Keramik oder Polyethylen gewählt werden. Der Hüftkopf ist heutzutage meist aus Keramik.
Nach einem kurzen Funktionstest zur Beweglichkeit des künstlichen Hüftgelenks wird die Wunde gespült und vernäht.
Kurzschaftprothesen von Vorteil bei minimal-invasiven Zugängen
Das Ziel einer weichteil- und muskelschonenden Implantation über einen kleinen Hautschnitt lässt sich entscheidend besser durch die Nutzung von Kurzschaftprothesen erreichen, als mit herkömmlichen Geradschaftprothesen. Kurzschaftprothesen können durch ihre kurze und runde Form besser „um die Kurve“ eingebracht werden. Dies vereinfacht die Hüft-Operation für einen erfahrenen Chirurgen deutlich. Da sich die Technik der Implantation von Kurzschaftprothesen jedoch von den konventionellen Schäften unterscheidet, sollten Patienten stets einen Hüftspezialisten mit viel Erfahrung auf diesem Gebiet aufsuchen.
Die Operation verläuft an speziellen Zentren für Orthopädie und Hüftgelenkschirurgie in der Regel meist ohne größere Komplikationen. Bereits am Tag des Eingriffs können und sollen die Patienten mit einer Bewegungstherapie beginnen und werden mobilisiert.
Das selbständige Gehen mittels Gehhilfen ist somit zumeist sehr früh möglich. Auf Gehhilfen ist der Patient in den ersten Wochen zunächst angewiesen.
Eine gute Rehabilitation beeinflusst zudem entscheidend den Erfolg der minimal-invasiven Hüft-OP. Heute ist eine stationäre Rehabilitation zumeist nicht mehr notwendig. Insbesondere junge Patienten profitieren in der Regel mehr von einer individuell abgestimmten ambulanten Nachbehandlung.



































