Schauen wir uns zunächst die Anatomie des Herzens an. Die Aortenklappe bildet den Übergang von der linken Herzkammer zur Hauptschlagader (Aorta) (Abb.1).
Das in der Lunge mit Sauerstoff angereicherte Blut wird aus der linken Herzkammer mit Hochdruck in den Körper gepumpt. Es strömt bei einer gesunden Aortenklappe gleichmäßig durch diese hindurch.
Nach jedem Auswurf (Systole), der als Pulswelle zu tasten ist, schließt sich die Aortenklappe wieder (Diastole).
Die Aortenklappe besteht aus drei zarten segelförmigen Taschen (Abb. 2). Die Öffnungsfläche einer gesunden Aortenklappe beträgt 3–4 cm². Bei einem Erwachsenen fließen in Ruhe - je nach Körpergröße und Gewicht - ca. 4-5 L/Minute durch die Aortenklappe.
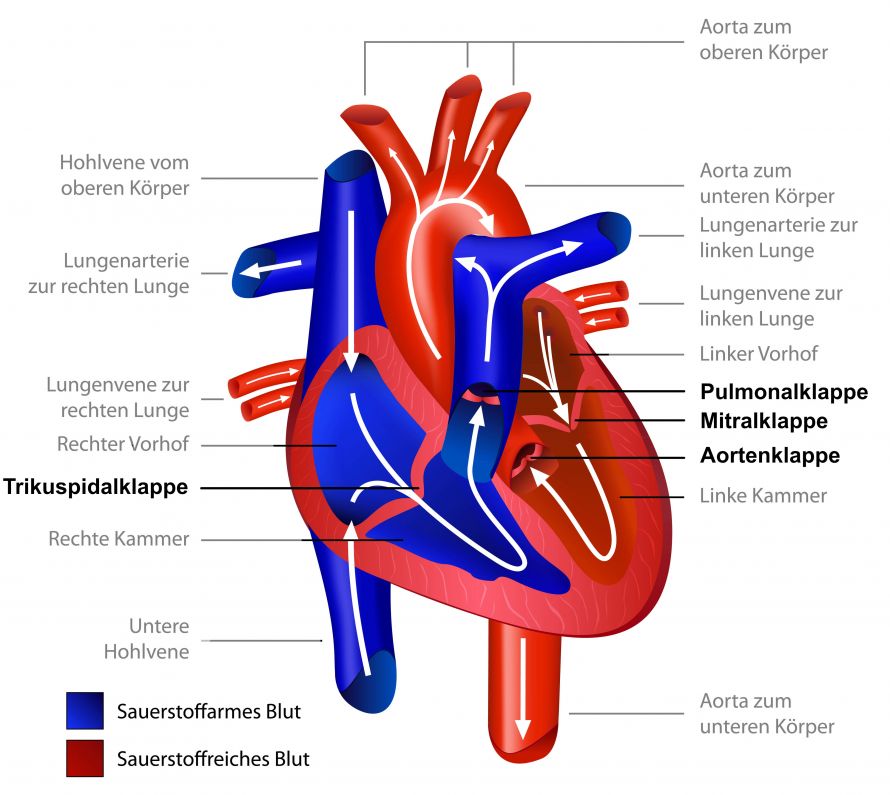
Abb. 1: Schema des menschlichen Herzens und der Herzklappen © bilderzwerg | AdobeStock
Wenn sich Taschen der Aortenklappen nicht mehr vollständig öffnen, spricht man von einer Aortenklappenstenose. Sie ist eine Folge von Versteifungen und Verkalkungen der Taschen (Abb 3). Die linke Herzkammer muss zunehmend höheren Druck erzeugen, um die gleiche Menge an Blut durch die Verengung zu pumpen.
Eine Aortenklappenstenose gilt als schwer, wenn die verbliebene Öffnungsfläche weniger als 1 cm² beträgt. Je geringer die verbliebene Öffnungsfläche, desto höher die Blutfluss-Geschwindigkeit und der Druckunterschied vor und nach der Aortenklappe (mittlerer Druckgradient).
Das Herz reagiert auf die Druckbelastung zunächst mit einer Verstärkung des Herzmuskels (Hypertrophie). Wenn die Aortenklappenstenose lange besteht, kann neben der Hypertrophie auch eine Vergrößerung des linken Ventrikels (Dilatation) entstehen.
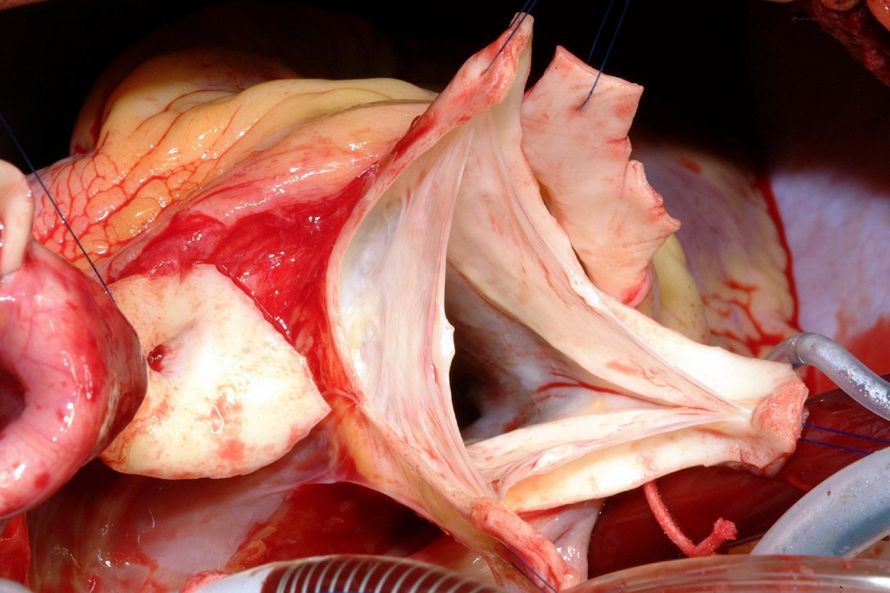
Abb. 2: Aortenklappe mit den 3 zarten Taschen, in geöffnetem Zustand (Aufnahme von Prof. Dr. med. Alexander Albert während einer Aortenklappenrekonstruktion nach DAVID)
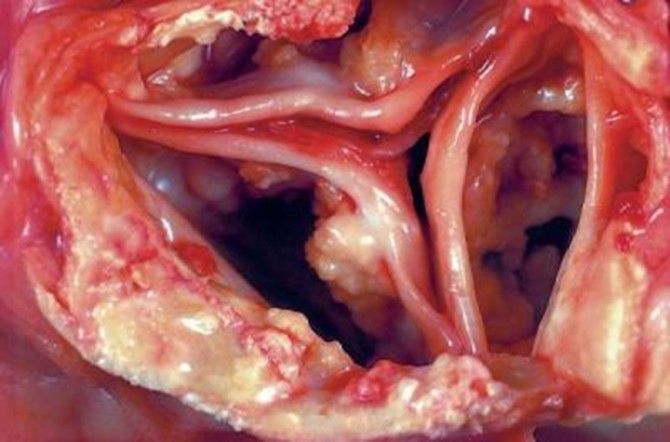
Abb. 3: Stenostische Aortenklappe mit 3 Taschen, die durch Kalkeinlagerungen und Verdickung steif geworden sind und sich nicht mehr richtig öffnen.
Für eine Aortenklappenstenose können verschiedene Ursachen verantwortlich sein. Zunächst unterscheidet man zwischen angeborenen und im Laufe des Lebens erworbenen Aortenklappenstenosen. Nur zehn Prozent aller Aortenklappenstenosen bestehen bereits bei der Geburt. In den meisten Fällen entwickelt sich die Herzerkrankung erst im Laufe des Lebens.
Aortenklappenstenosen treten am häufigsten bei älteren Menschen nach dem 60. Lebensjahr auf. Verschiedene Faktoren begünstigen altersbedingte Verschleißprozesse. Diese führen zu bindegewebigem Umbau und Verkalkung der Klappentaschen. Begünstigend für ein schnelleres Fortschreiten dieses nicht gänzlich geklärten Prozesses sind:
Eine Aortenklappenstenose entwickelt sich schleichend und bleibt in der ersten Phase meist symptomfrei. Deshalb ist es nicht ungewöhnlich, dass Aortenklappenstenosen über Jahre hinweg unbemerkt bleiben und erst im Rahmen von Routineuntersuchungen auffallen.
Im frühen Stadium treten Beschwerden nur bei körperlicher Belastung auf. Das Herz ist bei stärkerer Anstrengung nicht mehr in der Lage, ausreichend Blut durch die Stenose zu pumpen. Wenn im Gehirn zu wenig Blut ankommt, zeigt sich das als Schwindel und Benommenheit. Dies kann sogar zu einem kurzzeitigen Bewusstseinsverlust (Synkope) führen.
Die zunehmende Verdickung des Herzmuskels führt zu einem muskulären und bindegewebigen Umbau des Herzens (negatives Remodeling). Ab einer gewissen Dicke des Muskels kann dieser nicht mehr ausreichend mit Sauerstoff versorgt werden. Dies führt ähnlich wie bei der koronaren Herzerkrankung zu
- Druckgefühlen in der Brust,
- Beklemmung oder
- starken Schmerzen (Angina pectoris).
Zudem wird das Herz steifer und weniger dehnbar (verminderte Compliance).
Daher muss der Vorhof einen immer höheren Druck aufbringen, um die linke Herzkammer zu dehnen und zu füllen. Dies führt zu einer krankhaften Vergrößerung (Dilatation) sowie zu muskulären und bindegewebigem Umbau des Vorhofs.
Das ruft Herzrhythmusstörungen - insbesondere das Vorhofflimmern - hervor. Der Umbau des gesamten Herzens erhöht auch das Risiko ventrikulärer (maligner) Rythmusstörungen. Diese wiederum können Bewusstseinsverluste bedingen.
Im späteren Stadium vergrößert sich das gesamte Herz und die Herzleistung nimmt ab. Dann staut sich das Blut auch in die Lunge zurück, was zu Luftnot führt, bis hin zum Lungenödem. Die Luftnot als Symptom einer Herzinsuffizienz geht unbehandelt mit einer sehr schlechten Prognose einher.
Aortenklappenstenosen erzeugen ein charakteristisches Herzgeräusch. Mediziner können das Geräusch bereits bei einer Routine-Untersuchung mit dem Stethoskop hören und eine Verdachtsdiagnose stellen.
Die Diagnose wird durch eine Ultraschalluntersuchung des Herzens (Echokardiographie) gesichert.
Die Schwere der Aortenklappenstenose wird folgendermaßen eingeteilt:
| Aortenklappen-stenose |
Leichte Stenose |
Mittlere Stenose |
Hochgradige Stenose |
| Max. Fluss-geschwindigkeit, m/sec |
<2,5 |
2,5-3 |
3-4 |
>4 |
| Mittlerer Druckgradient, mmHG |
Kein Gradient |
<20 |
20-40 |
>40 |
| Öffnungsfläche der Aortenklappe |
3-4 cm² |
>1,5 |
1-1,5 |
<1 |
Für die Prognose ist auch die Herzfunktion von Bedeutung (Auswurffraktion des linken Herzens - Ejektionsfraktion (EF)):
- Normal ≥ 55%
- Mittelgradig eingeschränkt 30-55%,
- Hochgradig eingeschränkt < 30%
Die Standardtherapie bei einer Aortenklappenstenose ist die Operation.
Herzklappeninsuffizienzen (Undichtigkeiten) können häufig rekonstruiert werden können. Bei den Stenosen sind typischerweise die Segel bzw. Taschen durch Entzündung und Degeneration zerstört. Sie öffnen sich nicht mehr adäquat.
Demnach ist bei einer (erworbenen) Aortenklappenstenose immer ein Ersatz der Herzklappe notwendig.
Zeitpunkt des Herzklappenersatzes
Einen Herzklappenersatz ist bei einer schweren Aortenklappenstenose mit zusätzlichen typischen Symptomen nötig. Dies können auch Symptome sein, die erst bei Belastung auftreten.
Manchmal hat der Patient wenige oder keine Symptome, aber das Herz zeigt bereits deutliche Schäden als Folge der Aortenklappenstenose (EF <50%). Dann ist ebenfalls eine OP notwendig.
Manchmal ist die Schwere der Aortenklappenstenose nicht gut feststellbar. Das ist zum Beispiel der Fall, wenn die Herzfunktion deutlich eigeschränkt ist. Dann sind Spezialuntersuchungen beim Kardiologen notwendig, um die schwere der Aortenklappenstenose zu bestimmen.
Mögliche Verfahren: Chirurgisch-offen, Chirurgisch- Minimal-invasiv oder TAVI?
Klassischerweise erfolgt der Aortenklappenersatz durch eine Operation am offenen Herzen.
Der Zugang zum Herzen erfolgt dabei über eine Längs-Öffnung des Brustbeins [Abb. 6, Sternotomie]. Der Patient wird an eine Herz-Lungen-Maschine angeschlossen. Diese übernimmt die Funktionen des Herzens und der Lunge während der OP. Auf diese Weise wird das Herz "stillgelegt" und der Chirurg kann sicher daran arbeiten.
Der Chirurg entfernt dann die alten, erkrankten Bestandteile der Aortenklappe und näht danach eine Prothese ein.
Der Vorteil der Operation am offenen Herzen ist, dass der Operateur eine direkte und klare Sicht auf die Aortenklappe hat.
Dieselbe Operation kann in spezialisierten Zentren auch minimal-invasiv erfolgen. Hiermit ist entweder nur die Teildurchtrennung des Brustbeins gemeint [Abb 7, partielle Sternotomie], oder ein seitlicher Zugang durch Spreizung der Rippen.
Heutzutage erfolgt der Ersatz der Aortenklappe zunehmend minimal-invasiv, jedoch ohne Herz-Lungen-Maschine. Von großer Bedeutung ist hier das sogenannte katheterbasierte Verfahren (TAVI). Es ist kein chirurgisches Verfahren im klasseischen Sinne.
Dabei wird die neue Herzklappen-Prothese über die Leiste [Abb 9 transfemorale TAVI] oder zwischen den Rippen durch die Herzspitze [Abb 10 transapikale TAVI] implantiert.
Der Aortenklappenersatz mittels transfemoraler TAVI kann am wachen Patienten durchgeführt werden.
Wann TAVI, wann nicht?
TAVI werden derzeit für
- ältere Patienten (> 75 Jahre) und/oder
- Patienten mit mehreren Begleiterkankungen und/oder
- Patienten mit erhöhtem OP-Risiko
empfohlen.
Für jüngere Patienten liegen noch zu wenige Erfahrungen vor. Darüber hinaus wird der Arzt noch verschiedene technische Aspekte berücksichtigen, die für oder gegen TAVI sprechen.
Für TAVI sprechen:
- Voroperationen am Herzen
- verkalkte Gefäße
Gegen TAVI sprechen gewisse anatomische Eigenschaften
- der Aortenklappe,
- der Aortenwurzel und
- der Herzkranzgefäße.
TAVI-Prothesen sind biologische Prothesen. Deswegen wird man bei Patienten unter 50 bis 60 Jahren eine mechanische Prothese einsetzen oder die Ross-Operation durchführen.
Biologische oder mechanische Prothesen?
Der Patient kann bei nicht-TAVI-Verfahren zwischen biologischen und mechanischen Prothesen entscheiden (s. Abb. 4 und 5). TAVI-Prothesen sind immer biologische Prothesen. Biologische Prothesen werden aus den Herzklappen oder Herzbeuteln vom Schwein oder Rind hergestellt. Das Material wird so verändert, dass es vom Immunsystems des Körpers akzeptiert und sehr gut angenommen wird.
Der Nachteil dieser Prothesen ist, dass sie insbesondere bei jüngeren Patienten wieder sehr schnell verschleißen. Sie sind ideal für Patienten über 70 Jahre, wo sie voraussichtlich über 20 Jahre halten werden.
Allerdings gibt es heutzutage bei Verschleiß und Auftreten einer neuen Aortenklappenstenose andere Möglichkeiten. Mit dem sogenannten Valve-in-Valve-Verfahren kann ohne erneute Operation als TAVI behandelt werden.
Mit der Perspektive, eine erneute Operation zu vermeiden, werden heutzutage biologische Prothesen sogar bei Patienten zwischen 50 und 60 Jahren empfohlen. Mit jeder neuen TAVI wird die Öffnungsfläche allerdings immer kleiner. So kann man diese Valve-in-Valve Prozedur in der Regel nur einmal durchführen.
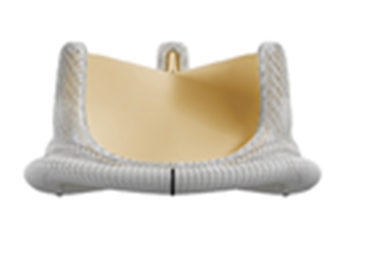
Abb. 4: Biologische Herzklappe aus Material vom Rind (mit freundlicher Überlassung der Fa. Edwards)

Abb. 5: Mechanische Herzklappe (mit freundlicher Überlassung der Fa. Medtronic)
Für Patienten < 50 bis 65 Jahre werden mechanische Prothesen empfohlen. Diese bestehen aus robustem Carbon-haltigen Material und halten theoretisch ewig. Auf dieser künstlichen Oberfläche bilden sich aber leicht Blutgerinnsel, die zu Verstopfungen der Prothese und Schlaganfällen führen können.
Daher müssen die Patienten lebenslang eine blutverdünnende Medikamente - in der Regel Marcumar bzw. Warfarin – einnehmen. Das Problem der Marcumar-Therapie ist, dass es bereits bei leichten Verletzungen zu schweren Blutungen kommen kann. Gefürchtet sind hier vor allem Hirnblutungen.
Das Risiko schwerer Blutungen ist mit 1-2 % pro Jahr nicht so hoch. Aber insbesondere bei jüngeren Patienten kumuliert das Risiko über die Jahrzehnte. Insbesondere für sportliche Patienten oder solche mit körperlich anstrengenden Berufen kann diese Marcumar-Therapie zu deutlichen Einschränkungen der Lebensqualität führen.
Mechanische Prothesen können bei entsprechender Erfahrung auch minimal-invasiv über die Rippen (antero-laterale Minithorakotomie) eingesetzt werden. Verständlicherweise geschieht das nie als TAVI, weil sie nicht gefaltet werden können.
Eine (wirklich) biologische Lösung für junge Leute: die Ross-Operation?
Dies bedeutet für jüngere Patienten, dass weder die biologische noch die mechanische Prothese eine wirklich gute Lösung darstellt.
Als Alternative bietet sich die Ross-Operation an. Bei dieser wird die Aortenklappe durch einen körpereigene Herzklappe, die Pulmonalklappe, ersetzt. Diese liegt zwischen dem rechten Herz und dem Lungenkreislauf. Sie ist in diesem Niederdruckkreislauf deutlich weniger Blutdruck und Belastungen ausgesetzt als die Aortenklappe und daher etwas zarter. Ansonsten ist sie anatomisch wie die Aortenklappe aufgebaut.
Sie wird während der Operation herauspräpariert und anstelle der erkrankten Aortenklappe eingenäht. Die Pulmonalklappe (pulmonaler Autograft) besitz alle Eigenschaften einer natürlichen Herzklappe. Sie braucht daher keine Blutverdünnung und unterliegt keinem Verschleiß. Sie ist somit eine wirkliche biologische Prothese.
Die Operation wird auch bei Kindern mit Aortenklappenstenose durchgeführt, wo sie dann sogar mitwächst.
Wo die Pulmonalklappe entnommen wurde, wird ein sogenannter Homograft eingesetzt. Dieser stammt von einem verstorbenen Menschen und wird vor der Operation von spezialisierten Homograft-Banken zur Verfügung gestellt.
Dieser Homograft ist im Pulmonalis-Stromgebiet weniger Belastungen ausgesetzt. Deshalb halten sie dort wesentlich länger, als wenn man sie direkt in die Position der Aortenklappe einsetzten würde.
Die Ross-Operation ist recht kompliziert und wird nur von wenigen Operateuren mit jahrelanger Erfahrung darin angeboten.
Die komplette Sternotomie ist das Standardverfahren für die Fälle, die für eine TAVI nicht in Frage kommen. Diese Fälle sind also jüngere Patienten ohne wesentlich erhöhtes Operationsrisiko.
In den meisten Fällen käme bei diesen Patienten alternativ auch eine minimal-invasive Operation als anterolaterale Mini-Thorakotomie in Frage (s.u.).
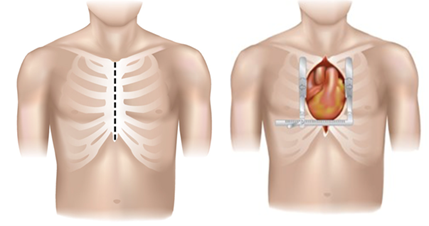
Abb. 6: Klassische Sternotomie, Bildquelle [https://adultct.surgery.ucsf.edu/conditions--procedures/minimally-invasive-aortic-valve-surgery.aspx]: “Minimally-invasive Cardiac Surgery” von Tobias Deuse, M.D.
Die partielle Sternotomie
Für welche Patienten ist das Verfahren geeignet?
Viele Chirurgen führen dieses Verfahren nicht mehr durch. Dadurch, dass das Sternum eröffnet wird, besteht auch hier das Risiko von Instabilitäten und Problemen in diesem Bereich.
Als wirklich minimal-invasive Alternative zur Operation über eine Sternotomie bevorzugen Chirurgen die antero-laterale Mini-Thorakotomie ganz ohne Öffnung des Brustbeins (s.u.).
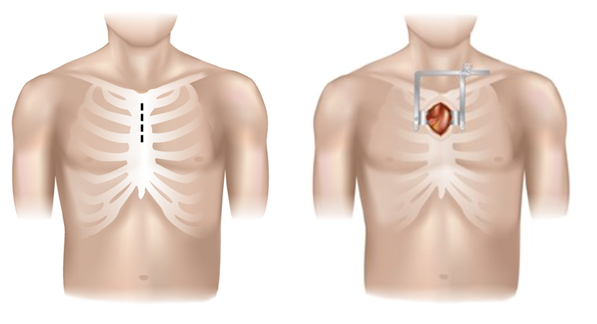
Abb. 7: Die partielle Stenotomie, Bildquelle [https://adultct.surgery.ucsf.edu/conditions--procedures/minimally-invasive-aortic-valve-surgery.aspx]: “Minimally-invasive Cardiac Surgery” von Tobias Deuse, M.D.
Die anterolaterale Mini-Thorakotomie
Die anterolaterale Mini-Thorakotomie bedeutet die Öffnung des Brustkorbs nahe des Brustbeins zwischen der zweiten und dritten Rippe.
Der Operateur gelangt bei der MIC-Operation über einen kleinen Schnitt zwischen den Rippen zum Herzen. Dabei wird das Brustbein nicht geöffnet.
Die Herz-Lungen-Maschine wird über die Femoralgefäße (Beinarterien und -venen) durch eine Punktion (ohne Schnitt) angeschlossen.
Für welche Patienten ist das Verfahren geeignet?
In der Hand des Erfahrenen können nahezu alle Aortenklappenoperationen über diesen Zugang durchgeführt werden. Es kommt dann zum Einsatz, wenn einen TAVI-Prozedur nicht in Frage kommt (s.u.).
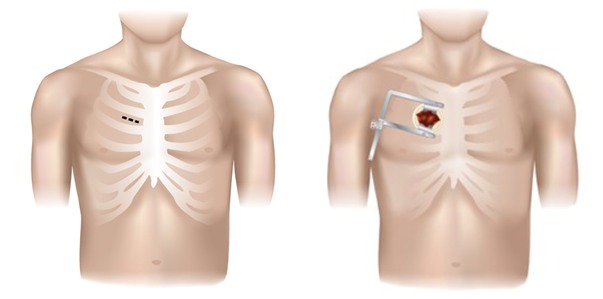
Abb. 8: Die anterolaterale Mini-Thorakotomie, Bildquelle [https://adultct.surgery.ucsf.edu/conditions--procedures/minimally-invasive-aortic-valve-surgery.aspx]: “Minimally-invasive Cardiac Surgery” von Tobias Deuse, M.D.
Die Transkatheter-Klappenimplantation (TAVI)
Transfemorale TAVI
Bei der TAVI-Operation wird eine biologische Aortenklappe auf auf einer Katheterspitze befestigt. So schiebt der Operateur sie bis zum Herzen vor und befestigt sie mittels Dehnung in der Aortenklappenposition.
Das TAVI-Verfahren wurde für folgende Patienten entwickelt:
- hochgradige Aortenklappenstenose
- Notwendigkeit eines Herzklappenersatzes
- Risiko eines klassischen Aortenklappenersatzes zu hoch
Der Eingriff erfolgt in einem sogenannten Hybrid-Operationssaal. Er vereint die Möglichkeiten eines Herzkatheterlabors (bewegliche Röntgenanlage) und die Ausstattung eines Operationssaals.
Bei diesem TAVI-Verfahren ist das Durchtrennen des Brustbeins und die Nutzung der Herz-Lungen-Maschine nicht nötig. Der Katheter wird meist über die Leistenarterie bis ins Herz vorgeschoben (transfemoral).
Die transfemorale TAVI ist mittlerweile der Gold-Standard der Behandlung der Aortenklappenstenose bei
- älteren Patienten oder
- solchen mit erhöhtem Operationsrisiko.
Der Eingriff kann unter Narkose oder am wachen Patienten durchgeführt werden.
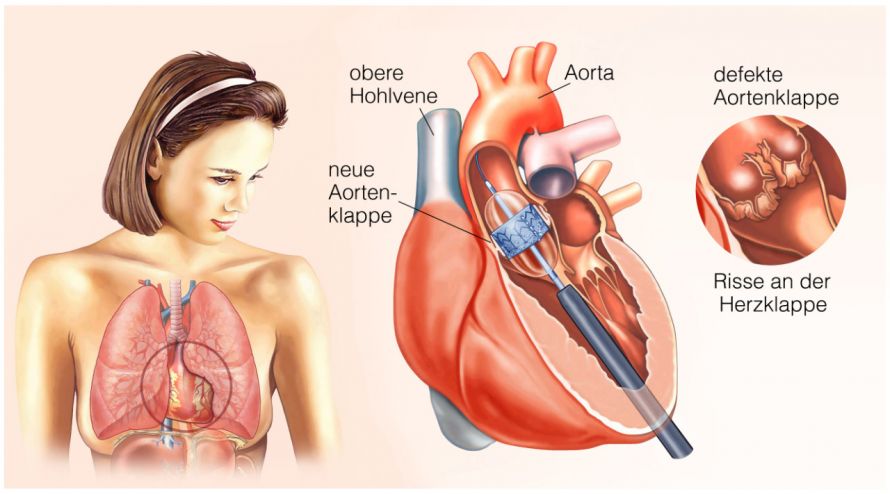
Aortenklappenersatz mittels Katheter © Henrie | AdobeStock
Transapikale TAVI
Transkapital bedeutet, dass die Klappe über die Herzspitze eingeführt wird. Diese Methode ist eine Option, wenn Leistenarterien zu klein oder die Hauptschlagadern schwer verkalkt sind.
Dabei wird an der linken Brustwandhälfte unterhalb der Brustwarze ein wenige Zentimeter langer Hautschnitt vorgenommen. Der Katheter wird dann direkt über die Herzspitze eingeführt.
Über den Katheter wird eine zusammengefaltete biologische Herzklappenprothese an die Stelle der kranken Aortenklappe vorgeschoben und aufgedehnt. Die kranke Herzklappe wird dadurch in die Wand der Aorta gedrückt und ersetzt.
Dieses Verfahren ist mittlerweile beim Ersatz der Aortenklappe Standard. In bestimmten Fällen ist es auch möglich ist, die Mitralklappe so zu ersetzten (TMVI).
Der transapikale Aortenklappenersatz ist für alle Patienten, die älter sind oder ein erhöhtes OP Risiko haben, möglich.
Die transfemorale TAVI ist noch weniger invasiv als die transapikale TAVI. Sie kann auch am wachen Patienten erfolgen. Deshalb wird die transfemorale TAVI heutzutage bevorzugt. Ausnahmen bilden Patienten mit
- schweren atherosklerostischen Veränderungen der Beingefäße oder
- sehr kleinen Gefäßdurchmessern, durch die sich die TAVI-Prothesen nicht durchschieben lassen.
Bei Vorliegen einer koronaren Herzerkrankung wird auch die Kombination aus TAVI und 1-fach koronarem Bypass auf die Vorderwand des Herzens durchgeführt.
Es wird auch als Hybrid-Verfahren mit anschließendem PCI (Stent-Versorgung) der Seiten und/oder Hinterwand des Herzens angewendet.
Ross-Operation
Geeignet ist die Ross-Operation bei
- jüngeren und aktiven Patienten zwischen 11 und 55 Jahren,
- Menschen mit hohem Verletzungsrisiko im Beruf, die deswegen kein Marcumar einnehmen möchten, und
- Frauen mit Kinderwunsch.
Es müssen gewisse anatomische Kriterien erfüllt sein. Diese lassen sich meistens präoperativ durch entsprechende Untersuchungen wie CT oder MRT abklären. So sollten besonders die Größen der Pulmonal- und der Aortenklappe nicht zu sehr voneinander abweichen.



































