Vorhofflimmern ist eine Erkrankung des Herzens, bei der der Herzmuskel unregelmäßig schlägt (Herzrhythmusstörung). Typisch für die Krankheit sind Herzrasen (übermäßig schneller Herzschlag) oder Herzstolpern. Die Erkrankung tritt vor allem bei Patienten höheren Alters auf. Von den 70- bis 80-Jährigen leidet jeder Siebte bis Zehnte an Vorhofflimmern.
Weitere Informationen zu Ursachen, Diagnose und Behandlung sowie ausgewählte Spezialisten für Vorhofflimmern inden Sie weiter unten.
Empfohlene Spezialisten für Vorhofflimmern
Kurzübersicht:
- Was ist Vorhofflimmern? Eine Erkrankung des Herzens, bei der sich der Herzmuskel der Herzvorhöfe nicht regelmäßig zusammenzieht. Es handelt sich also um eine Herzrhythmusstörung.
- Ursachen: Es wird angenommen, dass altersbedingt vernarbtes Herzgewebe dazu führt, dass elektrische Signale unkoordiniert entstehen und keine normale Muskelkontraktion zulassen.
- Risikofaktoren: Starker Stress, bestimmte Herzerkrankungen, Bluthochdruck, Lungenkrankheiten, Diabetes, Nierenerkrankungen, Schlafapnoe, Schilddrüsenüberfunktion, langjähriger Alkoholmissbrauch.
- Symptome: Allgemeine Symptome bei Herzrhythmusstörungen: Schwindel und ggf. Ohnmacht, Herzschmerzen, Atemnot, Herzrasen, Unruhe, starke Angst.
- Diagnose: Eine Blutdruckmessung und ein EKG zeigen unregelmäßige Herzschläge deutlich auf. Ein Ereignis-Rekorder und ein Echokardiogramm können weitere Hinweise geben.
- Behandlung: Ggf. muss die Vorerkrankung behandelt werden. Medikamente helfen bei Anfällen, den Herzschlag zu normalisieren. Blutverdünnende Mittel dämmen das Schlaganfallrisiko ein. Verschiedene weiterführende Therapien kommen je nach individueller Situation zum Einsatz.
- Vorbeugung: Gesunde Ernährung, ausreichend Sport sowie Rauch- und Alkoholverzicht können der Entwicklung von Grunderkrankungen vorbeugen und damit auch das Risiko für Vorhofflimmern verringern.
Artikelübersicht
Im Gegensatz zum Kammerflimmern ist das Vorhofflimmern nicht lebensgefährlich. Allerdings haben Betroffene ein erhöhtes Risiko, einen Schlaganfall oder Herzinfarkt zu erleiden oder an Herzinsuffizienz (Herzschwäche) zu erkranken. Unbehandeltes, länger andauerndes Vorhofflimmern bewirkt oft eine Vergrößerung der Herz-Vorhöfe.
Je frühzeitiger man die Herzkrankheit erkennt und behandelt, desto eher kann der Patient seinen normalen Sinusrhythmus zurückzuerlangen.
An welchen Symptomen erkennt man Vorhofflimmern?
Das paroxysmale (anfallartig auftretende) Vorhofflimmern verläuft oft ohne Symptome. Manche Betroffene bemerken lediglich einen geringfügigen Leistungsabfall. Andere Patienten mit Herzrhythmusstörungen haben folgende Symptome:
- Schwindel bis hin zur Ohnmacht
- Herzschmerzen
- Atemnot
- Herzrasen
- Unruhe
- starke Angstgefühle
Zu welchen Symptomen es kommt, hängt davon ab, ob das Herz
- zu schnell,
- eher normal oder
- zu langsam
unregelmäßig pumpt.
Schnelle Schläge empfindet man als beängstigendes Herzjagen, oft begleitet von Atemnot und starken Schmerzen im Brustbereich.
Bei normaler Schnelligkeit kommt es oft zu Müdigkeit.
Langsame Herz-Arrhythmien führen meist zu Schwindel. Schlimmstenfalls kann der Betroffene in Ohnmacht fallen.
Chronisches Vorhofflimmern bemerkt der Patient in den seltensten Fällen, da sich sein Herzmuskel bereits an das unregelmäßige Pumpen gewöhnt hat.
Ursachen für Vorhofflimmern
Bei gesunden Menschen sendet der Sinusknoten im rechten Vorhof einen elektrischen Impuls aus, der in die Herzkammern weitergeleitet wird. Dort bewirkt er das Zusammenziehen des Herzmuskels. Auf diese Weise entsteht der Herzschlag. Dieser pumpt das Blut in den Körper.
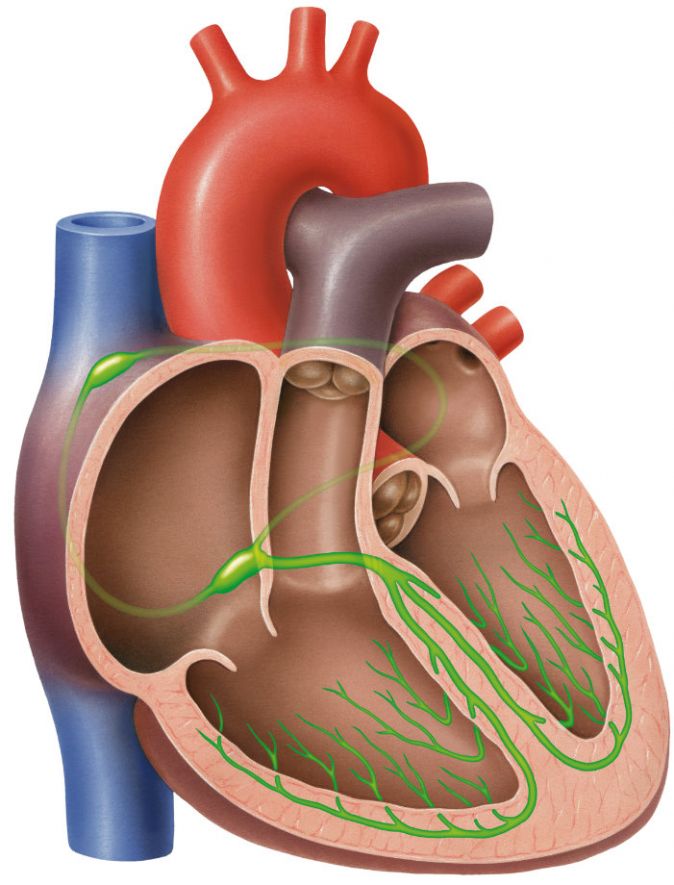
Querschnitt des Herzens: In Grün oben an der rechten Herzkammer befindet sich der Sinusknoten, der über das Reizleitungssystem Impulse in die Herzkammern sendet © lom123 | AdobeStock
Beim Vorhofflimmern entsteht in beiden Herzvorhöfen eine zu hohe Anzahl kreisender elektrischer Impulse, die außerhalb des Sinusknotens gebildet werden. Diese unkoordinierten Signale sind außerstande, eine normale Muskelkontraktion herbeizuführen. Dadurch gelangt nur ein geringer Teil der Signale in die Herzkammern, da die Erregungsleitung noch zusätzlich blockiert ist.
Es kommt zu einer langsamen Arrhythmie. Vorhöfe und Herzkammern können sich nicht mit ausreichend Blut füllen. Leidet der Patient zusätzlich an Herzschwäche, pumpt der Herzmuskel noch weniger Blut durch den Körper. Infolgedessen sinkt der Blutdruck.
Erzeugt der Sinusknoten eine hohe Anzahl elektrischer Impulse, verursachen sie in den darunter befindlichen Herzkammern Herzjagen (zu schnelle Arrhythmie).
In der Anfangszeit tritt das Vorhofflimmern nur anfallartig auf. Nach einigen Minuten oder höchstens Stunden normalisiert sich der Herzrhythmus wieder von allein.
Bezüglich der genauen Ursachen der Herzrhythmusstörung besteht noch erheblicher Forschungsbedarf. Mediziner nehmen an, dass der veränderte Herzschlag durch altersbedingt vernarbtes Herzgewebe zustande kommt. Es ist nicht mehr in der Lage, die elektrischen Impulse so weiterzuleiten, wie es erforderlich ist. Die im Vorhof zirkulierenden Signale beeinflussen die normale Herztätigkeit negativ.
Außerdem scheint das Risiko, im höheren Lebensalter an Vorhofflimmern zu erkranken, genetisch bedingt zu sein. Manchmal entsteht es jedoch auch spontan ohne andere Ursache.
Faktoren, die den gestörten Herzrhythmus begünstigen, sind beispielsweise
- starker Stress
- bestimmte Herzerkrankungen (Herzkranzgefäßerkrankungen, Herzmuskelentzündungen, Herzklappenfehler)
- länger bestehender Bluthochdruck
- Lungenkrankheiten
- Diabetes mellitus (Zuckerkrankheit)
- Nierenerkrankungen
- Schlafapnoe (während des Schlafs kurzzeitig aussetzende Atmung)
- Schilddrüsenüberfunktion
- langjähriger Alkoholmissbrauch
Diagnose von Vorhofflimmern
Personen, bei denen eines oder mehrere der genannten Anzeichen auftreten, kontaktieren am besten baldmöglichst einen Spezialisten. Passende Ansprechpartner sind Fachärzte für Innere Medizin oder Kardiologen. Dasselbe gilt, wenn das Vorhofflimmern nicht innerhalb von spätestens zwei Tagen von allein wieder verschwindet.
Der unregelmäßige Herzschlag lässt sich mithilfe einer Blutdruckmessung und eines EKG (Elektrokardiogramm) diagnostizieren. Der Arzt klebt dem Betroffenen Elektroden auf die Brust, die dessen Herzschlag messen. Bei Verdacht auf Vorhofflimmern kommt meistens ein Belastungs-EKG oder ein Langzeit-EKG zum Einsatz.
Das Belastungs-EKG dient zur Messung der Herzströme unter körperlicher Belastung, also erhöhter Pumptätigkeit des Herzens. Dabei sitzt der Patient auf einem Heimtrainer und tritt kräftig in die Pedale.
Beim Langzeit-EKG geht es um die Messung der Herzströme über 24-48 Stunden. Dazu trägt der Patient ein kleines mobiles EKG-Gerät bei sich. Es zeichnet die Herztätigkeit im Alltag des Patienten auf.
Der Mediziner wertet nach Abschluss der Messungen die Daten aus.
Paroxysmales Vorhofflimmern lässt sich gut mit einem Ereignis-Rekorder aufzeichnen. Der Patient betätigt das Gerät nur dann, wenn sich das Vorhofflimmern bemerkbar macht. Anschließend analysiert der Arzt die Daten am PC.
Das Echokardiogramm (Ultraschallbild des Herzens) liefert detaillierte Informationen über die Beschaffenheit des Herzmuskels und sein Pump-Verhalten. Außerdem kann der untersuchende Facharzt darauf eventuell bestehende Blutgerinnsel gut erkennen.
Zur Durchführung einer Echokardiographie kommt ein mit einem schmalen Schlauch verbundener Ultraschallkopf zum Einsatz. Diesen schiebt der Mediziner über Mund und Rachen bis zur Mitte der Speiseröhre des Patienten. Von dort aus kann er sich den rechten Herz-Vorhof genau anschauen. Der Patient erhält zuvor ein leichtes Beruhigungsmittel.
Behandlung des Vorhofflimmerns
Liegt der Herzrhythmusstörung eine Schilddrüsenerkrankung zugrunde, behandelt der Facharzt erst einmal nur diese. Danach bessert sich das Vorhofflimmern meist von ganz allein.
Beim paroxysmalen Vorhofflimmern verschreibt der Arzt spezielle Medikamente, sogenannte Antiarrhythmika. Der Patient nimmt sie ein, sobald er einen Anfall spürt. Antiarrhytmika bringen den Herzschlag innerhalb kurzer Zeit auf einen Ruhepuls von zirka 70 Schlägen pro Minute.
Der Patient muss jedoch darauf achten, die Medikamente genau nach Anweisung einzunehmen: Versehentliche Überdosierungen können den Herzschlag stark verlangsamen. Auch von Herzrasen begleitetes Vorhofflimmern lässt sich mithilfe von Medikamenten wirksam behandeln.
Um das erhöhte Schlaganfall-Risiko zu minimieren, erhält der Patient noch zusätzlich blutverdünnende Mittel, wie etwa Marcumar oder Xarelto. Sie verhindern, dass das im Herzvorhof zirkulierende Blut verklumpt und Blutgerinnsel bildet. Diese könnten dann zum Gehirn wandern und dort ein wichtiges Blutgefäß verstopfen.
Nicht immer schlägt die medikamentöse Therapie an. Hat der Herzkranke dann weiterhin Beschwerden, empfiehlt sich eine Elektrokardioversion (Elektroschock-Behandlung). Dazu wird der Patient unter kurz wirkender Betäubung an verschiedene Geräte angeschlossen. Sie kontrollieren den Blutdruck und die Sauerstoffzufuhr. Zwei angelegte Elektroden leiten dann für Sekundenbruchteile Strom durch den Herzmuskel. Das bewirkt eine Normalisierung des Herzschlags.
Meistens lösen die Verbindungsstellen zwischen Lungenvenen und Herz die Erkrankung beim Patienten aus. In diesem Fall kann man den Erkrankten auch mit einer Pulmonal-Venen-Isolation (Katheterablation) behandeln.
Dazu führt der Arzt einen Katheter (dünnen Kunststoffschlauch) über einen kleinen Schnitt von der Leistenvene durch die große Hohlvene zum linken Vorhof. Dort verödet er das Muskelgewebe, das die Rhythmusstörung verursacht, mithilfe hoch frequenten Stroms oder durch Kälte.
6 bis 8 von 10 Patienten werden durch eine Katheterablation dauerhaft beschwerdefrei. Eine Wiederholung des Eingriffs erhöht die Heilungschancen der Betroffenen noch zusätzlich.
Die Deutsche Herzstiftung rät, diese Operation nur in einem speziellen Herzzentrum durchführen zu lassen. Das verringert aufgrund der großen Erfahrung der beteiligten Ärzte das Risiko auftretender Komplikationen. Außerdem kann ein eingesetzter Herzschrittmacher die Herzfunktion des Patienten deutlich bessern.
Herzkranke Patienten, bei denen das Vorhofflimmern noch zusätzlich auftritt, erleiden nach erfolgreicher Behandlung mitunter Rückfälle. Personen mit Herzinsuffizienz, die im Laufe ihres Lebens an Vorhofflimmern erkranken, sterben in der Regel früher als Patienten, die nur Herzrhythmusstörungen haben.
Vorbeugung von Vorhofflimmern
Dem Auftreten von Vorhofflimmern kann man zwar grundsätzlich nicht vorbeugen. Es ist aber gut möglich, der Entstehung der Grunderkrankungen, deren unmittelbare Folge die Herzrhythmusstörung ist, vorzubeugen.
Da verengte Herzkranzgefäße die Hauptursache der Erkrankung sind, empfiehlt es sich,
- sich gesund zu ernähren,
- ausreichend Sport zu treiben und
- möglichst auf Rauchen und
- übermäßigen Alkoholgenuss
zu verzichten.















