Man spricht von primären und von sekundären Kardiomyopathien. Primäre Kardiomyopathien entwickeln sich direkt am Herzmuskel. Von einer sekundären Kardiomyopathie spricht man, wenn andere Erkrankungen das Herzmuskelgewebe schädigen.
Im Hinblick auf die Veränderungen der Herzmuskelstruktur und -funktion lässt sich die Kardiomyopathie in fünf Typen einteilen:
- Dilatative (erweiternde) Kardiomyopathie: Häufigste Kardiomyopathie-Form, charakterisiert durch eine vergrößerte Herzkammer und eine stark reduzierte Pumpfunktion des Herzens.
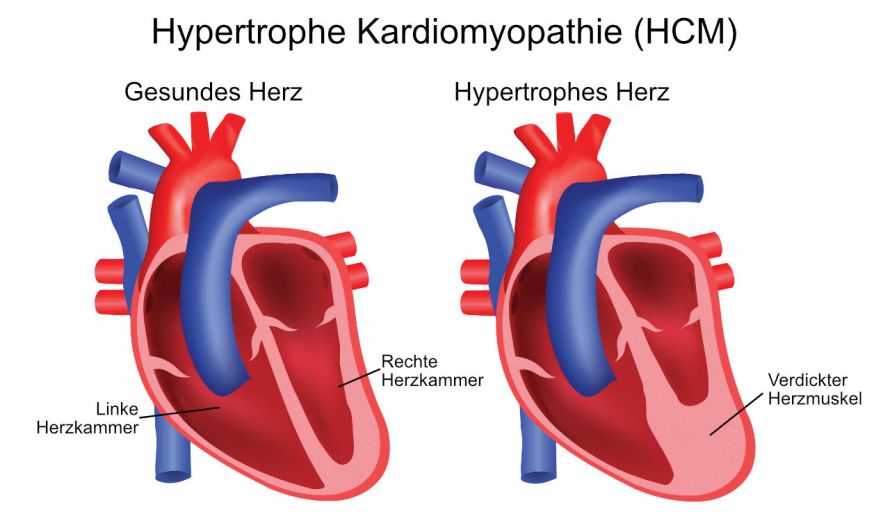
- Hypertrophe (vergrößerte) Kardiomyopathie (HCM): Zweithäufigste Kardiomyopathie-Form. Sie ist genetisch bedingt und tritt familiär gehäuft auf. Die Herzmuskulatur ist zu dick und nicht mehr ausreichend dehnbar. Der Durchmesser der Herzkammer ist normal oder verkleinert, die Pumpfunktion ist normal. Diese Form der Kardiomyopathie kann auch obstruktiv sein (HOCM), dabei ist der Blutfluss durch den verdickten Herzmuskel gestört.
- Restriktive (einschränkende) Kardiomyopathie: Seltene Form, die genauen Ursachen sind nicht bekannt. Der Körper baut vermehrt Bindegewebe in den Muskel ein, die Herzkammerwände verhärten sich und können sich nicht mehr weit genug ausdehnen. Weniger Blut gelangt vom Vorhof in die Herzkammer. Es entsteht ein Blutstau, die Vorhöfe vergrößern sich. Die Herzkammern selber behalten ihre normale Größe und sind in der Lage, überwiegend normal weiter zu pumpen.
- Arrhythmogene rechtsventrikuläre Kardiomyopathie: Betrifft die rechte Herzkammer und kann bei körperlicher Belastung Herzrhythmusstörungen auslösen. Die Ursache ist unbekannt. Die Zellen der rechten Herzkammer sterben zum Teil ab und werden durch Fett- und Bindegewebe ersetzt. Das Muskelgewebe wird dünner, das Reizleitungssystem des Herzens wird in Mitleidenschaft gezogen. Häufig sind junge, männliche Sportler betroffen.
- Hypertensive Kardiomyopathie: Chronischer Bluthochdruck löst diese Form aus. Das Herz pumpt wegen des höheren Widerstands in den Arterien kräftiger. Dadurch verdickt sich die linke Herzkammer zunehmend und verliert an Leistungsfähigkeit.
Zu den sonstigen Herzmuskelerkrankungen gehört die non-compaction-Kardiomyopathie. Bei dieser angeborenen Form ist lediglich die linke Herzkammer betroffen. Die Muskulatur wirkt im Ultraschallbild aufgetrieben wie ein Schwamm. Durch Umbauprozesse entstehen Narben an der Herzmuskulatur, die Herzkammern vergrößern sich und können nicht mehr ausreichend arbeiten.
Die Stress-Kardiomyopathie ist auf starken emotionalen oder körperlichen Stress zurückzuführen. Sie wird auch Broken-Heart-Syndrom oder Tako-Tsubo-Kardiomyopathie genannt.
Bei der hypertrophen Form der Kardiomyopathie ist der Herzmuskel verdickt © Akarat Phasura | AdobeStock
Primäre Kardiomyopathien, die sich direkt am Herzmuskel entwickeln, sind oft genetisch begründet. Vererbte Herzmuskelerkrankungen bestehen häufig schon seit der Geburt, Beschwerden treten meist erst später auf.
Zahlreiche Erkrankungen können die Herzmuskulatur schädigen. Auch Medikamente, wie beispielsweise Mittel gegen Krebs, können eine Kardiomyopathie auslösen.
Als Ursachen kommen in Frage:
- Herzmuskelentzündungen durch Infektionen
- Autoimmunerkrankungen wie beispielsweise rheumatoide Arthritis oder Sklerodermie (Verhärtung des Bindegewebes),
- Erkrankungen, die dazu führen, dass sich bestimmte Substanzen verstärkt in der Herzmuskulatur anreichern,
- Stoffwechselstörungen, wie etwa schwere Schilddrüsenfunktionsstörungen oder Diabetes mellitus,
- Medikamente und Verfahren zur Behandlung von Tumorerkrankungen, wie etwa Chemotherapie und Bestrahlung,
- Schwerer Vitaminmangel, wie etwa Vitamin-B-Mangel bei Berberi oder Vitamin-C-Mangel bei Skorbut
- Drogen und Vergiftungen,
- Erkrankungen, die in erster Linie die Skelettmuskulatur betreffen (Muskeldystrophie) oder sich auf das Nervensystem erstrecken.
Wenn der Arzt die Ursache für die Kardiomyopathie erkennt, kann er eine Therapie einleiten. Das kann ein schnelles Fortschreiten der Krankheit verhindern.
Je nach der Form der Kardiomyopathie sind die Symptome unterschiedlich ausgeprägt. Auch der Zeitpunkt, an dem überhaupt Beschwerden auftreten, hängt mit der Art der Herzmuskelerkrankung zusammen. Eine Kardiomyopathie kann in manchen Fällen lange unentdeckt bleiben.
Bei jeder Form der Kardiomyopathie verändert sich das Herzmuskelgewebe (Myokard). Die Funktion und die Leistungsfähigkeit des Herzens sinkt. Die Patienten leiden an unterschiedlichen Beschwerden, abhängig von der jeweiligen Form und Ausprägung.
Bei sämtlichen Formen einer Kardiomyopathie sind bestimmte Herzmuskelpartien oder der ganze Muskel nicht mehr leistungsfähig. Das führt zu typischen Symptomen.
Herzrhythmusstörungen
Der Körper benötigt mehr Sauerstoff. Dadurch erhöht sich die Herzfrequenz, das Herz schlägt schneller und häufig unregelmäßig. So entsteht kommt es zu Herzstolpern. Zudem treten oft Schwindelattacken oder sogar kurze Ohnmachtsanfälle auf.
Müdigkeit
Das Herz kann nicht genügend sauerstoffreiches Blut in die Arterien und ins Gehirn pumpen. Daher fühlen sich Patienten abgeschlagen, müde und verwirrt. Durch den verlangsamten Blutfluss entzieht das Gewebe dem Blut mehr Sauerstoff.
Kalte und bläulich verfärbte Hautstellen, vor allem an Händen und Füßen, sind typische Zeichen dafür.
Wassereinlagerungen
Durch die Leistungsschwäche des Herzens staut sich Blut in den Lungengefäßen und den Venen. Flüssigkeit tritt ins Körper- und Lungengewebe über. Es entwickeln sich Ödeme (Wassereinlagerungen) in der Lunge, auch Leber, Nieren und Magen können betroffen sein.
Schmerzen im rechten Oberbauch, ein Gefühl des Aufgeblähtseins und Appetitlosigkeit sind die Folge.
Bläuliche Verfärbungen der Haut
Die Anfangsphase eines Lungenödems ist gekennzeichnet von vermehrtem Husten. Im weiteren Verlauf bekommen die Patienten immer schlechter Luft. Sie werden kurzatmig und husten schaumiges Sekret aus.
Wenn zu viel Flüssigkeit im Gewebe der Lunge eingelagert ist, nimmt das Blut nicht mehr genügend Sauerstoff auf. Bei einer ausgeprägten Herzschwäche erscheinen die Lippen oder die Zunge oft bläulich verfärbt (Zyanose).
Wenn Sie eines oder mehrere der beschriebenen Symptome bei sich wahrnehmen, suchen Sie bald einen Herzspezialisten auf. Wenn die Erkrankung rechtzeitig behandelt wird, lässt sich ihr schnelles Fortschreiten aufhalten.
Bei einer Kardiomyopathie besteht die Gefahr, dass sich an den inneren Herzwänden Blutgerinnsel bilden. Die Herzpumpfunktion ist unregelmäßiger und schwächer als im gesunden Zustand. Dadurch entstehen Wirbel in den Herzkammern und daraus manchmal Blutgerinnsel. Blutgerinnsel sind kleine Zusammenballungen von Blutkörperchen.
Unter Umständen können sich die Blutgerinnsel lösen und gelangen dann mit dem Blutstrom in andere Organe. Im schlimmsten Fall kann ein solches Blutgerinnsel dort ein wichtiges Blutgefäß verstopfen und so Lungenembolien oder Schlaganfälle auslösen.
In seltenen Fällen werden die Herzrhythmusstörungen plötzlich so stark, dass der gesamte Blutkreislauf zusammenbricht. Das Herz schlägt so schnell, dass sich die Herzkammern zwischen den einzelnen Schlägen nicht mehr ausreichend mit Blut füllen. Die Folge kann plötzlicher Herztod sein.
Das Abhören des Herzens gibt dem Kardiologen die ersten Hinweise. Blutuntersuchungen zeigen im Krankheitsfall Antikörper und Marker für Herzinsuffizienz (proBNP). Sie helfen, einen möglichen Herzschaden zu diagnostizieren.
Für die Diagnosestellung kommen verschiedene Verfahren zum Einsatz.
- Echokardiographie (Ultraschalluntersuchung des Herzens): Zeigt die Beweglichkeit und die Dicke des Herzmuskels. So kann der Arzt Erkrankungen der Herzklappen erkennen. Außerdem kann er auch prüfen, ob das Herz genügend Blut in den Körperkreislauf pumpt.
- EKG (Elektrokardiogramm, z.B. Belastungs-EKG) misst die elektrische Aktivität des Herzens. Herzrhythmusstörungen werden erkennbar.
- Bei der Herzkatheteruntersuchung führt der Herzspezialist einen dünnen Kunststoffschlauch über ein Blutgefäß bis ins Herz ein. So lässt sich der Druck in den herznahen Blutgefäßen und in den einzelnen Herzbereichen zu messen.
- Biopsie des Herzmuskels: Während einer Herzkatheteruntersuchung kann der Arzt eine Gewebeprobe entnehmen. Die Probe wird im Labor mikroskopisch untersucht, um die Struktur oder die Veränderung des Muskels zu erkennen.
- Bildgebende Verfahren wie MRT-, Röntgen- oder CT-Aufnahmen stellen das Herz dar und machen Veränderungen sichtbar.
- Mit Gentests lässt sich untersuchen, ob der Patient aufgrund von Genmutationen erkrankt ist.
Bei vielen Formen einer Kardiomyopathie kommen Medikamente zum Einsatz, z.B. bei
- Autoimmunreaktionen,
- gestörten Stoffwechselvorgängen,
- Infektionen und
- Vitaminmangel.
Konsequente körperliche Schonung kann weiteren Schäden vorbeugen.
Medikamente werden auch zur Behandlung der verursachten Symptome verschrieben. Dazu gehören
- Beta-Blocker,
- ACE-Hemmer oder
- Diuretika.
Sie entlasten das Herz. Herzrhythmusstörungen werden mit speziellen Antiarrhythmika und Beta-Blockern verhindert. Der Bildung von Blutgerinnseln wird mit einem Blutgerinnungshemmer vorgebeugt. Oft können nur die Symptome gelindert und Komplikationen vermieden werden.
Wenn eine Operation nötig wird, entfernt der Herzchirurg Teile des Herzmuskels (Myektomie). Auch das Einsetzen eines Herzschrittmachers oder eines Defibrillators kann notwendig werden.
Sollten alle Behandlungen ausgeschöpft sein, kommt als letzte Möglichkeit nur noch eine Herztransplantation in Frage.
Eine Kardiomyopathie ist in den meisten Fällen eine schwere Erkrankung, die nur selten heilbar ist. In vielen Fällen lässt sich die Verschlechterung des Gesundheitszustandes nicht verhindern.
Die Prognose auch hinsichtlich der Lebenserwartung steht stark im Zusammenhang mit der jeweiligen Form und dem Stadium der Erkrankung.















