Die Chirurgie des Dickdarms umfasst die Behandlung von
Chirurgische Eingriffe erfolgen entweder althergebracht (konventionell) oder minimal-invasiv.
Bei den konventionellen Methoden wird die Bauchhöhle eröffnet (meistens durch einen langen Schnitt in der Mittellinie, teilweise auch in Form eines Querschnitts) und der somit komplett freigelegte Darm operiert. Minimal-invasive Techniken erfordern dagegen nur kleine Schnitte, durch die Instrumente eingeführt werden.
Ein Eingriff am Dickdarm wird nötig, wenn durch
- entzündliche Erkrankungen,
- Infektionen,
- Tumoren,
- Fremdkörper oder
- Fehlbildungen
die Darmwand derart stark verändert oder geschädigt ist, dass die normale Funktion beeinträchtigt wird und medikamentös keine Besserung mehr erzielt werden kann. Eine dringliche (innerhalb weniger Stunden/Tage) oder auch notfallmäßige (sofort/innerhalb weniger Stunden) Operation ist bei drohender oder bereits eingetretener Perforation (Durchbruch) der Darmwand notwendig.
Bei der operativen Behandlung werden erkrankte Darmteile entfernt und versucht, die Funktionstüchtigkeit wiederherzustellen. Dazu muss oft vorübergehend (oder teilweise auch dauerhaft) ein künstlicher Darmausgang angelegt werden.
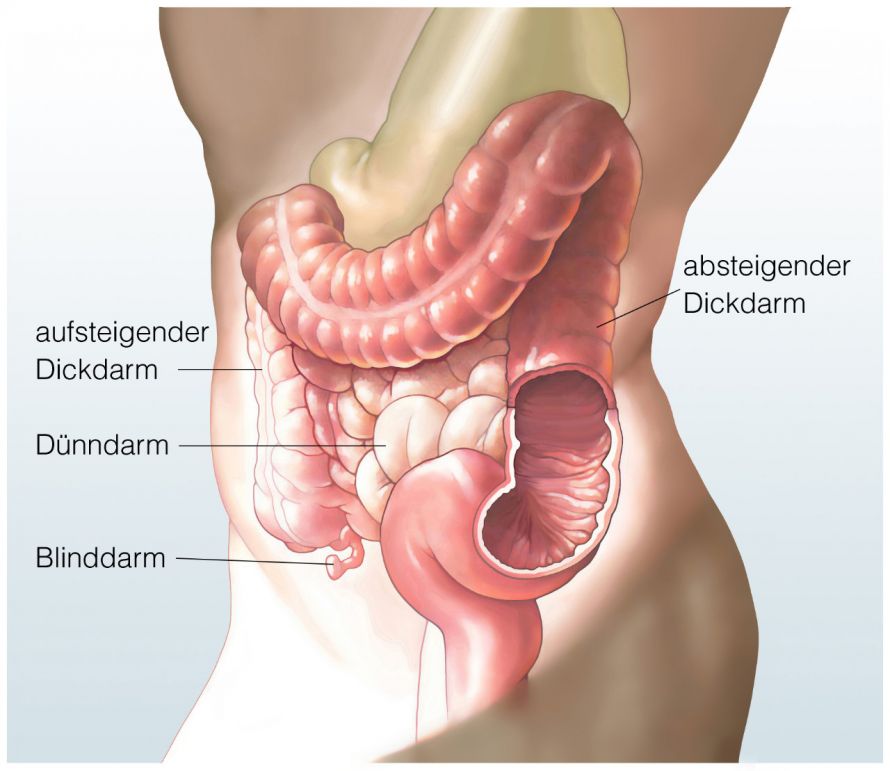
Die Anatomie des Darms © Henrie | AdobeStock
Bei welchen Dickdarmerkrankungen werden welche Operationen durchgeführt?
Bei folgenden Erkrankungen führt ein Chirurg Operationen am Dickdarm durch:
- Kolorektale Tumore und Tumore des Anus: Bei Tumoren wird der befallene Darmteil mit genug Sicherheitsabstand zum übrigen Gewebe entfernt. Ist der Krebs früh erkannt worden, ist die Behandlung oft kurativ, das heißt der Patient ist geheilt.
- Appendizitis: Bei einer Entzündung des Wurmfortsatzes des Blinddarms, vereinfacht Blinddarmentzündung genannt, wird dieser entfernt. Man kann problemlos ohne Blinddarm leben. Die operative Entfernung erfolgte früher über einen Bauchschnitt, heutzutage in aller Regel laparoskopisch (also über eine Bauchspiegelung). In beiden Fällen ist allerdings eine Vollnarkose notwendig.
- Chronisch entzündliche Darmerkrankungen: Colitis ulcerosa, Morbus Crohn, Enteritis und Reizdarmsyndrom: Aus chronischen Entzündungen des Darms kann Darmkrebs entstehen. Bei chronisch-entzündlichen Darmerkrankungen, die nicht auf eine medikamentöse Behandlung ansprechen, ist die chirurgische Entfernung indiziert. Heutzutage ist die OP nicht immer mit einem künstlichen Darmausgang verbunden und der Schließmuskel kann geschont oder rekonstruiert werden. Die laparoskopische Resektion ist ebenfalls möglich.
- Fremdkörper und Verletzungen des Dickdarms oder Anus: Mittels chirurgischer Entfernung wird eine Perforation mit folgender Bauchfellentzündung vermieden.
- Chronische Obstipation: Bei der Obstipation (Verstopfung) handelt es sich um eine Stuhlentleerungsstörung, die in schweren Fällen mit chirurgischen Techniken behandelt wird.
- Divertikel: Ausstülpungen der Darmwand. Bei chronischen Beschwerden mit starken Entzündungen, medizinisch als Divertikulitis bezeichnet, kann eine Entfernung des betroffenen Abschnitts heilend sein.
- Darmpolypen: Gutartige Auswüchse der Darmschleimhaut, die in den Darmkanal ragen. Die Entfernung während einer Darmspiegelung gehört zur Darmkrebsprophylaxe.
- Stuhlinkontinenz: Bei einer Stuhlinkontinenz ist ein kontrollierter Stuhlabgang nicht möglich. Als Ursachen kommen Entzündungen, Tumore, Beckenboden- oder Nervenerkrankungen in Frage. Die operative Behandlung richtet sich nach der Ursache.
- Hämorrhoiden: Gefäßstrukturen, die in den Analkanal hineinragen. Entzündet und geschwollen stören sie den Stuhlgang und können erhebliche Schmerzen verursachen. Zudem sind sie nicht selten Ursache von peranalen (also über den Stuhlgang) Blutabgängen. Die operative Behandlung der Hämorrhoiden-OP konzentriert sich auf das Stoppen der Blutungen oder die Entfernung der Hämorrhoiden.
- Analfisteln: Gänge oder ein Netzwerk von Gängen, die vom Analkanal nach außen führen und sich aufgrund einer Entzündung gebildet haben. Die Therapie ist die chirurgische Versorgung in Form einer Spaltung, Exzision oder Drainage.
- Analfissuren: Risse in der Haut oder Schleimhaut am After. Bei chronischer Erkrankung ist die chirurgische Entfernung durch eine Analfissur-OP indiziert.
- Rektumprolaps: Der Rektumprolaps ist ein Vorfall des Mastdarms. Operativ oder laparoskopisch wird das Rektum teilreseziert, zurückverlagert und fixiert.
- Infizierter Sinus pilonidalis: Chronisch-entzündliche Erkrankung der Gesäßfalte, die sehr groß und schmerzhaft werden kann. Zudem geht sie oft mit dem Abgang von eitrigem Sekret einher und bildet sich selten von selbst zurück. Folglich ist die therapeutische Lösung der Wahl ist die operative Ausschneidung, auch als Exzision bezeichnet.
- Anorektale Fehlbildungen: Angeborene Fehlbildung im Bereich des Dick- und Enddarms, zum Beispiel die Analatresie. Hierbei sind Enddarm und After nur unzureichend ausgebildet oder der Darmausgang fehlt ganz. Ziel der Operation ist es, den fehlgebildeten Darm zu rekonstruieren und einen Darmausgang anzulegen. Oft entspricht diese Rekonstruktion allerdings nicht den natürlichen Verhältnissen und der Darmausgang befindet sich an der Vorderseite der Bauchdecke (sogenannter künstlicher Darmausgang oder auch Stoma genannt).
Die Chirurgie am Dickdarm wird konventionell oder minimal-invasiv durchgeführt. Der Ablauf der Behandlung richtet sich nach der Art des Eingriffs. Im Allgemeinen ist eine Vollnarkose nötig.
Der Patient darf einige Stunden vor der OP nichts gegessen haben. Auch eine Darmreinigung ist erforderlich. Eine Koloskopie (Darmspiegelung) geht der OP in den meisten Fällen voraus oder findet am selben Tag statt.
Dickdarmoperationen dauern durchschnittlich zwischen 15 Minuten und fünf Stunden.
Verfahren, die bei der Dickdarmchirurgie zum Einsatz kommen:
- Appendektomie: Die Appendektomie ist die Entfernung des Wurmfortsatzes des Blinddarms. Diese erfolgt konventionell oder laparoskopisch.
- Kolektomie und Proktokolektomie: Die Kolektomie bezeichnet die irreversible Entfernung des Kolons, während bei der Proktokolektomie das Kolon und Rektum reseziert werden. Bei einer vollständigen Dickdarmentfernung ist der Erhalt des Schließmuskels und des Darmausgangs nicht immer möglich und ein künstlicher Darmausgang muss gelegt werden.
- Hemikolektomie: Bei der Hemikolektomie entfernt der Chirurg nur einen Teil (Hemi = halb) des Dickdarms. Dementsprechend gibt es die rechtsseitige oder die linksseitige Hemikolektomie, je nachdem, ob der aufsteigende rechte Teil oder der absteigende linke Teil des Kolons reseziert wird.
- Laparoskopische Kolektomie: Eine Entfernung des Dickdarms kann ebenso mit laparoskopischen Verfahren erfolgen. Ob diese zum Einsatz kommen, hängt von dem Befund ab. Vorteil der Technik ist ein geringeres Risiko für Adhäsionen.
- Kolostomie: Die Kolostomie bezeichnet das Anlegen einer künstlichen Darmöffnung. Der Chirurg führt das Darmende durch die Abdomenwand, verbindet es mit der Haut und lenkt so den Stuhlfluss um.
Nach einer Dickdarmoperation, besonders wenn große Teile entfernt worden sind, kann es zu breiigen bis dünnflüssigen Stühlen und Blähungen kommen. Daher ist postoperativ eine darmschonende Ernährung wichtig. Stopfende Nahrungsmittel wie Haferflocken, Flohsamen, Weizenkleie, Kartoffeln oder Bananen können helfen, die Kotkonsistenz zu verfestigen.
Es kann allerdings bis zu einem Jahr dauern, bis sich die Stuhlabsatzfrequenz wieder normalisiert hat. Blähende Lebensmittel sollten daher dauerhaft gemieden werden.
Wichtig ist außerdem, den Wasserverlust auszugleichen. Das Trinken von zwei bis drei Litern Flüssigkeit pro Tag in Form von Kräuter- oder Schwarztee sowie stillen Mineralwässern gehört zu den wichtigsten Empfehlungen.
Nach einer Dickdarmoperation, bei der eine Resektion durchgeführt wurde, müssen die geschädigten und eventuell neu verbundenen Darmteile heilen.
In ca. 5 Prozent der Fälle treten Undichtigkeiten (medizinisch auch Leckagen genannt) auf. Gelangt hierdurch Darminhalt in die Bauchhöhle, entstehen Bauchfellentzündungen. In diesem Fall ist eine Reoperation nötig, andernfalls kommt es zu einer Blutvergiftung.
Wenn von vorneherein schon ein großes Risiko einer schlechten Heilung des Darmes angenommen wird, sollte vorsorglich (protektiv) ein künstlicher Darmausgang angelegt, welcher die kranken Darmteile und die Nahtstellen schont. Dennoch kann sich auch der künstliche Darmausgang (Stoma) infizieren und schlecht einheilen bzw. ein Reißen der Nahtstellen aufweisen. Dann muß das Stoma nochmals operiert und ggf. neu angelegt werden.
Als weitere Komplikation kann es zu einer Schädigung benachbarter Strukturen kommen (z. B. von Harnleiter, Dünndarm oder Nerven).
Komplikationen, die bei jeder Art von OP vorkommen können, sind
- Infektionen,
- Blutungen oder
- Narkosezwischenfälle.
Bei der Entfernung großer Dickdarmanteile kann es auch dauerhaft zu Störungen des Flüssigkeits- und Salzhaushalts kommen.
Obwohl Dickdarmoperationen kurativ (also vollständig heilend) sein können, hängt die Prognose stark von
- der zugrunde liegenden Erkrankung,
- vom allgemeinen Gesundheitszustand,
- von der OP-Methode und
- vom Verlauf der Operation
ab.




































