Als Perforation wird ein Loch oder mehrere in einer Struktur bezeichnet. Eine Perforation im Magen-Darm-Trakt kann erhebliche Folgen haben. Dabei entleert sich der Inhalt der perforierten Organe, also Luft, Speise, Verdauungssäfte, Stuhlgang oder Eiter in die Bauchhöhle. Hier finden Sie weiterführende Informationen sowie ausgewählte Darmperforation-Spezialisten und Zentren.
Empfohlene Spezialisten
Artikelübersicht
- Welche Ursachen kann eine Darmperforation haben?
- Symptome und Folgen einer Darmperforation
- Diagnosestellung bei einer Darmperforation
- Wann ist eine sofortige OP nicht nowendig?
- Vorgehen bei der Operation einer Perforation
- Die unterstützende Antibiotikabehandlung
- Großer Bauchschnitt oder Laparoskopie?
- Risiken und mögliche Komplikationen bei einer Darmperforation-OP
- Kann man einer Perforation im Magen-Darm-Trakt vorbeugen?
Welche Ursachen kann eine Darmperforation haben?
Mögliche Ursachen einer Perforation im Magen-Darm-Trakt können sein:
- Überblähung des Darms: Im Rahmen eines Darmverschlusses kommt es zur Überdehnung und zum Einriss der Darmwand. Ein stumpfes Bauchtrauma, z.B. als angeschnallter Autofahrer, kann zum Bersten des Magens führen.
- Akute Entzündung, wie eine eitrige Blinddarmentzündung mit -durchbruch, ein Magengeschwür mit Zerstörung der Wand bis zum Durchbruch
- Chronische Entzündung: Entzündliche Darmerkrankung wie Colitis Ulcerosa. Durch Wandzerstörung ist ein Darmdurchbruch möglich.
- Durchblutungsstörung: Ein Darminfarkt durch Blutgerinnsel (Thrombus) führt zu Gewebsuntergang und damit zur Zerstörung der Darmwand.
- Fremdkörper: Zum Beispiel einMesserstich (von außen), Zahnstocher oder andere Fremdkörper (von innen)
- Tumoren: Beispiele: Minderwertiges Gewebe eines Magenkarzinoms mit unüblichen Belastungseigenschaften, Perforation durch Mechanik oder relative Minderdurchblutung
- Komplikation im Rahmen medizinischer Maßnahmen: Beispiel: Verletzung im Rahmen von Magen- oder Darmspiegelungen oder von Operationen
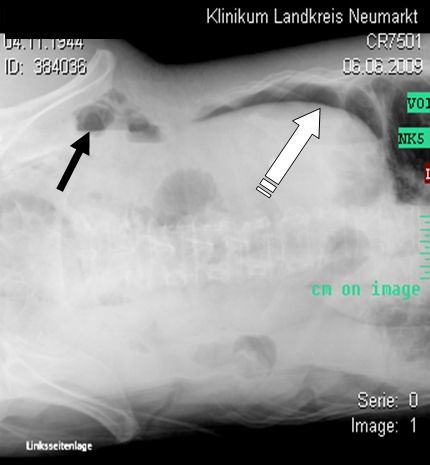
Luft im Bauchraum außerhalb des Magens oder des Darmes, sogenannte freie Luft als Zeichen der Perforation eines Hohlorganes (weißer Pfeil), Luft im Darm als Normalbefund (schwarzer Pfeil)
Symptome und Folgen einer Darmperforation
Die Symptome einer Darmperforation können mannigfaltig sein und hängen mit der jeweiligen Ursache zusammen.
So wird eine Blinddarmentzündung zunächst zunehmende Schmerzen im rechten Unterbauch bereiten. Im Moment des Blinddarmdurchbruches stellt sich eine gewisse Erleichterung ein. Die Schmerzen nehmen jedoch wieder zu, da sich danach eine Bauchfellentzündung entwickelt.
In aller Regel führt die Perforation aber zu stärksten Schmerzen.
Wenig Symptome bereitet oft zunächst eine Verletzung in der Speiseröhre. Dadurch entzündet sich der sogenannte Mittelfellraum im Zentrum des Brustkorbes, was fatale Folgen nach sich ziehen kann. Es werden häufig auch die Brusthöhlen in die Entzündung mit einbezogen.
Wegen des verzögerten Verlaufs und der Mitbeteiligung der zentralen Strukturen sind gerade diese Perforationen äußerst gefährlich.
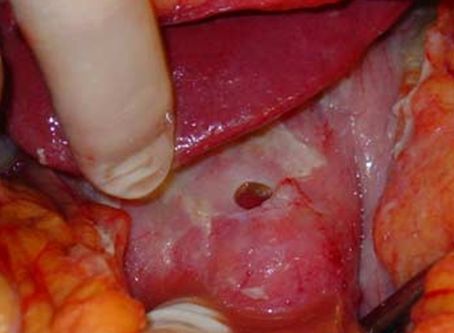
Perforation am Magenausgang, deutliche Fibrinbeläge als Ausdruck der chemischen Reizung und der Bauchfellentzündung (Peritonitis)
Schon vor einer Perforation können die Grunderkrankungen Schmerzen bereiten. Beim Darmdurchbruch tritt Stuhl oder Speisebrei aus und verursacht plötzlich stärkste Schmerzen.
Ursache ist die Reizung des Bauchfells durch die ausgetretenen Substanzen, schon alleine wegen des chemischen Reizes zum Beispiel der Magensäure. Der Schmerz wird von den Nerven der dünnen Hüllschicht (Peritoneum), die die Bauchinnenwand und die Organe umgibt, weitergeleitet. Dieses Ereignis kann bis zum Schockzustand gehen.
In der zweiten Phase bedingt die Magensäure eine starke, schmerzhafte Entzündung. Falls Stuhl aus dem Dickdarm in den Bauchraum übertritt, führt dies zu einer massiven bakteriellen Infektion mit entsprechender Entzündung.
Außer Schmerzen treten bei einer Perforation weitere Entzündungszeichen wie Fieber und eine zunehmende Darmlähmung mit Erbrechen auf. Die Werte bei Blutuntersuchungen zeigen einen Anstieg der sogenannten Entzündungswerte (Leukozyten, CRP oder Prokalzitonin).
Ist bis dahin noch nicht therapeutisch eingegriffen worden, entwickelt sich eine generelle Sepsis. Der gesamte Körper bekommt nun die Infektion zu spüren. Die Folge ist das zunehmende Versagen anderer Organsysteme:
- Kreislauf,
- Atemfunktion,
- Urinausscheidung.
Dies kann tödlich verlaufen. Vor allem ältere oder durch andere Erkrankungen, z.B. Tumorerkrankungen, geschwächte Patienten haben einer solchen generellen Infektion oft wenig entgegenzusetzen.
Diagnosestellung bei einer Darmperforation
Die Bauchfellentzündung ist eine klinische Diagnose, es bedarf in erster Linie eines erfahrenen Arztes, der die weitere Diagnostik gezielt einsetzt.
Magen- oder Darmspiegelungen (Koloskopie bzw. Gastroskopie) sind in der Akutphase eher selten hilfreich.
Laboruntersuchungen geben Hinweise, darunter
- Blutwerte,
- Urinstatus,
- Schwangerschaftstest.
Eine Sonographie (Ultraschall) ist sehr hilfreich, wenig belastend, und nahezu jederzeit zu kontrollieren. Konventionelles Röntgen hilft nur durch den Nachweis oder Ausschluss von freier Luft, evtl. noch zum Beweis oder Ausschluss eines Darmverschlusses (Ileus).
In den meisten Fällen hat das CT (Computertomographie) mit geschlucktem und über die Vene gegebenem Kontrastmittel die höchste Aussagekraft. Sie ist mit den modernen Spiraltechniken rasch erledigt.
Meist ist die Entscheidung über den einzuschlagenden Therapieweg rasch zu treffen. Der klinische Verlauf im Rahmen einer evtl. Beobachtungszeit des Patienten ist eine weitere Entscheidungshilfe.
Wann ist eine sofortige OP nicht nowendig?
Nicht jede Perforation bedarf der Operation. In seltenen Ausnahmesituationen kann abgewartet oder gezielt zweizeitig vorgegangen werden. Ein Zufallsbefund „freier Luft“ im Röntgenbild, also ein deutlicher Hinweis auf eine evtl. stattgehabte Perforation, kann abwartend beantwortet werden. Allerdings nur, wenn der Patient keine Beschwerden hat und sich in einem guten Gesundheitszustand befindet.
Blinddarmentzündungen können zu einer regionalen Abszessbildung führen. Auch hier ist
- bei gutem Zustand des Patienten,
- regionalem Befund und
- unter antibiotischem Schutz
zunächst eine Stabilisierung der Verhältnisse mit Entfernung des Blinddarmes in etwa 6 Wochen möglich.
Unterstützend kann hier eine interventionelle Punktion des Abszesses unter sonographischer oder CT-Kontrolle notwendig sein.
Ähnlich kann man sich verhalten, wenn es zu einer sogenannten gedeckten Perforation zum Beispiel einer Sigmadivertikulitis gekommen ist. Hier hat die Perforation zwar stattgefunden, ist aber abgedeckt durch benachbarte Strukturen, den Divertikeln. Bei fehlender Peritonitis kann auch hier abgewartet werden.
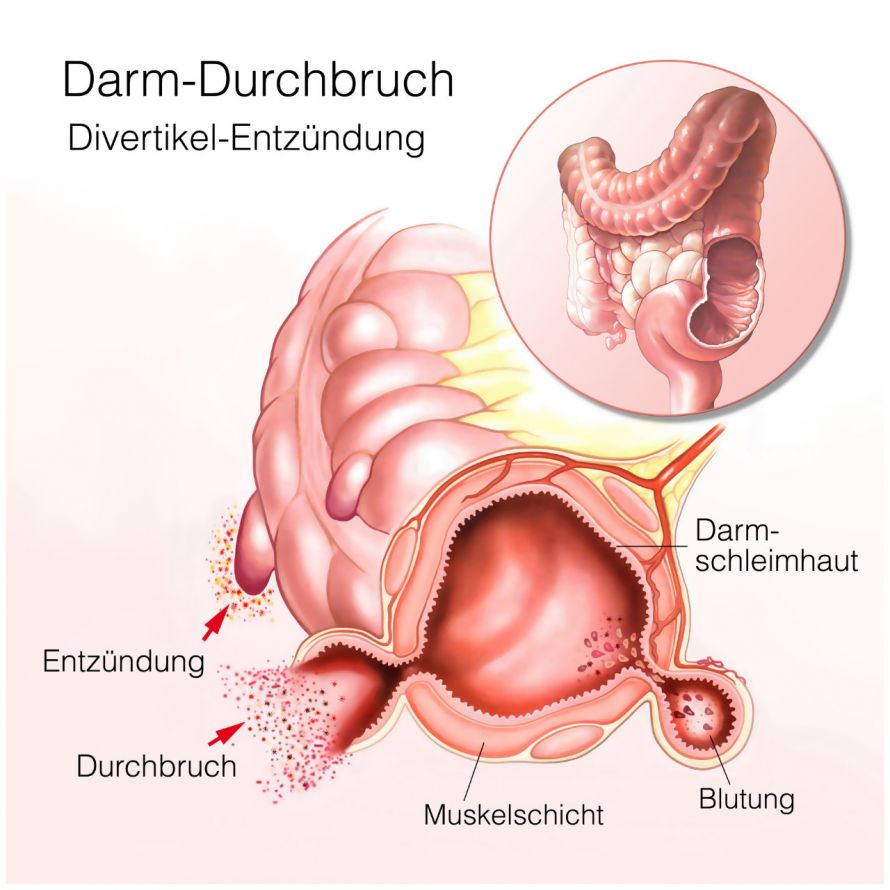
Darstellung eines Darmdurchbruchs © Henrie | AdobeStock
Vorgehen bei der Operation einer Perforation
Wenn die OP notwendig ist, ist das Ziel aller therapeutischen Maßnahmen, die Perforation und ihre Folgen rasch zu beseitigen. Dies muss in Zusammenhang mit der die Perforation verursachenden Grunderkrankung gesehen werden. Je nach Ursache sind daher unterschiedliche Vorgehensweisen erforderlich. Es gibt einige wenige Ausnahmen, die oben erläutert werden.
Bestandteil jeder Operation im Rahmen einer Perforation ist
- die mechanische Reinigung des Bauchraumes,
- die möglichst sorgfältige Entfernung schädigender Einflüsse,
- Eröffnung von Abszessen oder Sekretverhalten zwischen Darmschlingen oder in den Taschen und Nischen des Bauchraumes.
Meist werden Drainagen eingelegt, die nachlaufendes Sekret nach außen ableiten. Sie haben ggf. auch eine gewisse Indikatorfunktion für Nahtundichtigkeiten oder neu auftretende Probleme.
Die Bauchfellentzündung (Peritonitis) braucht jedoch auch Zeit und Unterstützung des Allgemeinzustandes, um ausheilen zu können. Diese Peritonitis kann kleinräumig begrenzt sein wie bei einer blanden Blinddarmentzündung, aber auch den ganzen Bauch in extremer Form betreffen. Das ist z.B. bei Darm-Perforationen im Rahmen eines toxischen Megacolons bei einer Colitis ulcerosa der Fall.
Verschluss durch eine Naht
Das Prinzip jeder Operation einer Perforation ist es, das Loch zu verschließen. Dies gelingt nur in Ausnahmefällen als reiner Verschluss durch Naht oder mit Hilfe sogenannter Klammernähte (Stahl).
Ein solcher Verschluss ist bei
- unkomplizierten Magen-Perforationen am Magenausgang,
- einem fremdkörperbedingten Loch im Dünndarm oder
- bei frischen Perforationen oder Rupturen (Berstungen) der Speiseröhrenwand
sinnvoll und möglich. Auch Perforationen im Rahmen von diagnostischen Magen- oder Darmspiegelungen lassen sich häufig übernähen. Der Darm ist in diesen Fällen durch Abführmaßnahmen sauber und das Ereignis wird häufig frühzeitig entdeckt und dementsprechend früh operiert.
Zweizeitiges Vorgehen
Die Möglichkeit einer Naht wird unwahrscheinlicher,je mehr Zeit nach der Darmperforation vergeht und je weiter sich die Entzüdnung entwickelt.
Das Gewebe verliert durch die Entzündung Solidität und kann daher nicht mehr genäht werden.
Es bedarf des Anfrischens des Gewebes, also des Ausschneidens von Gewebsanteilen zum Erreichen stabiler, nahtfähiger Verhältnisse. Dies hat seine anatomischen Grenzen und macht nicht selten die Entfernung ganzer Organteile notwendig. Entsprechend aufwendig sind die daraus resultierenden Operationen.
Im einfachsten Fall wird man nur den entzündeten Blinddarm entfernen. Der sichere Verschluss der Absetzungsebene an der Basis (Übergang in den Dickdarm) ist hier der problematische Punkt. Hat die Entzündung jedoch keine zu starke Mitbeteiligung des Dickdarmbeginnes verursacht, sollte dies gut möglich sein.
Unter Umständen ist die temporäre Anlage eines künstlichen Darmausganges erforderlich. Dadurch wird der Stuhl um den problematischen Abschnitt herumgeleitet und dieser kann sich nun stabilisieren. Die Wiederherstellung der Passage kann Wochen später in einer erneuten Operation bei stabilisierten Verhältnissen durchgeführt werden.
Auch extrem schlechte Kreislaufverhältnisse oder extreme Infektionssituationen können ein solches zweizeitiges Vorgehen notwendig machen.
Entfernung von Organen
Bei ursächlicher Dickdarmentzündung oder bei Entzündung von Aussackungen (Divertikel) des Dickdarms muss der entzündete Darmabschnitt entfernt werden.
Auch hier spielt die Art der Grunderkrankung und Entzündung eine entscheidende Rolle. Divertikel und ihre Komplikationen treten in Europa meist im linksseitigen Dickdarm und hier vor allem im Sigma auf. Es empfiehlt sich also, bei einer Perforation den befallenen Teil, also meist das Sigma, mit der Perforation zu entfernen.
Eine Colitis ulcerosa neigt zu entzündlichen Veränderungen im gesamten Dickdarm, kann außerdem im Laufe der Jahre maligne entarten. Hier kann es notwendig werden, im Extremfall den ganzen Dickdarm zu entfernen.
Bei der anderen spezifischen entzündlichen Darmerkrankung, dem Morbus Crohn, sind jedoch nur sparsame Darmteilentfernungen angezeigt.
Bei einer Perforation in einem Tumor, gar in einem malignen Tumor, ist eine Naht ausgeschlossen. Die Entfernung des Tumors muss – wenn irgend möglich – angestrebt werden. Dies gilt für den Magen wie den Darm. Für den weiteren Krankheitsverlauf hat allerdings die Streuung von Tumorzellen durch die Perforation einen äußerst negativen Einfluß.
Magengeschwüre, die in der Region des Überganges zum Zwölffingerdarm perforieren, sind meist entzündlicher Natur. Sehr häufig sind sie durch die Besiedelung mit dem Keim Helicobacter pylori bedingt.
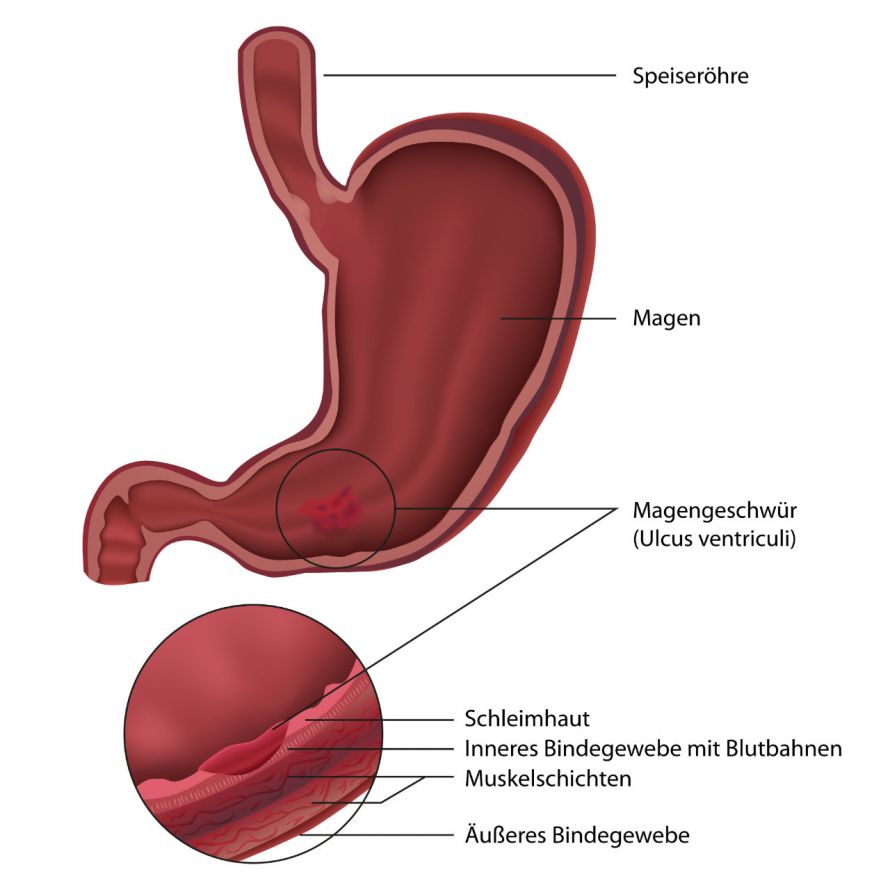
Querschnitt des Magens und Darstellung eines Magengeschwürs © bilderzwerg | AdobeStock
In den oberen Magenanteilen handelt es sich hingegen nicht selten um ein bis dato nicht bekanntes, perforiertes Karzinom. In diesen Fällen sollte eine Ausschneidung des Befundes mit anschließendem Verschluss erfolgen. Eine einfache Übernähung ist hier nicht empfohlen.
Bei eindeutigen bzw. nachgewiesenen Tumorbefunden kann die Teilentfernung des Magens (B-I oder B-II-Resektion) notwendig werden. In ungünstigen Fällen ist sogar die komplette Magenentfernung (Gastrektomie) angezeigt.
Gewalteinwirkungen wie bei Unfällen können sehr komplexe Verletzungen erzeugen. Organzerreißungen wie im Bereich der Milz oder Leber zu extremen Blutungen führen. Die Schocksituation durch den Blutverlust steht dann erst einmal im Vordergrund.
VAC-Verbände bei einer Darmperforation
Bei schweren Entzündungen ist evtl. die mehrfache Operation mit Reinigung des Bauchraumes und Überprüfung evtl. gesetzter Näht auf Dichtigkeit notwendig.
Für diese Fälle hat sich der passagere und provisorische Bauchdeckenverschluss unter Verwendung von Folien und Schwämmen bewährt. Diese sogenannten VAC-Verbände (vacuum assisted closure) leiten das entzündliche Sekret aus dem Bauchraum durch Unterdruck ab.
Ein Wechsel des Verbandes ist unter Narkosebedingungen auf der Intensivstation oder im OP möglich und wird in 3-4-tägigen Abständen durchgeführt.
Nach Stabilisierung der Verhältnisse kann der Bauch dann verschlossen werden. Ggf. muss auch für die Bauchdecke für eine gewisse Zeit noch ein VAC-Verband angelegt werden. Dieser kann oft ohne Narkose gewechselt werden.
Durchbrüche im Magen-Darm-Trakt können schwerwiegende Folgen haben und müssen meist schnell behandelt werden © ag visuell | AdobeStock
Die unterstützende Antibiotikabehandlung
Neben der Behandlung der Perforationsursache und der Bauchfellentzündung muss meist eine Bekämpfung der Infektion durch Antibiotika erfolgen. Die Auswahl der passenden Substanz richtet sich nach Art und Ausmaß der Perforation, aber auch nach den Zusatzerkrankungen des Patienten.
Bei der Operation wird Material zum Nachweis der jeweiligen Keime und der Austestung des passenden Antibiotikums entnommen. Diese Testung dauert 2-3 Tage, solange muss sich die Antibiose an den Erfahrungswerten für die entsprechende Situation ausrichten. Schwere Verläufe oder Zusatzinfektionen wie eine Lungenentzündung erfordern eine entsprechende Anpassung der Medikation.
Großer Bauchschnitt oder Laparoskopie?
Die Technik des operativen Ansatzes ist abhängig davon, ob in dieser Technik die Ursache der Perforation behoben werden kann.
Die Unterschiede einer laparoskopischen oder konventionellen Zugangsweise zur Sanierung des Problems unterscheiden sich ja nur im Zugangsweg. Die Anforderungen an das Verfahren im Bauchraum sind ansonsten gleich: Eine Magen-Perforation zu übernähen oder einen Blinddarm zu entfernen ist in laparoskopischer Technik sicher inkl. der notwendigen Spülungen des Bauchraumes möglich.
Ein konventioneller großer Schnitt ist auch bei Laparoskopie-erprobten Teams bei z.B.
- lang verschleppter Bauchfellentzündung oder
- notwendiger größere Magen- oder Darmteilentfernung
notwendig.
Es geht um die zuverlässige Herdsanierung und den Umgang mit den Organen im Bauchraum unter Beachtung der besonderen Situation der Bauchfellentzündung. Hier können die Möglichkeiten der Laparoskopie eingeschränkt sein.
Die Palette der Operationsmöglichkeiten bei einer Darmperforation ist breit:
- keine OP, aber Antibiose
- keine OP, interventionelle Drainage (CT oder Ultraschall)
- laparoskopische Operation
- konventionelle Operation
- konventionlle Operation mit späterer erneuter OP z.B. zur Rückverlagerung eines künstlichen Darmausgangs
- konventionelle OP mit passagerem Verschluss (z.B. VAC-Verband), mehrfache Revisionen zur Spülung und sekundärer Bauchdeckenverschluss
Bei einer Laparoskopie genügen mehrere winzige Zugänge anstatt eines größeren Schnittes © Kadmy | AdobeStock
Risiken und mögliche Komplikationen bei einer Darmperforation-OP
Deutliche Risikofaktoren sind
- bekannte Magengeschwüre,
- Geschwüre im Darm,
- Sigmadivertikel oder
- entzündliche Darmerkrankungen, die längere Zeit mit Kortison behandelt werden müssen.
Die Bauchfellentzündung, die meistens durch eine Perforation entsteht, ist eine potentiell lebensbedrohliche Erkrankung.
Die Behandlung hat ihr Prinzip in der Herdsanierung. Sie verläuft aber ansonsten stufenweise je nach Ausmaß der Erkrankung und den dadurch entstehenden Organbeeinträchtigungen. Der Aufwand reicht von zwei Tagen stationären Aufenthaltes bis zu wochenlangem Kampf mit
- Intensivstation,
- maschineller Beatmung,
- Nierenersatztherapie und
- multiplen Operationen.
Entsprechend können auch die frühen wie späten Folgen variieren. Typische Folgen sind
- der erneut aufflackernde Infekt oder Abszess im Bauchraum,
- die Nahtundichtigkeit bei der Versorgung des Loches bzw. anderen Magen- oder Darmnähten sowie
- die Verwachsungsbeschwerden in der Früh- wie auch Spätphase – selbst noch nach Jahren. Diese können bis zum Darmverschluss führen.
Alle Nahtverfahren – ob Hand- oder Klammertechnik – werden in der speziellen Situation der Perforation und der damit meist vorhanden entzündlichen Mitbeteiligung des Gewebes durchgeführt. Ihr Risiko zur Undichtigkeit ist höher als bei nicht notfallmäßigen Operationen.
Die Dichtigkeit der Nähte kann durch Gabe von wässrigem Kontrastmittel als Schluck oder über Sonde von oben oder als Einlauf vom Mastdarm her im Röntgen überprüft werden. Undichtigkeiten machen ggf. einen nochmalige Operation notwendig.
Kann man einer Perforation im Magen-Darm-Trakt vorbeugen?
Die oben aufgeführten entzündlichen Grunderkrankungen im Magen-Darm-Trakt sollten soweit als möglich konsequent behandelt werden.
Für den Magen gilt: Geschwüre behandeln und die Abheilung durch Gastroskopie kontrollieren lassen. Die Einnahme von nichtsteroidalen Antirheumatica (viele sogenannte Rheuma- und Schmerzmittel) soweit als möglich auf kurze Zeit und eine niedrige Dosis begrenzen.
Grunderkrankungen des Darmes, auch bei wechselnden Schüben konsequent behandeln. Bei einer Sigmadivertikulitis in Zusammenschau von
- Darmspiegelung,
- CT und
- Verlauf und Ausmaß der Entzündung
rechtzeitig entscheiden, ob nicht eine elektive, vorbeugende Resektion sinnvoll ist.
Im Zweifelsfall lieber einmal „umsonst“ den Arzt oder die Klinikambulanz aufsuchen! Diesen ist das Bild der Perforationsperitonitis bekannt. Gleichzeitig müssen aber auch andere Ursachen für die Schmerzen ins Auge gefasst werden:
- Ein Herzinfarkt,
- eine geplatzte Eileiterschwangerschaft oder
- ein Darmverschluss ohne Perforation
können ähnliche Symptome zeigen. Der Verlauf gibt dem Erfahrenen weitere Hinweise auf die Ursachen der Beschwerden. Eine mehrfache Untersuchung oder Beobachtung im Krankenhaus ist für die zunächst nicht so dramatischen Fälle aber durchaus üblich.


































